中性粒细胞与淋巴细胞比值对冠心病患者预测价值的Meta分析
2019-09-05张朝义刘泽森孟康
张朝义 刘泽森 孟康
冠状动脉粥样硬化性心脏病(冠心病)是由全身和局部炎症引起的一种代谢性疾病[1]。越来越多的证据表明,炎症在动脉粥样硬化的发病机制和进展中起着重要作用,参与了许多事件,如内皮损伤,斑块形成及其破坏[2-3]。大量的研究已经证明炎症标志物如WBC计数,红细胞沉降率,hs-CRP和IL-6与心血管疾病显着相关[4-5]。最近的研究发现,中性粒细胞与淋巴细胞的比率(NLR)是一种潜在的新的生物标志物,它可以识别出未来心血管事件的危险个体[6]。高NLR综合了中性粒细胞增加和淋巴细胞减少预测风险的能力,它应该比单独的参数更具预测性[7]。
因此,我们对文献进行了Meta分析,目的是确定所有有用的证据,以阐明NLR作为冠心病患者的预后风险因素,对住院及远期的全因死亡风险和MACE的预测价值。
资料与方法
1.纳入/排除标准 (1)纳入标准:①研究类型:队列研究和病例-对照研究;②研究对象:确诊为冠心病的患者,不对性别、年龄、种族、职业、人种进行限制;③暴露因素:冠心病;④结局指标:在急性期或随访期间评估以下临床结果中的至少一项:主要不良心血管事件(adversecardiovascularevents,MACE)发生或死亡。
(2)排除标准:①非中文或英文;②无法获取全文;③会议论文、通讯、述评等文章;④多次发表或数据相同的研究,选取方法学质量更高、数据更全的研究。
2.文献检索策略 计算机检索 PubMed、EMbase、万方和知网数据库,搜集研究冠心病与中性粒细胞与淋巴细胞比率(NLR)相关性的队列研究和病例-对照研究,检索时限均为建库至2018年8月30日。主题词扩展检索“coronary heart disease”“coronary disease” AND “neutrophil to lymphocyte ratio” “NLR”,“冠心病”AND “中性粒细胞/淋巴细胞比”。检索过程中根据实际情况调整逻辑关系以保证查全,同时手工检索纳入研究的参考文献。
3.文献筛选和资料提取 两位研究者(XXX,XXXX)独立提取研究数据(研究题目,第一作者,发表年份)和患者特征(研究对象数,平均年龄,年龄,随访时间和冠心病类型)以及临床结果(死亡,不良心血管事件)。当遇分歧通过讨论达成一致。
4.纳入研究的偏倚风险评价 由两位研究者(XXX、XXXX)按照纽卡斯-渥太华量表(the newcastle-ottawa scale,NOS)[8]独立评价纳入研究的偏倚风险,并交叉核对结果,若遇分歧协商解决,仍不能达成一致则与第三方(XXX)讨论解决。
5.统计分析 采用R 3.5.1软件进行Meta分析,首先采用Q检验和I2检验对纳入研究间的异质性进行检验,检验水准设为α=0.05,若P>0.1且I2<50%,表明各研究间存在的异质性在可接受范围之内,采用固定效应模型进行Meta分析;若P≤0.1或I2≥50%,表明各研究间异质性较大,使用随机效应模型进行Meta分析,并采用亚组分析对异质性可能来源进行分析;采用逐个除去单个研究的方法进行敏感性分析,观察每一个研究对合并后效应量的影响程度。采用OR为效应量,并计算其95%CI,然后计算效应量对数值的标准误,最后采用效应量的对数值及其标准误进行合并。采用Egger法和Begg法[9]进行发表偏倚检测,P<0.05则认为存在发表偏倚,并绘制相应的漏斗图。
结 果
1.文献筛选流程及结果 我们从PubMed、EM-base、CNKI、万方和维普数据库中按照检索策略确定了1 578项潜在相关研究。剔除重复文章后剩余1 350项研究。阅读标题和摘要后,使用预先确定的纳入和排除标准,排除了1 198项研究;其余152项研究全部检索,以用作详细评估。在152项检索的研究中,有128项被排除在外,其中无可用数据的126篇,重复数据2篇。最终这篇Meta分析一共纳入了24项研究。文献筛选流程见图1。
2.纳入研究的基本特征 纳入研究的基本特征见表1。样本量最小为160,最大为3 005,纳入研究的总体样本量为16 401。在所纳入的24项研究中,20项为前瞻性研究,4项为回顾性研究。其中有21项以死亡为终点,13项报告了死亡和MACE数据。NLR值分为两组的研究有12个,按三分位数分组的研究数量有11个,按四分位数分组的研究有1个。NOS得分均为6分以上。
3.Meta分析结果 (1)NLR和全因死亡率
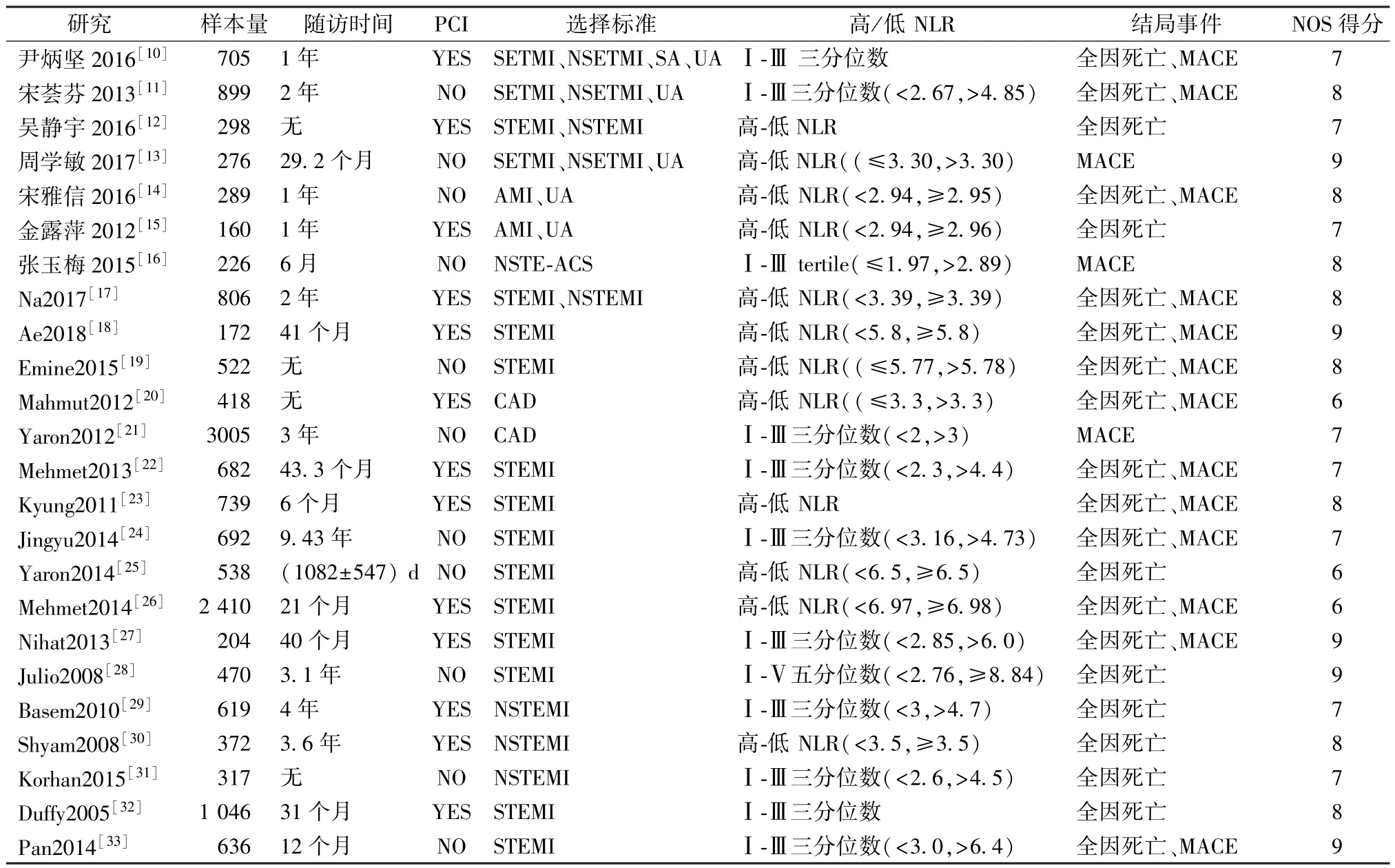
表1 纳入研究基本特征

图1 文献筛选流程图
共计21个研究评估了CHD患者NLR与总体死亡率(4 430例高NLR患者和6 179例低NLR患者)之间的关系。异质性检验结果显示,纳入研究间存在较大异质性(I2=70.4%,P<0.001),因此采用随机效应模型进行Meta分析。Meta分析结果显示,高NLR值导致死亡风险显着增加(OR=4.53,95%CI:3.19~6.43,P<0.001,图 2)。
在这组患者中,有11项研究中评估了CHD患者NLR与院内死亡率(2 592例患有高NLR的患者和3 585例患有低NLR的患者)。高NLR值显着与较高的院内死亡率相关(OR=4.14,95%CI:3.20~5.37,P<0.001,图 3),研究中异质性较低(I2=39%,P=0.09)。15项研究评估了CHD患者NLR与远期死亡率之间的关系(3 374例患有高NLR的患者和4 929例患有低NLR的患者)。纳入研究的中位随访时间为31(12,40)个月。高NLR值与较高的远期死亡率显著相关(OR=4.97,95%CI:3.25~7.61,P<0.001,图4)。研究中的异质性是显着的(I2=74%,P<0.001)。
(2)NLR和MACE率风险 在16项研究中评估了CHD患者NLR与MACE风险(4 441例高NLR患者和5 762例低NLR患者)之间的关系。异质性检验结果显示,纳入研究间存在较大异质性(I2=88%,P<0.001),因此采用随机效应模型进行Meta分析。与低NLR患者的MACE风险相比,高NLR患者的 MACE 风险更高(OR=3.52,95%CI:2.53~4.89,P<0.001,图 5)。
(3)亚组分析 13项研究报告了CHD患者PCI后NLR与死亡率的关系(总患者:7 137;2 825例具有高NLR和4 312例具有低NLR)。我们发现,与低NLR患者相比,高NLR患者的术后死亡风险显着增加(OR=3.49,95%CI:2.38~5.13,P<0.001),见图6。研究中有显着的异质性(I2=62%,P<0.001)。8项研究报告冠心病患者PCI后MACE率与NLR相关(总患者:5 311;高NLR为2 025,低NLR为3 286)。与低NLR患者相比,高NLR患者的术后 MACE风险显着增加(OR:3.44,95%CI:2.21~5.34,P<0.001),见图 7。 研究中的异质性是非常显着的(I2=87%;P<0.001)。
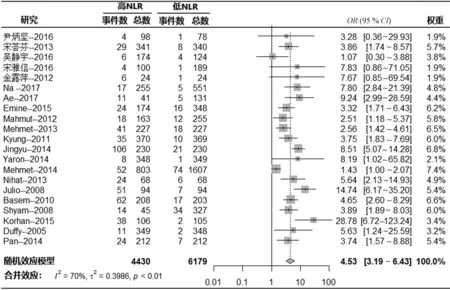
图2 CHD患者NLR与总体死亡率关系的Meta分析结果

图3 CHD患者NLR与院内死亡率关系的Meta分析结果
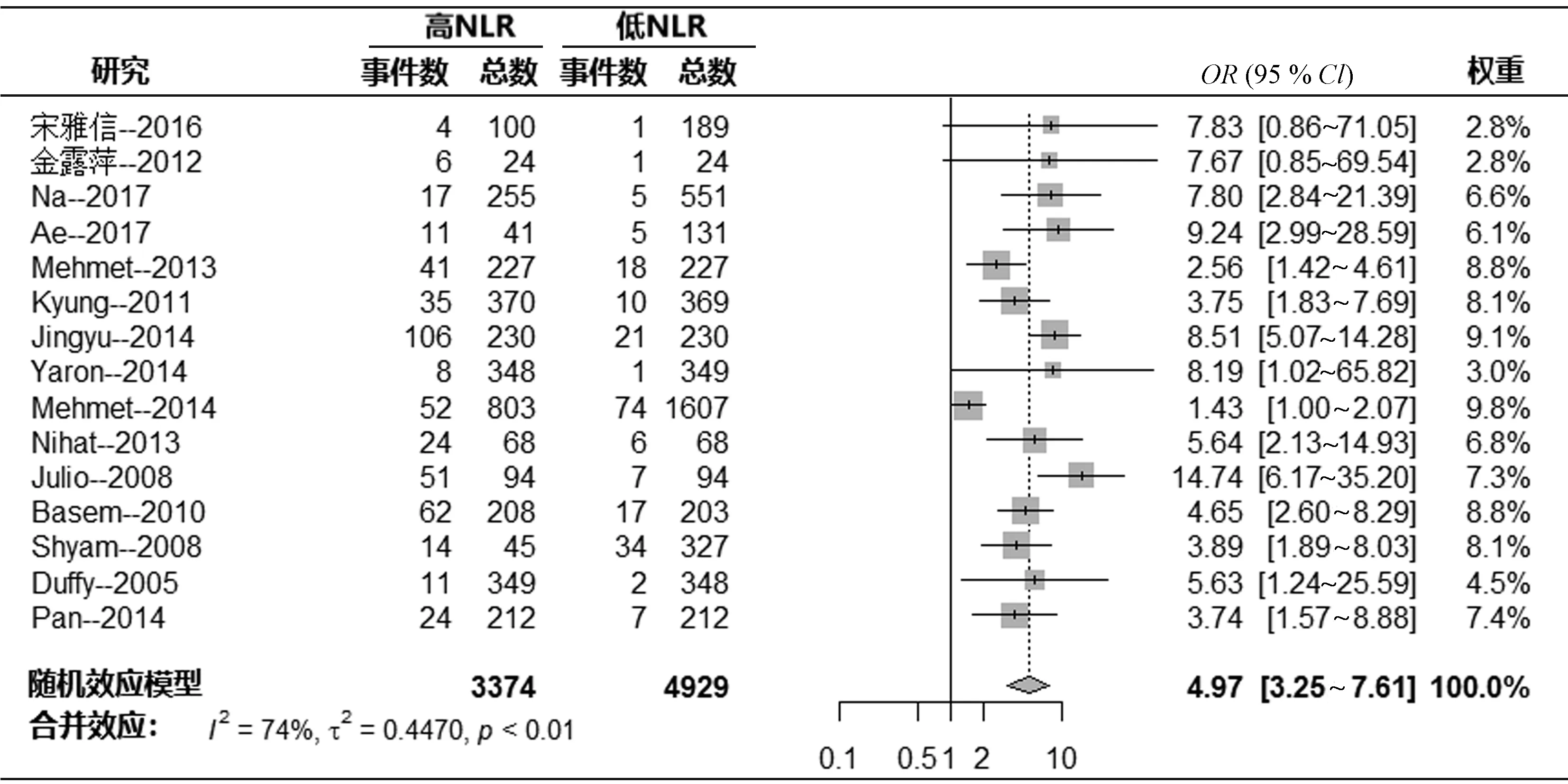
图4 CHD患者NLR与远期死亡率关系的Meta分析结果
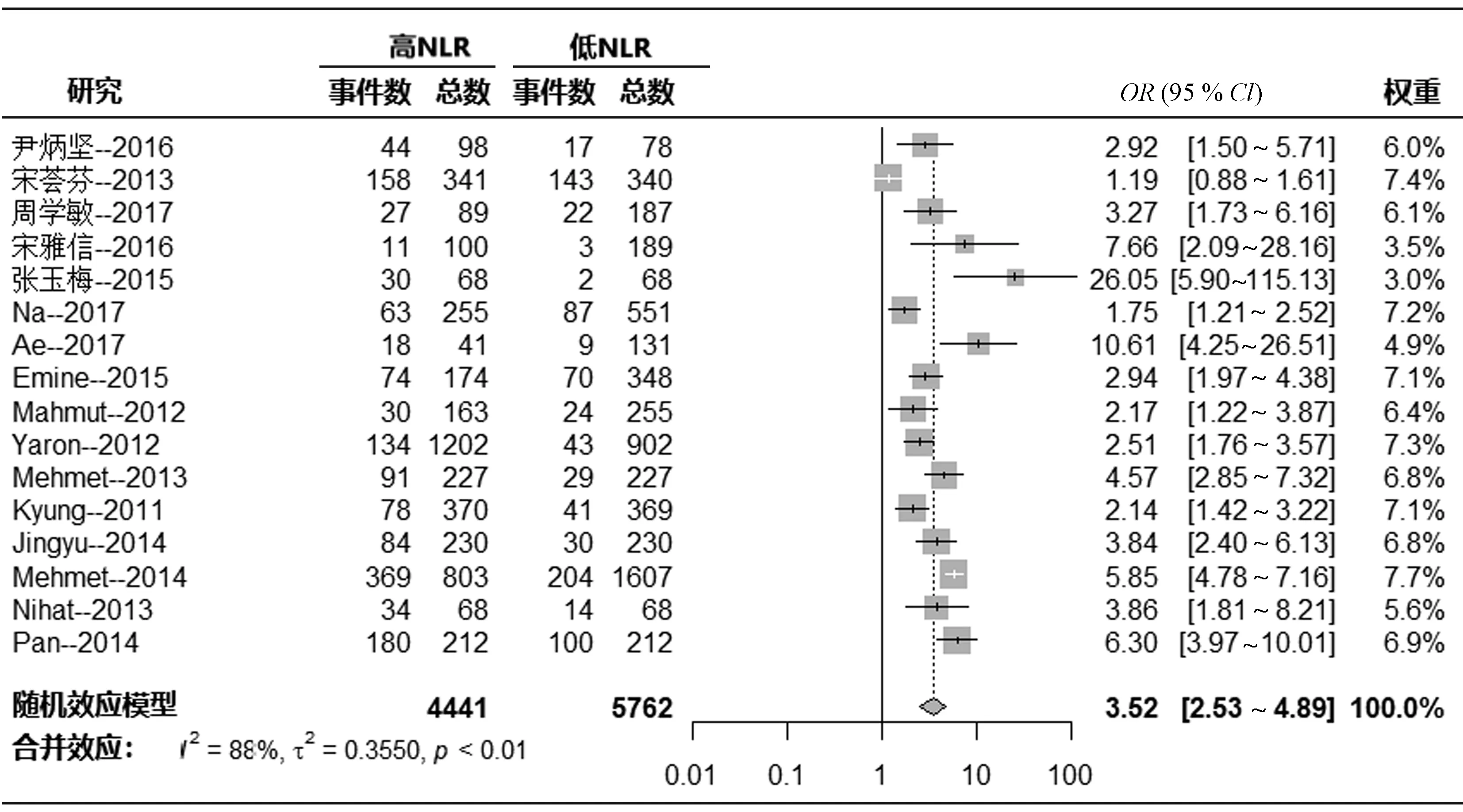
图5 CHD患者NLR与MACE风险关系的Meta分析结果
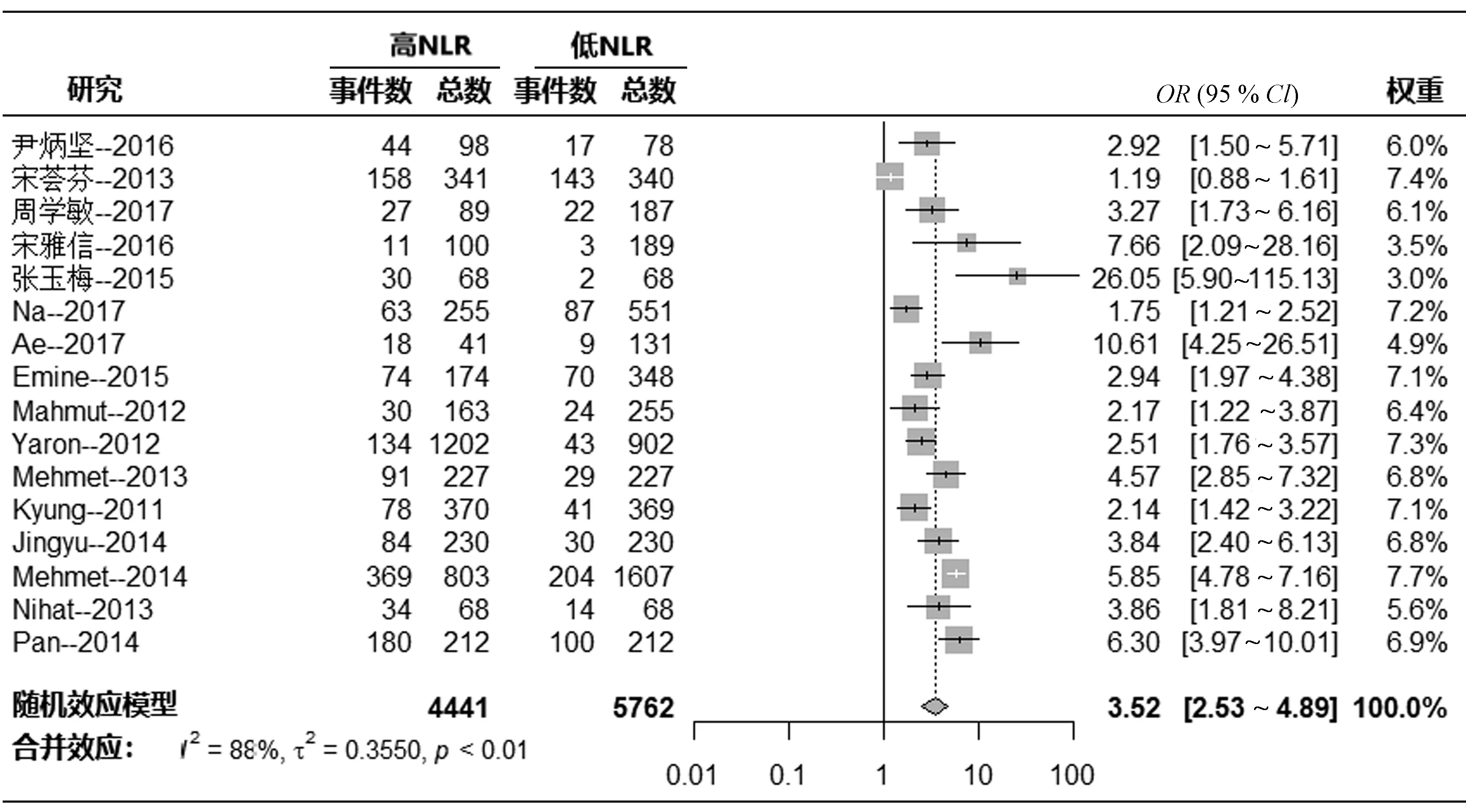
图6 CHD患者PCI后NLR与死亡率风险关系的Meta分析结果
(3)敏感性分析和发表偏倚检测结果 由于对CHD患者NLR与院内死亡率关系的Meta分析不存在异质性,所以仅对CHD患者NLR与总体死亡率、远期死亡率以及MACE风险关系的Meta分析所涉及的文献进行敏感性分析,结果见图8。CHD患者NLR与总体死亡率、远期死亡率和MACE风险关系的Meta分析的合并效应量(OR)95%CI的最小下限分别为3.19、3.26和2.53,均>1。而三者敏感性分析所得到的合并效应量(OR)95%CI的最小下限分别为3.01、2.98和 2.38,均>1。 由此得出:始终存在OR>1且差异有统计学意义,敏感性分析结果稳定且始终与原Meta分析结果保持一。
上述四个Meta分析的发表偏倚的检测结果见表2。CHD患者NLR与总体死亡率关系以及其与远期死亡率关系的Meta分析,两者用Egger法检测到发表偏倚均有P<0.05。对于剩余2个Meta分析,均未检测到发表偏倚(均有P>0.05)。
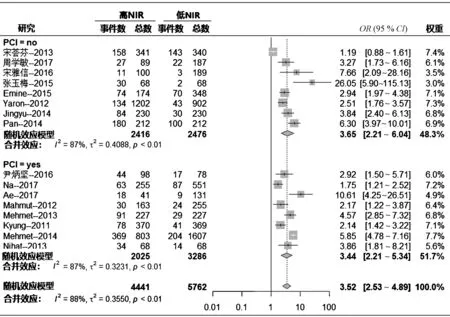
图7 CHD患者PCI后NLR与MACE风险关系的Meta分析结果

图8 剔除单项研究的敏感性分析森林图 A:CHD患者NLR与总体死亡率关系的敏感性分析森林图;B:CHD患者NLR与远期死亡率关系的敏感性分析森林图;C:CHD患者NLR与MACE风险关系的敏感性分析森林图

表2 发表偏倚Egger法检测结果
讨 论
在本次Meta分析中,系统性的研究了NLR对冠心病患者住院期间及长期预后的价值。我们共纳入了24项研究,共有13 125例患者。冠心病患者纳入研究的汇总结果发现,入院时测量的高NLR与较高的死亡率和MACE相关。而且,与NLR低的患者相比,高NLR患者的总体死亡率、院内和远期死亡率以及MACE风险似乎都有所增加。在研究中我们发现NLR高的冠心病患者总体死亡风险和住院全因死亡风险分别是NLR低的冠心病患者的4.53和4.14倍;远期死亡风险、MACE发生风险分别是NLR低的冠心病患者的4.97和3.52倍。由此可以得出,高NLR可以很高的识别冠心病患者住院期间和长期随访中的高危患者。
中性粒细胞是抵抗入侵病原体的第一道防线。淋巴细胞是WBC的异质亚群,包括促动脉粥样硬化细胞和促炎细胞,它们也参与免疫系统的调节途径[34]。在动脉粥样硬化中,已经描述了嗜中性粒细胞的促炎功能反应与心血管危险因素相关。中性粒细胞在早期和既定血管损伤以及急性血管病变中的作用已经确立[35-36]。它们是第一个参与斑块形成的炎症细胞,吸引白细胞,促进泡沫细胞形成,它们可能通过分泌许多炎症介质(例如,弹性蛋白酶,髓过氧化物酶和氧自由基,促进斑块破坏)促进斑块不稳定[37]。此外,根据危险信号,中性粒细胞胞外陷阱的释放可能引发巨噬细胞产生细胞因子,激活Th-17细胞,扩增动脉粥样硬化斑块中的免疫细胞募集,并可能直接导致内皮细胞功能障碍,动脉粥样硬化斑块负荷和血栓形成[38]。STEMI冠状动脉中性粒细胞胞外陷阱负荷与ST段抬高分辨率呈负相关,与梗塞面积呈正相关[39]。
PCI后,观察到中性粒细胞功能改变,与手术过程中氧自由基的释放和细胞表面β2整合素Mac-1的上调一致[40]。球囊受损动脉的再狭窄与中性粒细胞浸润有关[41],不同类型的支架可能不同地调节中性粒细胞反应。裸金属支架置入后24~48 h,中性粒细胞表面的Mac-1活化加速,再狭窄患者更为显着[42]。相比之下,在西罗莫司洗脱支架术后,Mac-1的活化被抑制[43]。
此外,在这种情况下,NLR可能是比其他白细胞参数更可靠的短期和长期生存的独立预测因子,因为血液标本的体外处理可能会影响个体亚型的白细胞绝对数量,而不影响NLR[44]。
尽管存在潜在的混杂因素和不同的潜在病理生理机制,但我们的Meta分析结果对临床实践也具有重要意义。在高NLR患者中,严格的监测可能有助于早期识别MACE,并有助于做出与治疗相关的决定,以防止其他并发症或死亡。另一方面,入院时低NLR与较低的MACE风险和总体死亡率(长期和住院死亡率)相关,因此可以减少平均住院时间。值得注意的是,在接受PCI的患者中,入院时高NLR患者的死亡风险增加,而NLR低的患者则相反。因此,为了使这一特定患者亚组的并发症最小化,则需要密切监测。然而,对于具有不同风险特征的患者,在时间和位置方面的充分监测仍有待确定。
NLR可以添加到其他潜在预测因子或评分,例如GRACE和SYNTAX风险评分[45],以更好地定义这些患者的短期和长期预后。
我们的研究有一些潜在的局限性,由于我们进行了研究水平的Meta分析,不能排除不同NLR水平患者的基线特征和其他相关危险因素的重要差异。此外,纳入研究的纳入和排除标准略有不同,不同研究中高和低NLR的定义不同,并且使用I2统计量计算的研究之间的异质性不可忽略。因此,综合研究结果可能是不恰当的。然而,所有有异质性的分析均使用随机效应模型进行,该模型考虑了研究之间的一些差异。此外,大多数研究发现NLR和终点事件之间存在显著的正相关关系,并且只有研究中的关联大小似乎是不同的。
