血清前白蛋白与急性缺血性脑卒中相关感染的临床研究
2019-09-05李亚强
李亚强,张 梅,薛 敏
急性缺血性脑卒中是世界范围内一个巨大的公共卫生负担,它是导致成人长期严重残疾的主要原因,也是发达国家的第三大死亡原因[1]。虽然急性缺血性脑卒中患者可能在最初的脑损伤中存活下来,但是随着时间的推移,许多患者会受累于随后的并发症。感染是这些并发症中最常见的,也是卒中后患者发病和死亡的主要原因[2]。卒中相关性感染(SAI)是指卒中后7 d内发生的感染事件[3]。以往研究显示,卒中后发生感染的比率范围很广(5%~65%),其中1%~33%是呼吸道感染,2%~27%是泌尿道感染,而这些感染绝大多数是发生在卒中后的第一周[4]。SAI可引起严重的炎症反应(如发热、酸中毒、凝血功能紊乱),并导致中枢神经系统症状的进一步恶化[5]。早期发现和干预可预防SAI。因此,寻找有效的生物标志物对SAI的早期预测具有重要意义。
前白蛋白又称转甲状腺素,是一种54 kDa的蛋白质,主要由肝脏和脉络丛合成,参与甲状腺素和视黄醇的转运。近年来,血清前白蛋白在临床试验中得到了广泛的研究。血清前白蛋白水平在炎症、蛋白质营养不良、终末期肝病或恶性肿瘤情况下会降低[6]。血清前白蛋白水平与卒中严重程度呈负相关[7],在复发性缺血性脑卒中患者中显著降低[8]。最近的研究表明,白细胞介素-6、降钙素原、白细胞、C-反应蛋白可作为卒中后SAI的预测因子[9]。但到目前为止,尚无针对这些指标的相关干预措施。以往研究表明,血清前白蛋白水平低也与营养不良、功能受损、预后差和死亡率有关[10]。然而,外周血清PA水平能否作为预测急性脑梗死患者SAI的指标尚不清楚。本研究旨在探讨血清PA能否作为急性脑梗死患者SAI的有意义的预测因子,为临床治疗提供理论依据。
1 资料和方法
1.1 研究对象 选择自2018年1月-2019年3月在安徽理工大学第一附属人民医院,淮南市第一人民医院神经内科住院治疗的符合入选标准的310例急性脑梗死患者为研究对象,均为卒中发病1 d内入院的患者,连续招募并随访7 d。本研究经安徽理工大学第一附属人民医院,淮南市第一人民医院医学伦理委员会审核批准,符合“赫尔辛基宣言”的原则。
1.1.1 纳入标准 (1)该病符合中国急性期缺血性脑卒中诊治指南2014版相关诊断标准,所有患者入院时经头部计算机断层扫描(CT)或磁共振成像(MRI)确诊为缺血性卒中;(2)发病时间≤24 h;(3)所有患者或患者家属在研究前均签署书面知情同意书。
1.1.2 排除标准 短暂性脑缺血发作、脑出血、创伤性脑损伤、脑肿瘤、慢性炎症性疾病、结缔组织或自身免疫性疾病、恶性肿瘤、肝肾功能不全患者;在过去3个月内有感染病史,首次检查时有感染迹象或症状的患者。
1.2 研究方法
1.2.1 临床资料收集 统计入组患者的临床资料,包括年龄、性别、吸烟和酗酒史、既往慢性病史(高血压、糖尿病、高脂血症、缺血性心脏病、既往卒中史)、生化指标(直接胆红素、间接胆红素、高密度脂蛋白、低密度脂蛋白、谷丙转氨酶、谷草转氨酶、碱性磷酸酶、谷氨酰转肽酶)、美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分评估卒中严重程度、改良Rankin量表(Modified Rankin Scale,mRS)评分进行神经功能状况及致残程度评估得分。入院后,所有患者均依据指南接受常规治疗和护理[11]。我们进行了一项前瞻性研究来观察SAI事件。SAI的定义为:体温>37.8 ℃,有感染症状和体征(咳嗽、咳痰、呼吸困难、泌尿道症状),白细胞>11×109/L或<4×109/L,胸部影像学检查有肺的炎症性改变或卒中后前7 d内病原体培养阳性[12]。当提示感染时,由感染病科专家验证感染情况,记录感染类型和感染时间。
1.2.2 前白蛋白测定 入组患者在夜间禁食至少8 h后,于次日晨6:00左右抽取肘部静脉血样本。储存在一次性真空采血管促凝管中。待充分凝固后采用TD5A台式低速离心机离心5 min(转速4000 r/min)分离血清。采用免疫比浊法检测PA水平(检测仪器购为西门子医学诊断产品有限公司-全自动生化分析仪;检测试剂购自重庆中元生物有限公司),严格按照试剂说明书进行操作。
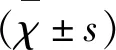
2 结 果
2.1 2018年1月-2019年3月,我院共收治310人符合纳入标准的急性脑梗死患者。其中男性167例(53.9%),女性143例(46.1%)。患者平均年龄(64.18±10.53)岁。发病后随访7 d,73人发生SAI。其中细菌性肺炎64人,支原体肺炎3人,细菌性尿路感染6人。
2.2 卒中相关感染与非卒中相关感染的临床基线特征(见表1)。同非SAI相比,SAI在年龄(≥65岁)、总胆红素、直接胆红素、吸烟史、入院时NIHISS评分、入院时mRS评分、血清前白蛋白方面差异具有统计学意义(P<0.05)。而在女性、糖尿病史、饮酒史、卒中史、甘油三脂、低密度脂蛋白、高密度脂蛋白、谷丙转氨酶、谷草转氨酶、碱性磷酸酶、谷氨酰转肽酶与非SAI组相比较差异无统计学意义(P>0.5)。
2.3 我们绘制了ROC曲线(见图1)来评估血清前白蛋白作为卒中相关感染标志物的潜在价值,通过约登指数来计算卒中相关感染的PA最佳截止值。AUC为0.912(95%CI0.053~0.123,P<0.001)。预测SAI的最佳临界值为PA≤229.5 mg/L,敏感性为86.5%,特异性为84.9%。
2.4 随访期间,低血清PA组62人(PA≤229.5 mg/L,n=94)和高PA组11人(PA>229.5 mg/L,n=216)发生了SAI。Kaplan-Meier生存分析显示,低血清PA组和高PA组的7 d累积SAI发生率分别为51.06%和4.17%。显然,血清PA水平低的卒中患者SAI率明显增高(log-rank检验,χ2=160.71,P<0.001)(见图2)。多因素COX回归分析显示,PA≤229.5 mg/L(hazard ratio=3.207;95%CI,0.039~0.151,P<0.001)是经年龄(≥65岁)、直接胆红素、间接胆红素、入院时NIHSS评分及mRS评分调整后的独立危险因素(见表2)。

表1 卒中后感染与非卒中后感染患者的临床特征基线比较及P值
NIHISS:美国国立卫生研究院卒中量表;mRs:改良Rankin量表
NIHISS:美国国立卫生研究院卒中量表;mRs:改良Rankin量表
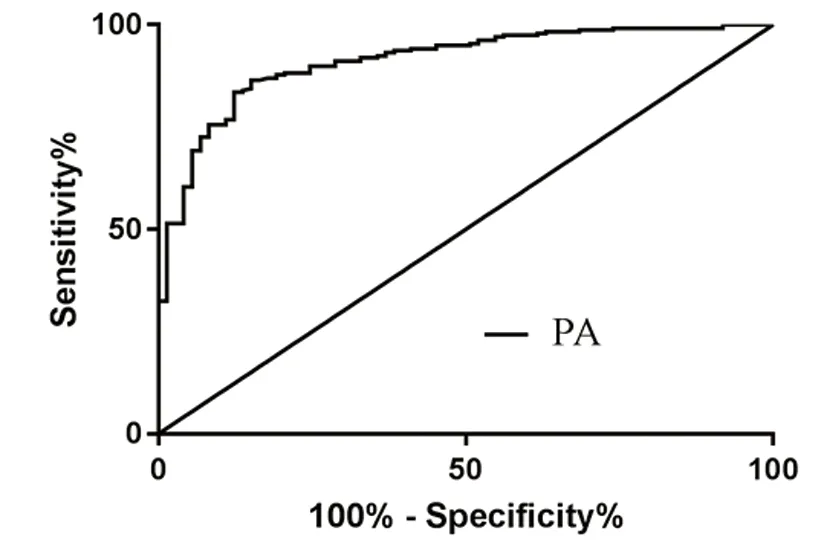
图1 预测卒中后感染的ROC曲线,AUC=0.912(95%CI,0.053~0.123,P<0.001)
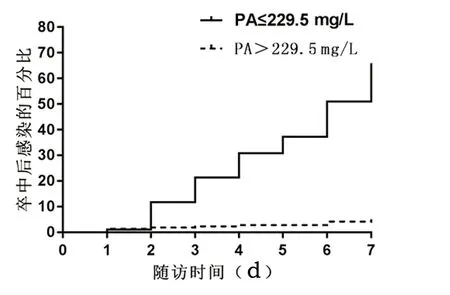
图2 Kaplan-Meier估计PA≤229.5 mg/L(n=94,62例有SAI)或PA>229.5 mg/L(n=216,11例有SAI)患者的SAI曲线;两组曲线有显著性差异(P<0.001,log-rank检验)
3 讨 论
炎症、感染、创伤和肿瘤可能导致血浆急性时相反应蛋白(包括C-反应蛋白、转铁蛋白、淀粉样蛋白A和前白蛋白)浓度显著变化。急性时相反应蛋白作为临床炎症的标记物,在手术后和卒中后被用作重要的预后指标[13]。C-反应蛋白通常作为感染和炎症的临床标志物[14~16 ],血清前白蛋白是一种高度敏感的透析患者营养和生存标志物[17,18]。在对损伤和感染的急性期反应中,多种炎症介质引起组织和器官损伤,包括肝窦内皮细胞损伤,导致血清前白蛋白合成下降。
先前的几项研究已经将PA作为围手术期感染的预测因子。例如,Salvetti等人[19]一项纳入387例患者的研究,术前血清前白蛋白≤20 mg/L患者的感染率为17.8%,与对照组比较有显著性差异,结果表明术前前白蛋白水平与择期脊柱手术发生术后手术部位感染的风险相关。Yu等人[20]对69例心脏手术患者进行了分析,术前前白蛋白水平低的32例患者中有9例(28.1%)术后感染,而37例前白蛋白水平高的患者中有2例(5.4%)术后感染。前白蛋白水平低的患者术后插管>12 h的风险也增加,结果表明术前白蛋白水平为≤200 mg/L的心脏手术患者术后感染的风险显著增加。在我们的研究中,我们首先研究了血清PA与急性脑梗死患者早发性感染的关系,发现低血清PA水平与高SAI风险独立相关,与前两项研究[19,20]相似。表明PA对于预测SAI具有重要价值。
血清PA水平低的患者SAI发生率高的原因有如下解释。首先,基础和临床研究表明,脑卒中可引起继发性免疫抑制反应,即中枢神经系统损伤引起的免疫抑制综合征[21]。免疫抑制综合征是一种急性生理应激反应,产生多种细胞因子,如肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)和白细胞介素-6(interlenuki-6,IL-6),通过抑制PA的合成而降低血清PA水平[22]。虽然一些炎症在损伤后是必然的,但持续和过度的炎症(例如与SAI相关的炎症)可能对脑卒中的恢复产生有害的影响[23],因此,低水平的PA表现为严重的免疫抑制综合征,更易发生SAI。再者,脑卒中导致基础代谢率和能量消耗显著增加,致使PA快速缺乏[24]。由于PA的代谢半衰期较短(48 h),与白蛋白[25]等常规指标相比,PA被认为是一种更好的营养指标。入院后PA值能准确反映患者急性期的营养状况。营养不足又与一些并发症有关,如呼吸道感染、泌尿道感染和褥疮[26]。因此,作为一种营养指标,较低的PA水平与营养不良和SAI风险增加有关。然而,PA在SAI中的作用还未完全阐明,尚需进一步深入研究。
SAI是急性脑卒中的主要并发症之一,发病率为21%~62%[27]。SAI可加重病情,延长住院时间,导致脑卒中患者预后不良[28]。目前对SAI尚无较好的预测和有效的预防措施。我们的研究结果表明,血清PA缺乏可能是SAI风险评估的早期生物标记物。由于PA能够快速检测和动态监测,可以及时发现SAI高风险的脑卒中患者,并采取适当的预防措施。更重要的是,血清PA水平可以通过静脉或口服蛋白质和能量丰富的配方进行干预[29]。然而,对于其他SAI指标,如降钙素原和C-反应蛋白,仍然没有干预措施。因此,补充营养提高血清PA水平,是否可降低SAI风险,值得我们进一步研究。
本研究有一定的局限性,首先,我们的研究是单中心研究。可进行多中心临床试验获得更大的样本进一步研究。其次,我们没有收集诸如降钙素原、C-反应蛋白和体重指数等指标。因此,我们无法研究PA与炎症和营养指标之间的相关性,从而更深入地了解PA是一个很好的SAI预测因子的相关机制。
4 结 论
血清PA水平的降低可能是急性脑梗死患者SAI风险预测的一种潜在生物标志物。早期检测急性期脑梗死患者血清PA水平可能有助于识别SAI患者,从而早期进行干预以预防SAI的发生。
