不同转移部位的非小细胞肺癌患者的生存时间比较
2019-09-03吴炳群魏慎海田进涛宋小平胡鹏程崔永
吴炳群 魏慎海 田进涛 宋小平 胡鹏程 崔永
肺癌是全球范围内发病率和死亡率最高的恶性肿瘤,非小细胞肺癌(non-small cell lung cancer, NSCLC)约占肺癌的80%[1]。同样,在我国,肺癌的发病率、死亡率位于第一位,导致其高病死率的主要原因是局部复发和远处转移[2],而肺、脑、骨、肝等是肺癌的常见转移部位[3]。
1 对象和方法
1.1 对象 本研究直接从美国监测、流行病学和最终结果(Surveillance, Epidemiology, and End Result, SEER)数据库中筛选数据,该数据库覆盖美国28%的人群。我们筛选数据时使用的软件是SEER*Stat 8.3.4版,本研究通过我院伦理委员会评审。
1.1.1 筛选标准 2010年-2014年病理确诊的NSCLC患者,排除既往患有恶性肿瘤的患者,最终选出117,542例。我们从数据库中提取出了每位患者的年龄、性别、种族、婚姻状况、病理、分化程度、手术、T分期及N分期[病理分期,基于美国癌症联合会(American Joint Committee on Cancer, AJCC)第6版分期]、生存时间、放疗、化疗、肿瘤转移部位等。
1.1.2 分组 我们将提取出的NSCLC患者分为两组,将在2010年-2014年间未发生转移的NSCLC患者分为无转移组,将2010年-2014年确诊NSCLC时已存在远处转移或确诊NSCLC后发生远处转移的患者分为转移组。我们将转移组进一步分为脑转移、骨转移、肝转移、肺转移及多器官转移。在进行数据分析时,我们将年龄分为4组(≤60岁、61岁-70岁、71岁-80岁以及>80岁),把手术方式分为6组(未手术,亚肺叶、肺叶、全肺、手术方式未知、未知是否手术),其中亚肺叶组包括肿瘤的局部破坏(例如局部伽马刀治疗、射频消融治疗)、局部切除以及楔形切除、肺段切除。肺叶切除包括单肺叶切除和双肺叶切除。放疗及化疗不特指术前或术后放化疗,病史中曾进行过放疗或化疗,即认为该患者进行了放疗或化疗。
1.2 统计学处理 用SPSS 22.0统计分析软件,应用Kaplan-Meier法分析绘制生存曲线,差异性检验使用Log-rank检验,P<0.05为差异有统计学意义。
2 结果
2.1 基本特点 我们从SEER数据库中共筛选出的117,542例患者,其基本临床特点详见表1。起始时间是2010年1月,截止时间是2014年12月,随访期间内,72,699例(61.8%)患者死亡,总体中位生存时间是12个月;在所有死亡患者中,64,292例(88.4%)死于肺癌,只有8,407例(11.6%)死于其他疾病;42,071例(35.8%)患者发生远处转移,是否发生远处转移与患者年龄、病理、T分期、N分期、分化程度、手术方式、放疗、化疗关系密切(P<0.050):随着年龄增大,肺癌患者发生远处转移的几率逐渐减小(在年龄≤60岁组,转移率为43.3%,而在年龄>80岁组,降低到30.6%)。不同病理类型患者,病史中发生远处转移的几率不同,腺癌患者明显高于鳞癌患者(41.1%vs25.0%)。分化程度越差,远处转移发生的可能性越大(分化好15.3%vs未分化34.3%)。在T及N分期中,分期越晚,远处转移的几率越大(T0除外)。在手术组,手术患者发生远处转移的概率低(亚肺叶、肺叶、全肺分别为11.6%、2.2%、3.2%)。而在进行放疗和化疗患者组中,远处转移几率高。
2.2 生存分析 如表2所示,病史中无远处转移的患者的中位生存时间是21个月,远高于有远处转移的患者的中位生存时间。在肺癌远处转移患者中,肺转移患者的中位生存时间最佳,达到7个月,脑转移患者的中位生存时间次之,为6个月,骨转移患者的中位生存时间为5个月,肝转移及多器官转移患者的中位生存时间最差,分别为4个月和3个月。
从图1中也可看出,肺癌患者的预后由好至差依次是无转移、肺转移、脑转移、骨转移、肝转移、多器官转移。除肝转移患者和多器官转移患者的生存曲线区分不明显(P=0.650)外,余各生存曲线之间的差别统计学意义明显(P<0.001)。
3 讨论
近几年,随着医疗技术的进步,肺癌的治疗得到迅猛发展,NSCLC患者,尤其是腺癌患者总体生存均显著延长。但是,大多数肺癌患者初诊时即为晚期,出现不同部位的转移,其远处转移过程复杂,从癌细胞离开原发灶、侵入血液和淋巴系统,直至肿瘤细胞在远处生长,每个环节均与其生物学特性关系密切[4]。晚期NSCLC患者转移模式有单病灶、单器官、多病灶和多器官等多种,本研究中,我们主要比较患者病史中出现肺转移、脑转移、骨转移、肝转移以及多器官转移的生存时间。
在肺癌患者整个病史中,无远处转移的患者,中位生存期达到21(20.63-21.37)个月,明显高于有远处转移患者。在发生远处转移的患者中,肺转移患者的中位生存期最长,达7(6.67-7.33)个月,其预后好,可能与人的呼吸储备功能大有关。脑转移患者的中位生存期为6(5.73-6.27)个月,与我们的研究结果类似,Ali等[5]发现肺癌脑转移患者的中位生存时间是7.8个月。既往研究发现[6-8],影响脑转移患者生存的因素有年龄、体能状态、转移间隔时间、转移数目、治疗方法、治疗周期、脑转移症状、颅外转移、脑转移次序、基因突变、程序性死亡受体-1等;脑转移患者的预后好于骨转移,这可能与近些年对于脑转移治疗的方式进展迅速,治疗效果越来越好。骨转移患者的中位生存期为5(4.81-5.18)个月,其生存受多种因素的影响,单发骨转移还是多发骨转移,是否合并病理性骨折,以及是否合并其他部位转移。Rief等[9]研究发现,单发骨转移患者6个月和12个月的OS分别是76.7%和47.2%,其OS明显高于其他部位转移的患者60.0%和34.0%;多发骨转移患者及合并病理性骨折患者的OS较差。肝转移在肺癌单器官转移中预后最差,其中位生存期仅4(3.61-4.39)个月,这与Ren[10]的研究内容及结果类似,他们通过对美国SEER数据库中数据分析,发现在腺癌和小细胞肺癌患者中,肝转移患者相对于其他单器官转移的患者,预后最差。不同的是我们的数据构成不同,但是同样因为在我们的数据中,腺癌患者占多数(58.1%)。多器官转移的患者预后最差,中位生存期为3(2.89-3.11)个月,类似既往研究资料[11],NSCLC远处转移以多器官远处转移为主(64.0%vs36.0%),而多器官转移患者,一般其肿瘤负荷高于单器官转移,其预后相对较差[12,13]。如图1所示,除肝转移组与多器官组两组间差异无统计学意义(P=0.650)外,余各组间差异显著(P<0.001)。

表 1 纳入患者的临床特征Tab 1 Clinical characteristics of the patients selected
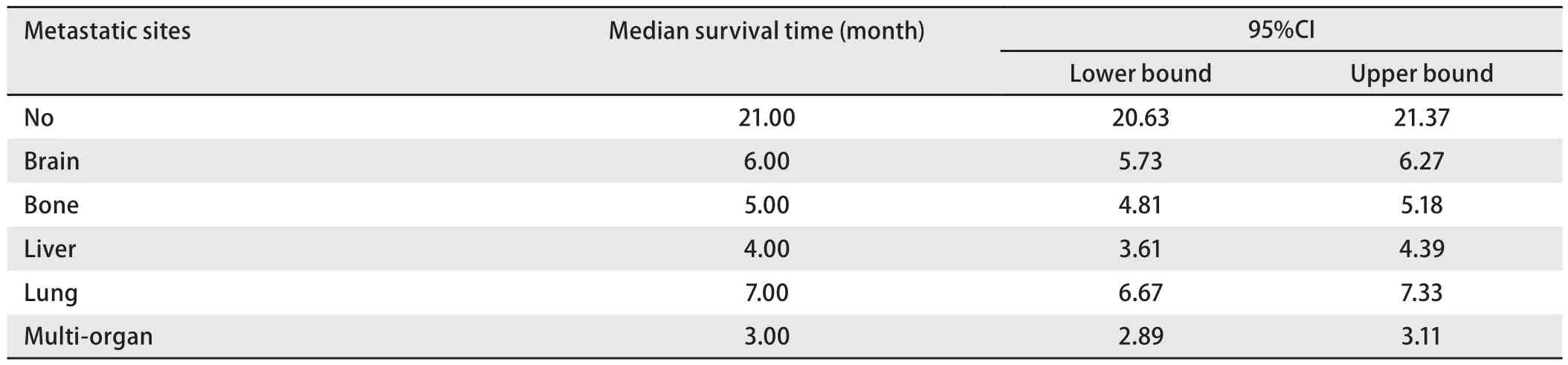
表 2 多发转移病灶NSCLC患者的中位生存时间Tab 2 The median survival time of the NSCLC patients with different metastatic sites
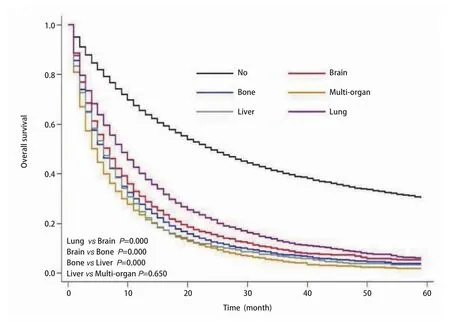
图 1 不同转移部位NSCLC患者的生存曲线(Kaplan-Meier法)Fig 1 Kaplan-Meier analysis for the survival curves of the NSCLC patients with different metastatic sites
如上所述,远处转移提示肺癌患者预后差,其发生的影响因素众多。从表1中可以看出,年龄与远处转移发生概率成反比,这可能原因是低龄患者体质好,对各种治疗耐受好,总生存时间长,病史中发生远处转移的概率增加。腺癌患者远处转移发生率高于鳞癌患者,且其多器官转移率明显高于鳞癌患者(15.7%vs7.2%)。其原因主要从以下几方面考虑:首先是腺癌生物学特性决定其远处转移率高于鳞癌,其次是近些年针对肺腺癌的治疗发展迅速,肺腺癌患者预后相对较好,再次是腺癌患者发病率升高。同于既往临床经验,分化程度越差、T分期及N分期越差,患者易发生远处转移。
由于NSCLC远处转移预后差,影响因素众多,近些年对不同器官转移治疗方面的研究进展迅速,预后逐渐好转。针对肺癌脑转移,化疗效果不佳,目前其治疗有手术、放疗[14]、免疫治疗、靶向治疗[15],以及联合治疗[16]。对于肝转移的NSCLC患者,Vokes等[17]研究发现,抗程序性死亡-1抗体Nivolumab与多西他赛比,在肝转移的NSCLC患者中提高患者总生存;Ishige等[18]提出:在出现肝脏寡复发NSCLC患者的多学科治疗中,肝切除术也许同样有效。骨转移与骨骼相关事件显著增加有关,包括严重骨痛、高钙血症、病理性骨折、脊髓压迫症[19]。目前临床有阿片类药物止痛治疗;唑来膦酸和伊班膦酸[20],部分患者采用放疗,小部分患者采用手术治疗[21],Willeumier等[22]研究发现,EGFR突变阳性患者中位生存期可达到17.3个月(95%CI: 12.7-22.0)。肺转移患者,如原发灶与孤立性转移灶不在同一肺叶并且可手术切除,可从手术获益[23]。另外,转移灶的立体放疗,效果也很好[24]。
本研究存在以下几方面的缺陷。首先是由于SEER数据库未明确记录患者转移后的生存时间,只能概述病史中出现远处转移患者总体生存时间,且由于数据库不能提供更长时间的此类患者的信息,导致筛选的时间过短,遗漏部分患者信息,造成误差。另外,出现远处转移的时机不同,患者的总生存也会不同。比如,确诊肺癌时即发现转移,还是在治疗后期发现转移,这两种情况,患者的总生存时间可能会不同。其次,肺癌远处转移的部位很多,除了本研究中的4种常见转移部位,肾上腺转移也是其常见转移部位之一,SEER数据库中无此数据。另外,对于同样出现一个器官转移的患者,单发转移还是多发转移,未明确记录,影响预后判断。肺癌患者还有其他少见的转移部位,比如皮肤转移、脾转移等,而SEER数据库中未包含上述转移的数据。再者,从近几年的研究数据看,肺癌患者的基因突变种类、是否进行靶向治疗、免疫治疗等对其预后影响显著,这些数据我们目前无法获得。最后,由于SEER数据库2010年前的数据中,未记录远处转移情况,所以,本研究中选取的时间段较短,不能更确切地反映患者的真实生存时间。
总之,NSCLC患者病史中出现远处转移,对预后影响大,且不同转移部位,预后存在显著差异。对于确诊NSCLC的患者,尽早进行全身情况评估,明确分期,有利于更准确地判断其预后。
