宫内感染对新生儿窒息的风险评估
2019-09-02姚李香
姚李香

[摘要] 目的 評估宫内感染对新生儿窒息的风险。方法 方便选取该院2015年1月—2017年6月诊断为宫内感染的130例患者进行资料分析,对患者宫内感染的实验室检查结果、临床表现、诊断时间点、破膜情况、分娩方式、病原菌分布及新生儿窒息情况进行分析。 结果 宫内感染产妇的临床表现有羊水臭味、子宫体压痛、脉搏、体温、胎心率升高,血C反应蛋白(CRP)及白细胞(WBC)数目明显增加等。入院时诊断为宫内感染的患者占20.0%(26/130),保胎期占13.1%(17/130),引产中占45.4%(59/130),产程中占21.5%(28/130)。破膜方式为胎膜早破占40.0%(52/130),人工破膜占42.3%(55/130),胎膜自破占13.1%(17/130),胎膜未破占4.6%(6/130)。所有患者中剖宫产占74.6%(97/130),顺产占25.4%(33/130)。宫腔培养发现,主要的病原菌为B族链球菌、粪肠球菌、金黄葡萄球菌、李斯特菌等。新生儿窒息的发生率为22.3%(29/130),其中早产儿窒息发生率15.7% (16/102)明显高于顺产儿(χ2=11.980,P=0.001)。结论 宫内感染患者羊水等存在着明显异常,宫内感染对母婴造成严重影响,导致了新生儿窒息发生率增加,并且在早产儿中发生更加严重。
[关键词] 宫内感染;新生儿窒息;早产儿;风险评估
[中图分类号] R722.12 [文献标识码] A [文章编号] 1674-0742(2019)06(b)-0030-03
[Abstract] Objective To assess the risk of intrauterine infection for neonatal asphyxia. Methods A total of 130 patients diagnosed with intrauterine infection from January 2015 to June 2017 in our hospital were convenient selected for data analysis. Laboratory results, clinical manifestations, time points of diagnosis, membrane rupture, and mode of delivery of intrauterine infection, pathogen distribution and neonatal asphyxia were analyzed. Results The clinical manifestations of intrauterine infection were amniotic fluid odor, uterine tenderness, pulse, body temperature, fetal heart rate, blood C-reactive protein (CRP) and white blood cell (WBC). 20.0% (26/130) of patients diagnosed with intrauterine infection at admission, 13.1% (17/130) of the miscarriage period, 45.4% (59/130) of induction labor, and 21.5% of labor (28/130). The rupture of membranes accounted for 40.0% (52/130) of premature rupture of membranes, 42.3% (55/130) of artificial membranes, 13.1% (17/130) of membranes, and 4.6% (6/130) of membranes. Catheter production accounted for 74.6% (97/130) of all patients, and 25.4% (33/130) of cesarean section. In the uterine cavity culture, the main pathogens were group B streptococcus, Enterococcus faecalis, Staphylococcus aureus, Listeria. The incidence of neonatal asphyxia was 22.3% (29/130), and the prevalence of asphyxia in preterm infants was 15.7% (16/102), which was significantly higher than that in children (χ2=11.980, P=0.001). Conclusion There are obvious abnormalities in amniotic fluid in patients with intrauterine infection. Intrauterine infection has a serious impact on mother and infant, which leads to an increase in the incidence of neonatal asphyxia and is more serious in premature infants.
[Key words] Intrauterine infection; Neonatal asphyxia; Premature infant; Risk assessment
宫内感染是由于孕妇羊水、胎膜、胎盘及胎儿受病原微生物入侵引起的一系列感染情况,主要的病原微生物有病毒、细菌等特异性病原体。宫内感染以细菌感染导致的绒毛膜羊膜炎最为常见[1-2]。宫内感染是妇产科的常見并发症,容易导致新生儿窒息等情况的发生。新生儿窒息是指新生儿出现呼吸障碍或缺氧等症状,如不及时抢救会对新生儿的智力、身体发育等造成严重影响,甚至导致新生儿死亡[3]。因此,该研究对该院2015年1月—2017年6月收治的130例宫内感染患者基本情况和新生儿窒息发生率等进行了分析,以期制定有效的预防措施,减少不良分娩结局的发生。报道如下。
1 资料与方法
1.1 一般资料
方便选取该院诊断为宫内感染的130例患者进行资料分析,所有患者符合中华妇产科学中关于宫内感染的诊断标准,年龄23~29岁,平均(25.6±1.1)岁,胎儿孕周28~42周,平均(38.7±0.4)周,其中早产儿(28例),平均28~35周,平均(32.4±1.1)周,足月儿(102)37~42周,平均(41.1±0.3)周。该研究经该院伦理委员会审核通过。
1.2 纳入标准及排除标准
纳入标准:①均为首胎、单胎;②围生儿预后明确;③对该研究内容知情且签署知情同意书。排除标准:①肝肾功能异常患者;②合并高血压、糖尿病等慢性疾病患者;③合并恶性肿瘤患者;④存在其他影响研究的妇科疾病[4-5]。
1.3 诊断标准
新生儿窒息诊断标准:新生儿分娩后1 min依据Apgar评分对新生儿窒息情况进行判断,Apgar评分<3分为重度窒息,4~7分为轻度窒息[6]。
1.4 方法
所有孕妇均给予常规治疗,包括抗生素防止感染、卧床休息垫高臀部,并密切检测临床症状变化等。统计患者的临床表现、血常规、血清CRP、宫内感染诊断时间、破膜情况、分娩方式、病原菌分布及新生儿窒息情况。并对比早产儿与足月儿窒息发生率差异情况[7]。
1.5 统计方法
该研究数据采用SPSS 20.0统计学软件进行统计学分析,计数资料采用[n(%)]表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
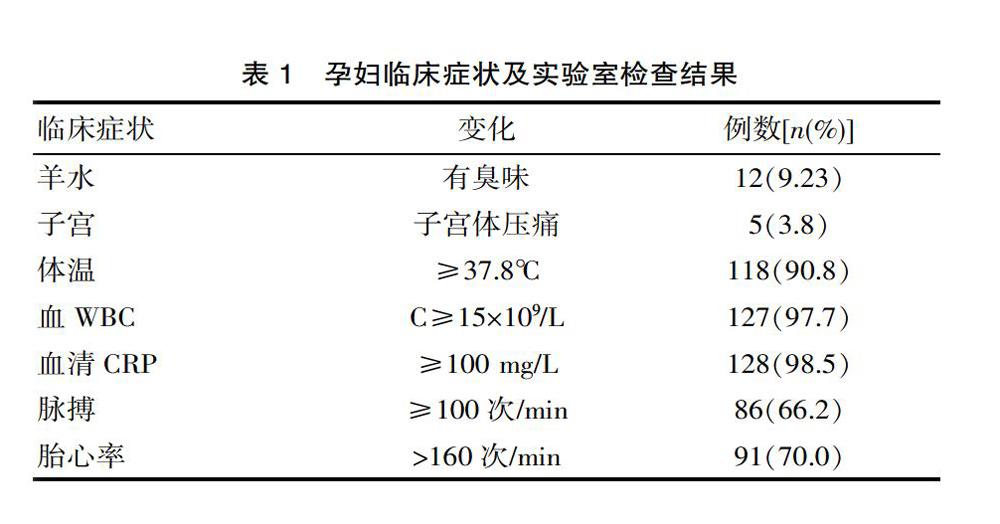
2.1 孕妇临床症状及实验室检查结果
部分孕妇临床症状统计发现存在羊水有臭味、子宫体压痛等情况,并明显存在体温、血WBC及血清CRP水平显著升高,脉搏和胎心率明显加快等情况。见表1。
2.2 孕妇宫内感染诊断时间
宫内感染诊断时间发现,引产中确诊患者最多。其中,入院时诊断为宫内感染的患者占20.0%,保胎期占13.1%,引产中占45.4%,产程中占21.5%。见表2。
2.3 孕妇破膜方式
孕妇破膜方式分析发现,破膜方式以胎膜早破和人工破膜为主,其中胎膜早破占40.0%,人工破膜占42.3%,胎膜自破占13.1%,胎膜未破占4.6%。见表3。
2.4 孕妇分娩方式
孕妇分娩方式分析发现,孕妇主要以剖宫产为主,其中剖宫产占74.6%(97/130),顺产占25.4%(33/130)。
2.5 宫腔病原菌分布
宫腔培养发现,主要的病原菌为B族链球菌、粪肠球菌、金黄葡萄球菌、李斯特菌等。见表4。
2.6 足月儿与早产儿窒息情况
新生儿窒息情况分析发现,新生儿窒息的总发生率为22.3%(29/130),足月儿的窒息发生率明显低于早产儿,差异有统计学意义(P<0.05)。见表5。
3 讨论
临床研究认为,胎盘早剥、产前疾病、宫内感染、新生儿肺部发育异常、羊水感染等都是新生儿窒息的诱发因素[8-9],其中宫内感染的情况尤为严重,如果不能及时的进行抢救,新生儿致残率和致死率会明显增加[10]。新生儿缺氧出现时,会导致胃肠蠕动加快,身体血管持续收缩,导致羊水污染[11-12]。
该研究发现,部分孕妇临床症状统计发现存在羊水有臭味、子宫体压痛等情况,并明显存在体温、血WBC及血清CRP水平显著升高,脉搏和胎心率明显加快等情况。宫内感染诊断时间发现,引产中确诊患者最多[13]。其中,入院时诊断为宫内感染的患者占20.0%,保胎期占13.1%),引产中占45.4%,产程中占21.5%。孕妇破膜方式分析发现,破膜方式以胎膜早破和人工破膜为主,其中胎膜早破占40.0%,人工破膜占42.3%,胎膜自破占13.1%,胎膜未破占4.6%。宫腔培养发现,主要的病原菌为B族链球菌、粪肠球菌、金黄葡萄球菌、李斯特菌等。
新生儿窒息情况分析发现,新生儿窒息的总发生率为22.3%(29/130),足月儿的窒息发生率明显低于早产儿,比较差异有统计学意义(P<0.05)。余娜等[14]对149例新生儿窒息的相关因素进行临床分析发现:足月儿、正常体重儿的窒息发生率均为1.1%,均明显低于早产儿、过期产儿、低体重儿及巨大儿,差异有统计学意义(P<0.05)。另外明确孕妇宫内感染可能发生时间、破膜方式对于宫内感染的预防、治疗和改善分娩结局有着重要的意义。对于病原菌的检测则有助于对症下药,合理使用抗生素药物。宫内感染孕妇发生新生儿窒息的风险较高,应密切关注孕妇的临床症状变化,并加强胎心监护,选择合理的分娩方式,尤其是对早产儿更应加强监护,以确定合理的干预方法,减少新生儿窒息的发生[16]。
综上所述,宫内感染患者羊水等存在着明显异常,宫内感染对母婴造成严重影响,导致了新生儿窒息发生率增加,并且在早产儿中发生更加严重。
[参考文献]
[1] 栗娜,郑东明,庄艳艳,等.双胎妊娠分娩时机与新生儿窒息关系研究[J].中国实用妇科与产科杂志,2016,32(3):276-279.
[2] 冯娟,罗萍,陈惠丽,等.产后宫内感染的影响因素及病原菌分析[J].中华医院感染学杂志,2017,27(17):3986-3988.
[3] 刘玉凤,蔡江云,史春,等.宫内感染与早产儿脑损伤的关系研究[J].中华医院感染学杂志,2016,26(13):3109-3111.
[4] 吴丽群,王美霞,姚锐,等.宫内感染与胎母输血综合征的细胞因子变化及围产儿预后[J].实用医学杂志,2017,33(18):3085-3088.
[5] 何颖.胎膜早破后残余羊水量对孕妇宫内感染及妊娠结局的影响[J].中国妇幼保健,2017,32(8):1630-1632.
[6] 吴璠,华绍芳,李月琴.早产胎膜早破患者发生新生儿宫内感染性肺炎的相关因素分析[J].中国妇幼保健,2016,31(21):4472-4475.
[7] 梁格凤.新生儿窒息的危险因素分析与护理管理[J].中外医学研究,2017,15(4):97-98.
[8] 马赛芬.新生儿窒息的危险因素分析与护理对策[J].深圳中西医结合杂志,2016,26(4):183-184.
[9] 蔡群,雷厚康,胡芳,等.孕妇孕期宫内感染相关因素研究[J].中华医院感染学杂志,2015,25(18):4273-4275.
[10] 刘静,曲红明.2009-2014年南京市新生儿死亡情况分析[J].現代预防医学,2015,42(22):4081-4083.
[11] Wu B,Paediatrics D O.Clinical Analysis of Neonatal Pulm onary Hemorrhage with Intrauterine infection[J].Contempor ary Medicine,2018,5(1):4-5.
[12] Li Y, Liao D, Meng D, et al. Analysis of risk factors of invasive fungal infection in n ewborns[J].Chinese Journal of Obstetrics & Gynecology & Pediatrics, 2016,2(8):42-43.
[13] Liu S, Zhang C,Zhang Y,et al. Analysis of risk factors for neonatal brain injury[J].Acta Academiae Medicinae Weifa ng, 2018,12(3):5-6.
[14] 余娜,申健.149例新生儿窒息相关因素临床分析及预防对策[J].中国生育健康杂志,2013,24(3):1962.
[15] Zhao Y H. Effect of comprehensive nursing intervention on intrauterine infection and neonatal outcome of maternal premature rupture of membranes[J].Cardiovascular Disease Journal of Integrated Traditional Chinese & Western Medic ine, 2016,2(1):27-28.
[16] Jin-Rong Y U, Neonatology D O. Influencing factors and preventive effect of neonatal asphyxia in 150 cases[J].Maternal & Child Health Care of China, 2018,2(1):4-6.
(收稿日期:2019-03-10)
