血清B型脑钠肽前体水平与老年2型糖尿病性心肌病变患者左心室功能的关系
2019-08-30胡凌云
唐 昕,吴 熠,胡凌云
(四川大学华西广安医院检验科,四川 广安 638000)
糖尿病是一组以持续慢性高血糖为特点的糖代谢紊乱性疾病,超过90%的糖尿病均为2型糖尿病(T2DM),伴胰岛素抵抗及胰岛β细胞功能受损[1],且随饮食结构、生活方式的改变及人口老龄化进程的加快,T2DM发病率逐渐上升[2]。研究显示,T2DM患者心肌病变发生率较高,且其发病机制独立于原发性高血压、心肌缺血,是导致患者心脏微血管病变、心肌代谢紊乱的主要原因[3]。早期主要表现为心肌顺应性降低,伴舒张功能不全,晚期突出表现为舒张功能不全,易引起充血性心力衰竭,增加患者死亡风险[4]。B型脑钠肽前体(NT-proBNP)是早期诊断心力衰竭的特异性心肌标志物[5],主要由心室心肌细胞分泌,系体内B型脑钠肽(BNP)前单体裂解后N末端前体片段,对心肌张力有较高的敏感度,近期发现NT-proBNP表达水平的变化与T2DM舒张功能不全有一定的联系[6]。为进一步探讨血清NT-proBNP与老年2型糖尿病性心肌病变患者左心室功能的关系,现对57例T2DM心肌病变患者及50例单纯T2DM患者展开相关研究,报道如下。
1 资料与方法
1.1 一般资料2015年2月至2017年8月我院收治的57例老年T2DM心肌病变患者(心肌病组)。纳入标准:符合中华医学会糖尿病分会通过的T2DM诊断标准[7];年龄≥60岁;伴不典型胸痛、肝脏肿大、呼吸困难、胸腔积液等症状及体征;心脏超声检查提示左室舒张功能不全;知情且自愿签署研究同意书;经医院伦理委员会批准。排除标准:合并甲状腺疾病者;合并结缔组织疾病者;合并肝、肾、肺器质性功能障碍者;合并基础心脏病诸如心脏瓣膜病、风湿性心脏病、原发病心肌病者;合并快速房颤者;合并高钾血症者;入组前应用β受体阻滞剂者;合并明显心律失常需服药治疗者;合并严重精神疾病者;无法配合研究者。同期收治的50例单纯老年T2DM患者(T2DM组),均满足T2DM诊断标准;年龄≥60岁;心脏超声检查提示左室舒张功能正常;既往无冠心病史,无基础心脏疾病;动态心电图、心脏彩超均未心肌缺血,冠脉CT结果正常;自愿签署研究同意书。心肌病组男34例,女23例;年龄60~82岁[(72.5±5.7)岁];T2DM病程4~17年[(8.4±3.2)年];糖化血红蛋白(HbA1c)水平为(6.25±0.56)%。T2DM组男31例,女19例;年龄61~80岁[(73.1±5.4)岁];T2DM病程3~15年[(8.1±3.6)年];HbA1c水平为(6.19±0.63)%。两组性别、年龄、T2DM病程、HbA1c水平比较差异无统计学意义(P>0.05)。
1.2 方法①血清NT-proBNP水平测定。两组入院当日均采集外周空腹肘静脉血3 ml,乙二胺四乙酸盐(EDTA)抗凝,3000 r/min离心后分离血清,采用美国罗氏公司ELecsys2010型全自动电化学发光免疫分析仪及配套试剂测定血清NT-proBNP水平。②左室功能测定。入院当日均测定患者左室功能,采用美国Hp公司Sonos 5500型超声心动图,设定探头频率2.5 MHz,左侧卧位,采用二维超声测定左心房收缩期末容积指数(LAVI),计算左室射血分数(LVEF);采用频冲多普勒模式,心尖四腔切面获取舒张期二尖瓣脉冲多普勒血流频谱,测定舒张早期二尖瓣血流速度峰值(E)、舒张晚期二尖瓣血流速度峰值(A),计算E/A值;调整为组织多普勒血流显像模式,取心尖四腔切面,自近二尖瓣环处测定二尖瓣环运动速度频率,测定舒张早期二尖瓣环运动速度(E’),计算E/E’值,所有参数均测定3个心动周期,取均值。
1.3 统计学方法采用SPSS 19.0软件分析数据。计数资料比较采用χ2检验,计量资料比较采用t检验,相关性分析采用Pearson相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组血清NT-proBNP水平比较心肌病组血清NT-proBNP水平高于T2DM组(P<0.05),见表1。

表1 两组血清NT-proBNP水平比较 (ng/L)
2.2 两组左室功能相关指标比较心肌病组E/A值低于T2DM组,LAVI、E/E’值高于T2DM组(P<0.05),见表2。
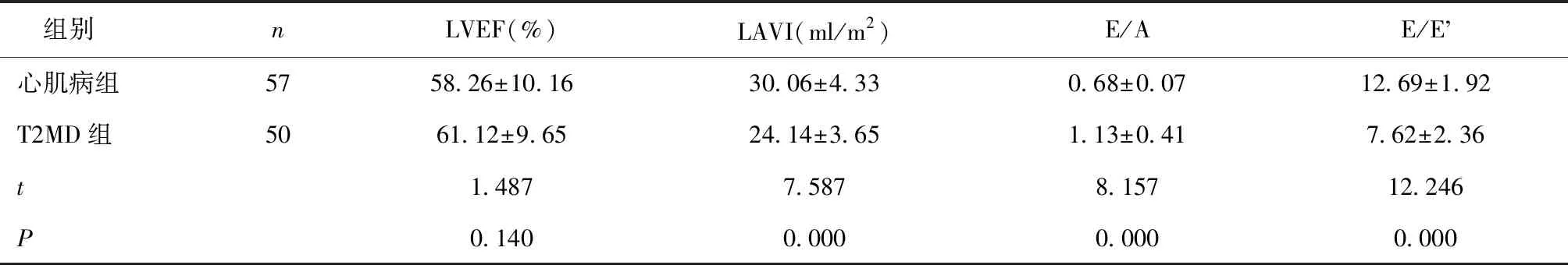
表2 两组左室功能相关指标比较
2.3 T2DM心肌病变患者NT-proBNP与左室功能指标相关性分析T2DM心肌病变患者血清NT-proBNP水平与LAVI、E/E’值呈正相关(P<0.05),见表3。
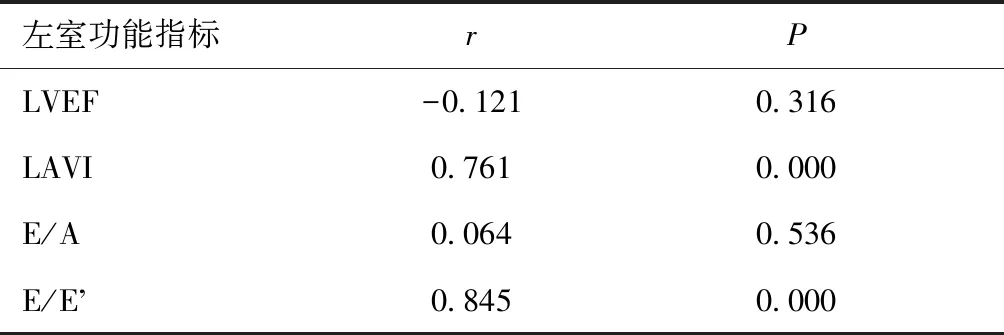
表3 T2DM心肌病变患者NT-proBNP与左室功能指标相关性分析
3 讨论
T2DM心肌病变主要由糖代谢紊乱所诱发神经内分泌异常、血管紧张素系统激活、心肌功能障碍引起[8],表现为心肌微血管基底膜增厚、心肌间质纤维化、心肌细胞肥大等病理特点,伴心肌肌质网扩张、心肌超微结构改变、线粒体肥大等,且T2DM患者心肌纤维化可延长患者左室舒张期,导致心肌泵血功能及收缩功能降低,最终引起心力衰竭,增加患者心源性猝死风险[9]。统计显示,T2DM患者心功能不全发生率为正常健康人群的2~3倍,尤其以老年患者为主[10]。一般T2DM心肌病变早期呈舒张功能不全表现,以左室充盈压上升为特点,既往常以监测左室充盈压作为诊断T2DM左室舒张功能不全的金标准,但其为有创性操作,患者耐受性低,可重复性差,临床推广困难[11]。
NT-proBNP为无生物活性脑钠肽前体,半衰期较脑钠肽长,稳定性高,心肌细胞产生心室壁张力是促进脑钠肽合成及分泌的前提,其表达水平的变化可较好反映心力衰竭程度,是目前用于诊断心力衰竭的特异性生化标志物[12]。NT-proBNP主要生理功能包括利尿、排纳,抑制肾素-血管紧张素-醛固酮系统激活,同时可增加肾脏血流量、增加肾小球滤过率,提升血管通透性,松弛平滑肌,调节心肌细胞生长,拮抗心肌细胞肥大[13]。在心力衰竭发生时,脑钠肽分泌增多,并对中枢神经系统、肾脏等发挥调节作用,减轻心脏负荷[14]。Mosenzon等[15]指出,心室压力负荷增加、心室容积扩张等均可引起血清NT-proBNP浓度上调。也有学者发现,NT-proBNP可较好反馈脑钠肽激活程度,可作为评估无症状舒张功能不全的依据[16]。且仲玉等[17]指出,NT-proBNP联合超声心电图检查可作为患者心血管病变风险评估的重要手段。目前对T2DM左室舒张功能的诊断多依靠超声心动图诊断,其具备无创、操作简单、可重复性好等优势,左室舒张功能不全导致心肌结构发生病理改变,引起室壁顺应性降低,造成血液回流受阻,而通过超声心电图测定E、E’值可明确心肌松弛度,且在窦性心律条件下,E/E’值与患者左心室舒张末期压有较高的相关性,同时与肺毛细血管楔压高度相关,且免受LVEF的影响。目前已被证实E/E’值改变与患者左室舒张功能变化有密切关联[18]。但对老年T2DM性心肌病变患者血清NT-proBNP水平的变化与患者左室功能的关系尚未明确。
本研究发现,T2DM性心肌病变患者血清NT-proBNP水平明显高于心肌功能正常的单纯T2DM患者,分析其机制可能为:T2DM性心肌病变患者常伴不同程度血管病变,造成心肌肥大、牵张,引起心肌纤维化坏死,造成血清NT-proBNP表达上调;同时血管结构改变可引起血管反应性降低,造成NT-proBNP代偿性增多;此外,T2DM持续高血糖状态可导致血容量扩张,引起血清NT-proBNP浓度上调。同时本研究还发现,T2DM性心肌病变患者E/A值低于单纯T2DM患者,LAVI、E/E’值高于T2DM患者,表明T2DM性心肌病变患者均存在一定程度的左室舒张功能不全表现,与林茴等[19]结论一致。此外,进行相关性分析发现,T2DM心肌病变患者血清NT-proBNP水平与LAVI、E/E’值呈正相关,其中LAVI目前已被证实可用于左室充盈压评估[20],其较其他心动图指标可较好反映左室受心室顺应性降低的变化,在心脏舒张期,左心房压力与左室压力呈明显正相关关系,左室顺应性降低可引起左心房压力上升,造成LAVI上升,因此可作为评定左室舒张功能的有效指标。E/E’值则主要反映左房收缩压与左室充盈压,与肺毛细血管楔压高度相关,与左室舒张功能变化存在密切联系,而T2DM性心肌病变患者NT-proBNP水平与上述因素均呈正相关,表明血清NT-proBNP水平可较好反映心肌病变患者心脏舒张功能变化程度,可作为评估老年T2DM性心肌病变患者心脏舒张功能障碍的有效评价指标。
综上所述,老年T2DM心肌病变患者血清NT-proBNP水平高于单纯T2DM患者,且其NT-proBNP水平的变化与LAVI、E/E’值呈正相关,可作为评估左室舒张功能障碍的重要标志物。
