超声引导喉上神经联合颈神经通路阻滞对甲状腺癌手术喉返神经监测的影响
2019-08-26冯爱敏何双双卢锡华乔迎帅
冯爱敏 何双双 卢锡华 乔迎帅
郑州大学附属肿瘤医院(河南省肿瘤医院)麻醉科(郑州 450000)
喉返神经(recurrent laryngeal nerve,RLN)损伤是甲状腺手术最严重的并发症之一,据报道RLN损伤率高达14%[1]。术中神经监测(intraopreative neuro-monitoring,IONM)应用电生理技术监测神经功能完整性,在甲状腺手术中作为喉返神经保护的重要措施应用愈加广泛[2]。神经肌肉阻滞剂能够产生肌肉松弛效果而影响声带的收缩,从而干扰喉返神经的监测指标[3]。临床上需行IONM时需要确保肌力恢复状态,但这种情况下患者容易出现呛咳、循环不稳定等问题[4],为解决这个问题,本文首次在国内提出并研究了采用低浓度罗哌卡因超声引导喉上神经阻滞(superior laryngel nerve block,SLNB)联合颈神经通路阻滞(cervical nerves pathway block,CNPB)对甲状腺癌手术患者的术中喉返神经监测及术后镇痛的影响。
1 资料与方法
1.1 资料本研究已获本院医院伦理委员会的批准(伦理号:2019116)。根据预实验神经阻滞组术中呛咳体动概率约2%,无神经阻滞组术中呛咳体动概率约25%,选取择期需行IONM监测甲状腺癌根治术患者90例,与患者签署知情同意书。纳入标准:年龄18~65岁;ASA I或Ⅱ级。排除标准:神经系统疾病或精神病史;药物过敏史;未控制的高血压、心律失常和心力衰竭等病史;穿刺部位皮肤感染。
1.2 方法
1.2.1 分组方法术前采用随机数字表法结合密封信封法,随机分为2组。分组结果为:神经阻滞组(A组,n=44)和对照组(B组,n=46)。所有患者提前30 min进入术前准备间后监测BP,HP,ECG和SpO2。开放外周静脉通路,给予盐酸戊乙奎醚0.5 mg静注。所有患者区域神经阻滞由同一名麻醉主治医师操作,A组患者麻醉之前给予双侧喉上神经阻滞联合双侧颈神经通路阻滞,B组作为空白对照组。
1.2.2 神经阻滞方法A组患者喉上神经阻滞方法:患者平卧位头偏向右侧,头稍后仰,超声探头置于颈部中央,显示舌骨后平行向左外侧尾侧移动超声探头可显示呈高回声的甲状舌骨膜,在甲状舌骨膜内可观察到喉上动脉。喉上神经内支则位于喉上动脉的内侧。通过超声引导下平面内技术在喉上动脉内侧注入0.125%罗哌卡因3 mL行喉上神经阻滞。同样方法,行右侧颈喉上神经阻滞,见图1。A组患者颈神经通路阻滞方法:患者平卧位头偏向右侧,将高频线阵探头放置于左侧胸锁乳突肌上方,在第4颈椎水平超声显像识别胸锁乳突肌、中斜角肌、颈动脉、颈内静脉、颈前筋膜、颈深筋膜浅层、颈深筋膜深层和颈4横突等解剖结构,穿刺针由外向内进针,通过超声引导下平面内技术至颈深筋膜浅层和颈深筋膜深层之间注入0.125%罗哌卡因10 mL行颈神经通路阻滞。同样方法,行右侧颈神经通路阻滞,见图2。
1.2.3 麻醉诱导方法静脉注射顺式阿曲库铵0.05 mg/kg,丙泊酚1.5 ~ 2.0 mg/kg,舒芬太尼0.3 μg/kg。所有患者由同一名麻醉医师,3 min后经可视喉镜插入NIM加强型气管插管式表面电极(美国Medtronic公司)神经监测气管导管,采用copper评分方法(表1)评价插管条件。神经监测导管电极位置经麻醉医师和外科医师在可视喉镜直视下共同确认,在肩部肌肉内插入参考电极并固定,连接神经监护仪后检测各电极对位良好后开始监测。
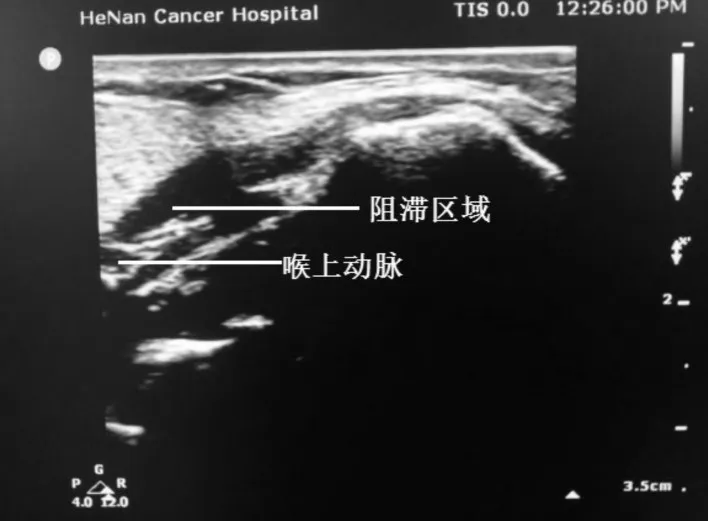
图1 喉上神经阻滞图Fig.1 Superior laryngeal nerve block
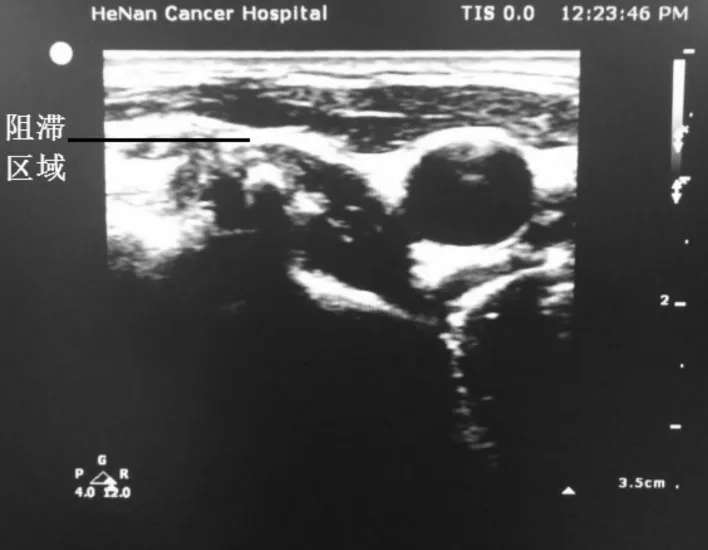
图2 颈神经通路阻滞图Fig.2 Cervical nerves pathway block

表1 Cooper法气管插管条件评价表Tab.1 Cooper evaluation of endotracheal intubation condition
1.2.4 麻醉维持方法两组患者插管后患者行容量控制模式机械通气,VT:7 mL/kg,RR:12次/分,I∶E为1∶2。术中给予瑞芬太尼0.06~0.2 μg/(kg·min)持续泵注,根据BIS值调整丙泊酚靶控浓度,维持BIS值处于40~55之间,术毕前约30 min给予舒芬太尼0.01 μg/kg。整个麻醉维持过程不使用肌松药物,以防止影响实验结果。
1.2.5 肌松监测方法患者意识消失后采用肌肉松弛监测仪监测左手拇内收肌肌肉松弛程度,刺激方式为连续4次刺激模式(train of four stimulation,TOF)频率2 Hz,电流60 mA,重复时间20 s。
1.2.6 神经监测方法手术中如需要鉴别迷走神经和喉返神经时,可使用刺激电极接触需要分离的组织,通过是否诱发喉返神经的动作电位来判断神经走行方向,监护仪上所记录的波形振幅高于100 μV时,判定为监测有效[5]。
如果患者术中出现呛咳、体动则给予丙泊酚1 mg/kg,如体动反应过于强烈,采用丙泊酚和镇痛药物不能有效控制而必须追加肌肉松弛药物,则视该名患者退出实验研究并如实记录。对于患者术中收缩压超过或低于基础值的30%,给予乌拉地尔或甲氧明控制血压。患者术中心率<45次/min或>100次/min,给予阿托品或艾司洛尔调整心率。如术中明确喉返神经损伤,则该例患者退出实验观察。
1.2.7 观察指标(1)观察记录患者神经阻滞前、神经阻滞后15 min声音是否嘶哑和SpO2数值,并采用M型超声观察患者双侧肺超声FAST 1位置,观测膈肌运动是否麻痹。(2)患者插管条件评分。(3)患者手术时间、丙泊酚和瑞芬太尼用量。记录患者术中体动或呛咳时的例数。(4)记录25%TOFR恢复时间(T1)、75%TOFR恢复时间(T2)、90%TOFR恢复时间(T3)、术者初次游离探查迷走神经时间(T4)和初次游离探查喉返神经时间(T5)及神经监测肌电信号波幅峰值。(5)观察记录患者术后2、12、24和48 h患者VAS评分,术后恶心呕吐和咽喉疼痛等不良反应。
1.3 统计学方法计量资料以均数±标准差表示,采用SPSS 23.0统计分析,组间比较采用成组t检验;非正态分布计量资料组间比较采用秩和检验。计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者一般资料的比较两组纳入患者均完成试验,无退出病例。两组患者性别、年龄比较差异无统计学意义,见表2。两组患者均未发生明确喉返神经损伤的情况。

表2 患者一般资料的比较Tab.2 Comparison of general conditions
2.2 患者气管插管条件的比较A组患者神经阻滞后15 min声音嘶哑1例,无膈肌麻痹患者。A组患者神经阻滞前后SpO2数值差异无统计学意义,见表3。

表3 A组患者神经阻滞前后情况比较Tab.3 Comparison of before and after nerve block in group A
2.3 患者气管插管条件的比较与A组相比,B组患者插管条件达到“优”等级例数明显减少(P<0.05),见表4。

注:与A组相比,*P<0.05
2.4 患者围术期相关情况的比较与A组相比,B组患者术中丙泊酚和瑞芬太尼用量增多(P<0.05),术中呛咳例数术后咽喉疼痛例数增多(P<0.05),见表4。两组患者手术时间和恶心呕吐患者例数差异无统计学意义,见表5。

表5 患者围术期相关情况的比较Tab.5 Comparison of perioperative related conditions
2.5 患者不同肌松状态恢复时间的比较两组患者T1-T4时间差异无统计学意义,游离喉返神经时间A组稍快于B组,两组患者各时间点肌电信号波峰值差异无统计学意义(P<0.05),见表6。
2.6 患者术后VAS评分的比较与A组相比,B组患者24 h内VAS评分增高(P<0.05),见表7。
3 讨论
术中肉眼显露并识别RLN是目前避免神经损伤的最好方法,但存在着不能判断神经功能完整性的弊端,术后仍有RLN暂时性或永久性麻痹的风险[6]。综合国内外数据,甲状腺术中喉返神经损伤率:不显露喉返神经组为0.8%~33.9%,显露喉返神经组为0.3%~18.9%,神经监测联合显露组为0~11%[7-8]。甲状腺手术中辅助实施神经监测可提高喉返神经保护安全性、科学性,是预防医源性喉返神经损伤的理想手段[9]。
表6 患者不同肌松状态恢复时间的比较Tab.6 Comparison of recovery time of muscle relaxation states ±s

表6 患者不同肌松状态恢复时间的比较Tab.6 Comparison of recovery time of muscle relaxation states ±s
注:与A组相比,*P<0.05
T1T2T3T4T5组别A组时间(min)A组肌电信号波峰值(μV)B组时间(min)B组肌电信号波峰值(μV)20.9±3.8 524.5±76.1 22.5±4.0 554.9±86.2 27.2±4.3 589.4±99.5 29.8±3.5 578.6±113.8 35.8±3.5 768.9±102.2 36.5±4.1 743.5±138.0 33.8±6.5 752.3±98.1 35.7±7.6 735.5±99.2 41.5±7.2 1057.7±185.6 45.3±5.9*985.1±174.9
表7 患者术后VAS评分的比较Tab.7 Comparison of postoperative VAS scores ±s

表7 患者术后VAS评分的比较Tab.7 Comparison of postoperative VAS scores ±s
注:与A组相比,*P<0.05
项目VAS评分组别A组B组2 h 1.6±0.6*2.3±0.5 12 h 1.5±0.4*2.5±0.3 24 h 1.5±0.3*2.3±0.4 48 h 1.3±0.4 2.0±0.6
喉返神经监测导管的原理是利用神经肌肉的电兴奋性,当电刺激导致运动神经去极化,传递至神经肌肉引发肌肉收缩,复合动作电位识别运动神经,并被记录转换为具有波形、波幅、潜伏期的肌电信号,提示神经功能完整性、评估损伤机制[10]。
喉返神经监测指标受到肌松药物影响,神经肌肉阻滞剂能够产生肌肉松弛效果而影响声带的收缩,从而干扰喉返神经的监测指标[11]。现已证明麻醉诱导时采用1倍ED95的顺式阿曲库铵并不影响术中喉返神经监测[12]。虽然诱导插管时可以采用小剂量肌松药物,但为了更好的配好术者进行手术,需要术中神经监测时不用肌松药物,并确保诱导阶段所用肌松药物代谢至神经监测要求阈值范围内。但临床上发现这样麻醉,容易导致患者在解剖探查时出现呛咳、体动等症状,一方面影响术者手术,另一方面也导致了循环不稳定,给患者安全带来隐患。麻醉诱导时采用小剂量肌松药物,麻醉维持阶段不用肌松药物,保证术者喉返神经监测的同时,最大限度减少因此带来的不良反应是本研究要探讨的问题。
首先根据既往研究,笔者选择1倍ED95顺式阿曲库铵[13-14]作为诱导肌松用药,其临床作用时间短,而从插管即刻至暴露迷走神经,外科医师操作时间也基本上为40 min,并且喉肌与四肢肌肉比较对肌松药的敏感性更高,阻滞早恢复快,确保了术者需要喉返神经监测时,肌松药物代谢充分,确保了喉返神经的监测顺利进行。其次,为了避免吸入麻醉药物肌松效应,影响对于试验研究的影响。选用了无肌松效应的丙泊酚和瑞芬太尼静脉麻醉药物,作为麻醉维持药物,以确保试验研究的准确性。最后,为了减轻患者术中呛咳等不良反应,本研究采用了0.125%罗派卡因超声引导下喉上神经阻滞联合颈神经通路阻滞。
喉上神经外支主要为运动神经,支配环甲肌及咽下缩肌,但也有感觉支穿过环甲膜分布于声带及声门下区前部的黏膜。内支主要为感觉神经,分布于会厌谷、会厌、声门后部的声门上、下方,口咽、小部分喉咽及勺状软骨前面等处的黏膜。阻滞喉上神经可以减轻患者会厌和声门部位应激反应,减轻术中呛咳反应[15]。
颈神经通路位于椎前筋膜与颈深筋膜浅层之间。现有研究对颈神经通路阻滞是否会合并膈神经阻滞和喉返神经阻滞尚无定论[16-17]。本研究选择了低浓度罗哌卡因作为区域神经阻滞药物,利用其运动感觉分离特性,确保感觉神经传输被阻滞的同时,运动神经传输可以正常进行,对喉返神经监测无影响。低浓度罗哌卡因的选用确保了术前即使阻断双侧颈神经路,即使药液虽扩散至颈深丛,但透过椎前筋膜和颈动脉鞘扩散后,真正作用于颈神经根、膈神经和喉返神经的药物浓度可能更低,由于罗哌卡因在低浓度时具有感觉运动分离作用,也不会造成术后产生有临床意义的膈神经阻滞和喉返神经阻滞。
本研究中仅观察到1例声音嘶哑患者,未观察到呼吸困难的症状,也未发现阻滞前后患者SpO2出现改变,M型超声亦未观察到患者膈神经麻痹。仅有1例声音嘶哑患者可能与注射罗派卡因时针尖穿透椎前筋膜致使少部分药物扩散致喉返神经,但单侧喉返神经阻滞不会影响患者呼吸,而且也不影响患者术中后返神经监测,但这也提醒我们行神经阻滞时必须时刻监测针尖位置,保证精准注射,减少并发症发生。
虽然本研究未观察到膈神经和双侧喉返神经运动传导被阻滞的症状,也可能是因为样本观察过少,为了安全,拟行双侧喉上神经阻滞联合颈神经通路阻滞的患者一定要在监护和通气设备齐全的情况下再予以实施,实施过程中应确保全程观察监测到针尖具体位置。
因为采用了低浓度罗哌卡因行双侧喉上神经阻滞联合颈神经通路阻滞,降低了手术对于患者咽喉部黏膜的刺激引起的疼痛和炎症反应。不仅提高了患者插管条件,减少了术中丙泊酚和瑞芬太尼用量,降低了术中呛咳反应,而且因为阻断了患者咽喉部神经,减轻了患者术后咽喉疼痛和24 h内患者疼痛评分,提高了患者围术期舒适度,促进患者康复。该试验研究表明低浓度罗哌卡因行双侧喉上神经阻滞联合颈神经通路阻滞,可以减轻患者术中呛咳反应,提高围术期安全,为临床上需要进行喉返神经监测患者的麻醉提供了参考。
本研究未进行多中心研究,未能针对不同年龄、性别、体质量进行分组研究。限于该技术处于初步研究状态,未能对罗哌卡因不同浓度进行分组研究,也未能探讨最佳罗哌卡因的浓度及剂量。为此笔者将在后续继续针对喉上神经阻滞联合颈神经通路阻滞对于喉返神经监测的影响做出进一步的研究探讨。
