临床疑诊肺癌纵隔淋巴结转移EBUS-TBNA阴性患者的处理
2019-08-26留永健陈闽江孙雪峰邵池徐燕陈勇赵媛媛赵静王孟昭
留永健 陈闽江 孙雪峰 邵池 徐燕 陈勇 赵媛媛 赵静 王孟昭
随着支气管镜下超声影像的发展,该技术已经成为呼吸病学中一项重要的微创技术。目前超声支气管镜(endobronchial ultrasound, EBUS)可分为凸面超声和小探头超声两种,分别于1990年和2004年进入临床使用[1,2]。其中经超声气管镜引导下针吸活检(endobronchial ultrasound guided transbronchial needle aspiration, EBUS-TBNA)结合了超声及细针穿刺活检,是对于纵隔肿大淋巴结进行病理诊断一项重要手段。该技术对肺癌纵隔淋巴结转移的诊断敏感性、特异性和准确性均超过了90%,同时与纵隔镜相比操作简便和创伤更小,易于被患者接受。近年来,多个研究提示EBUS-TBNA在肺癌诊断和淋巴结分期、结节病以及结核等疾病的诊断中有重要作用[3-5],对肺癌纵隔淋巴结转移评估也写进了多个肺癌临床诊治指南。但是对于拟诊肺癌纵隔淋巴结转移的患者EBUS-TBNA病理诊断阴性时应该如何处理呢? 本文进行了相关的探讨。
1 资料与方法
1.1 研究人群 回顾性分析北京协和医院自2010年9月-2016年12月接受EBUS-TBNA检查的患者共1,412例。最终诊断肺部恶性疾病747例(53%),结节病353例(25%),其他诊断包括反应性增生淋巴结、结核等感染、囊肿、胸腔内甲状腺等。EBUS-TBNA诊断的总体准确性为95%,诊断肺癌的敏感性为95%,特异性为100%。本研究入组的患者为拟诊肺癌纵隔淋巴结转移的患者但EBUS-TBNA病理诊断阴性,入组条件为:①计算机断层扫描(computed tomography, CT)提示肺内病灶同时合并纵隔淋巴结肿大;②正电子发射计算机断层显像(positron emission tomography/CT, PET/CT)提示肺恶性肿瘤合并纵隔淋巴结转移;如未行PET/CT,则需要有提示“远处转移”的证据,如骨破坏、脑病灶、肝脏或肾上腺病灶等。③接受了EBUS-TBNA,但病理诊断为阴性(未找到瘤细胞)。④病例资料齐全,随访信息完整。符合上述条件的共51例患者。收集患者的性别、年龄、气管镜下表现、气管镜相关检查结果、EBUS-TBNA取材部位、穿刺针数、病理诊断、随访等资料并进行分析。本回顾性研究得到了北京协和医院伦理委员会批准。
1.2 操作方法和仪器设备 局麻或全麻下进行操作,首先应用日本奥林巴斯公司生产的可弯曲电子支气管镜(型号:Olympus BF-260)进行观察,EBUS-TBNA应用超声电子支气管镜(支气管镜型号OlympusUC-260-FW超声主机Olympus EU-ME1)以及一次性细胞学穿刺针(22 G-NA-201SX-4022; Olympus)进行纵隔淋巴结穿刺。取得的组织标本经福尔马林固定24 h后石蜡包埋切片,细胞学标本涂片应用95%乙醇固定。穿刺针数取决于获得明确的组织条或患者的耐受情况决定。
1.3 诊断标准 患者最终的诊断确定包括:①恶性肿瘤的诊断必须是病理学诊断,标本来源包括EBUS-TBNA,也包括其他方法,如CT引导下穿刺、淋巴结活检或手术等;②结节病的诊断参照中华结核和呼吸杂志报道的结节病诊断标准;③肺结核必须有明确的抗酸染色阳性或上皮样肉芽肿伴干酪样坏死;④其他良性疾病符合相关诊断标准。
1.4 患者的分析 根据患者的具体情况,将患者分为五组:组1:同时进行的支气管镜下其他检查明确了诊断;组2:临床考虑肿瘤,再次进行了EBUS-TBNA;组3:考虑肿瘤同时无其他部位转移,接受了手术治疗;组4:考虑肿瘤同时有其他部位转移,进行了进一步病理检查;组5:考虑良性非特异性炎症,接受了随访。每组患者的情况进行了描述性统计。
2 结果
2.1 患者情况 入组患者的基本情况和每组患者的情况见表。可见该组人群有一定特点,小于60岁的患者为34例(66.7%),镜下正常或仅表现为粘膜充血的患者为44例(86.3%)。穿刺的常见部位为气管旁淋巴结(17例,33.3%)和隆突下淋巴结(27例,52.9%),穿刺的针数多为2针-3针(43例,84.3%)。
2.2 每组患者的进一步诊治情况 组1中虽然EBUS-TBNA结果阴性,但同一次支气管镜下其他的检查明确了诊断的病例共9例。镜下可见新生物或结节的患者2例,粘膜活检均明确了诊断,分别为肺鳞癌和肺未分化非小细胞肺癌。镜下表现为粘膜充血的患者6例,其中6例均进行了粘膜毛刷、5例进行了粘膜活检、5例进行了支气管肺泡灌洗、4例进行了经支气管镜肺活检(transbronchial lung biopsy,TBLB),结果粘膜活检诊断肺腺癌2例、毛刷诊断腺癌1例、支气管肺泡灌洗诊断腺癌1例、粘膜活检诊断肺结核1例、TBLB诊断肺结核1例。镜下正常患者1例,通过TBLB诊断肺结核。粘膜活检为肺癌的4例患者均进行了免疫组化检查。
组2中临床考虑肿瘤,再次进行了EBUS-TBNA检查共11例。通过重复EBUS-TBNA检查,确诊肺癌8例,均为腺癌,其中7例病理组织可以完成表皮生长因子(epithelial growth factor receptor,EGFR)基因突变检测,EGFR基因突变阳性4例。诊断肺结核2例,肺结节病1例。
组3中临床考虑肿瘤同时检查评估无其他部位转移,而是否有纵隔淋巴结转移不能确定,患者接受了手术治疗共6例。术后病理显示肺癌不伴有纵隔淋巴结转移4例,其中腺癌3例和小细胞肺癌1例;肺癌伴有纵隔淋巴结转移1例,病理为鳞癌;肺良性疾病1例,病理显示为肺慢性炎。
组4中临床考虑肿瘤同时有其他部位转移,进行了进一步病理检查共15例。其中肺癌5例,分别为经皮肺穿刺诊断肺腺癌2例、重复气管镜粘膜活检诊断肺腺癌1例、锁骨上淋巴结活检诊断肺腺癌1例和纵隔镜淋巴结活检诊断肺小细胞肺癌1例。其他恶性肿瘤5例,分别为经皮肺穿刺诊断霍奇金淋巴瘤1例、颈部淋巴结活检诊断霍奇金淋巴瘤1例、胃镜粘膜活检诊断胃癌1例、肾上腺手术诊断恶性嗜铬细胞瘤1例和肾脏病灶穿刺活检诊断炎性肌纤维母细胞瘤1例。诊断良性疾病5例,分别为颈部淋巴结活检诊断坏死性淋巴结炎2例和成人Still's病1例、纵隔镜淋巴结活检诊断慢性炎症1例和心脏手术瓣膜活检为真菌性心瓣膜炎1例。
组5中临床考虑良性非特异性炎症,接受了随访共10例,中位随访时间38个月(18个月-75个月)。其中1例随访18个月后,出现轻度皮肤斑丘疹和低热,进一步检查发现颈部和腹膜后淋巴结肿大,通过颈部淋巴结活检诊断为霍奇金淋巴瘤。其他9例患者病情稳定。
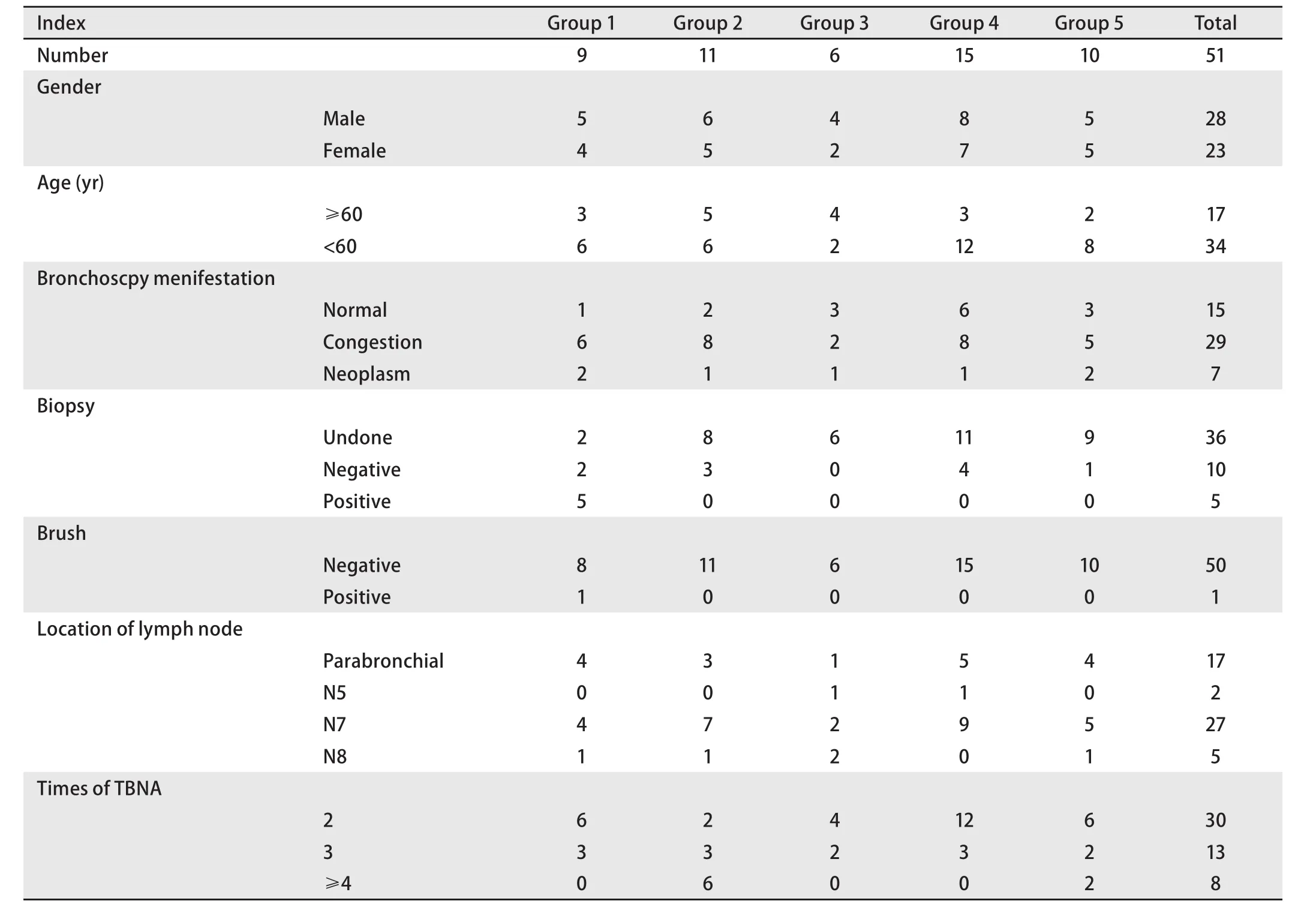
表1 各组患者的一般特征Tab 1 Clinical characteristics of patients in 5 groups
2.3 EBUS-TBNA的安全性 所有患者均可耐受检查,主要不良反应为操作过程中气道刺激和术后少量咯血(痰中带血),在术后1天均自行好转。检查时间稍延长。无患者出气胸、纵隔气肿以及大咯血等严重并发症。
3 讨论
EBUS-TBNA作为一种微创操作,在纵隔疾病的诊断中占据越来越重要的地位。操作中通过超声探头的实时监测,可更加精确定位目标纵隔淋巴结,同时降低了穿刺损伤的可能。EBUS-TBNA的穿刺范围包括纵隔淋巴结2组、4组、7组,同时对明显增大的5组和部分8组也可以进行穿刺。与胸腔镜相比,可同时对双侧纵隔肺门淋巴结进行活检;从安全性和便捷性看,大多数EBUS-TBNA可采取门诊局麻操作的方式,与胸科手术相比更加简便微创。因此,更加易于为患者接受。EBUS-TBNA已经取代胸腔镜和纵隔镜的作用,逐渐成为一项首选的纵隔疾病检查手段,在多个指南中进行了推荐。本研究中,对拟诊肺癌纵隔淋巴结转移,但EBUS-TBNA阴性的情况进行了分析,并提出了相应的处理方案。
本文共从1,412例EBUS-TBNA检查中分析了51例阴性患者的进一步诊治,可见总体该检查的敏感性和特异性都很高,与国外的报道[6-8]相似,本组患者共最终诊断肺部恶性疾病747例,通过重复EBUS-TBNA仅有1例手术证明为真正的假阴性。说明EBUS-TBNA是肺癌患者取得病理诊断的一项重要途径。本文中11例再次EBUS-TBNA均明确了诊断,包括结节病1例[9-11],特别是再次EBUS-TBNA诊断肺癌的8例患者中,7例(87.5%)取得的标本可以进行EGFR基因检测,其中4例(57.1%)EGFR突变阳性,患者接受了EGFRTKI的治疗,说明了EBUS-TBNA对诊治的重要性。
EBUS-TBNA对诊断纵隔淋巴结固然非常重要,但是其他方法也不能忽视,特别在组1中支气管镜下其他的检查明确了诊断的病例共9例。即使是粘膜水肿时的粘膜活检、毛刷、支气管肺泡灌洗、TBLB等均有助于明确诊断,包括恶性和良性疾病。因此在气管镜检查中应该多种手段并用。
对于EBUS-TBNA阴性患者,临床处理时应该综合考虑患者情况,如果通过检查,包括PET/CT、头部增强MRI、骨核素显像、胸腹部增强CT等,未发现其他病灶,如果疑诊恶性疾病,可以考虑手术治疗,本文中接受了手术治疗共6例。结果术后病理显示肺癌不伴有纵隔淋巴结转移4例,患者从手术中获益。只有1例EBUS-TBNA假阴性。如果有其他病灶,则建议进一步病理检查,本文中共15例进行了进一步病理检查。活检部位和方法根据病灶位置决定,结果显示肺癌5例、其他恶性肿瘤5例和良性疾病5例,也充分说明了进一步检查的必要性。
如果临床考虑良性非特异性炎症,特别是患者无症状而且仅有纵隔淋巴结肿大,影像学上有淋巴结钙化点或TBNA病理可见碳末沉积时,可以定期随访,本文中9例(90%)接受了长期随访,无病情变化。但有1例随访18月后诊断了霍奇金淋巴瘤,提示了随访的重要性[12-14]。
综上所述,对于拟诊肺癌纵隔淋巴结转移但EBUSTBNA阴性的患者,应该根据患者的具体情况,综合多种方法进行诊断和随访。
