血清白细胞介素-37在乙型肝炎病毒相关慢加急性肝衰竭患者中的变化及其临床意义
2019-08-16沈敏吴坤亮何晶周云周贵忠
沈敏,吴坤亮,何晶,周云,周贵忠
慢加急性肝衰竭(acute on chronic liver failure,ACLF)是在慢性肝病基础上出现的急性肝功能失代偿,因其具有发病急、病情进展快、病势重、治疗棘手、死亡率高等特点,受到广泛关注。ACLF病因复杂,在我国,各种肝炎病毒等嗜肝病毒感染是最主要的病因。准确判断ACLF患者预后对治疗的决策尤为重要,最新研究显示,ACLF患者血清细胞因子水平的检测有助于疾病严重程度和预后转归的判断[1]。白细胞介素-37(interleukin-37,IL-37)已被证实在包括病毒性肝炎、肝缺血再灌注损伤在内的多种病理生理过程中发挥炎性抑制作用。本研究探讨了IL-37在乙型肝炎病毒相关慢加急性肝衰竭(HBV-ACLF)患者血清中的变化特点,并进一步讨论了IL-37水平与HBV-ACLF疾病分期、不良预后事件的关系,以期为此类患者的诊断、治疗和预后评估提供新的可行性指导。
1 对象与方法
1.1 研究对象 选择2015年6月—2017年6月在我院感染科住院并入院诊断为HBV-ACLF的患者81例(HBV-ACLB组),其中早期25例、中期32例、晚期24例。同时入组同期住院的慢性乙型肝炎患者30例(CHB组)和我院体检中心体检的健康体检者30例(健康对照组)。所有入选者均签署知情同意书。诊断标准:HBV-ACLF的诊断标准及分期方法参照2012年《肝衰竭诊疗指南》[2],患者均为慢性HBV感染者,排除其他病毒感染、酒精性肝病、药物性肝病、自身免疫性肝病及原发性肝癌患者。CHB的诊断标准参照2008年亚太地区肝病研究协会(APASL)制定的《关于慢性乙型肝炎管理的专家共识》[3-4]。
1.2 临床资料收集 入选的研究对象均完善相关检查,包括全血细胞分析、丙氨酸转氨酶(ALT)、天门冬氨酸转氨酶(AST)、总胆红素(TBil)、白蛋白(Alb)、凝血功能中的国际标准化比值(INR)。同时患者进行胸片、心电图和腹部B超等检查。
1.3 血清IL-37的测定 采集入组患者空腹静脉血5 mL于促凝管中,3 000 r/min离心15 min,收集上层液于EP管中并置于-80℃冰箱保存。待所有血清标本收集完成后统一检测,以减少不同批次检测对检测结果可能带来的影响。IL-37的检测采用ELISA法,试剂盒购自苏州卡尔文生物科技有限公司,检测方法完全依照试剂盒提供的说明书进行。
1.4 随访 所有HBV-ACLF患者均进行为期2个月的随访,随访过程中定期检测血常规、肝功能、凝血功能等生化指标。依据随访期间是否发生死亡分为生存组和死亡组;依据随访期间是否发生感染分为非感染组和感染组,感染组患者包括发生肺炎、腹膜炎等细菌性感染者及真菌感染者。
1.5 统计学方法 采用SPSS 19.0软件进行统计学分析,计量资料数据进行正态性检验,符合正态分布者以均数±标准差(±s)表示,2组间比较采用独立样本t检验,多组间比较采用方差分析,组间多重比较行Tukey检验;非正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,组间比较采用独立样本的非参数检验;计数资料采用例(%)表示,行χ2检验。正态分布数据的相关性分析使用Pearson相关分析,非正态分布数据间相关分析使用Spearman相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 各组一般情况、肝功能指标和血清IL-37水平的比较 各组年龄、性别差异无统计学意义(P>0.05)。与健康对照组相比,CHB组和HBV-ACLF组ALT、AST、TBil明显增高,Alb明显减低(P<0.05),HBV-ACLF组INR明显增高(P<0.05);与CHB组相比,HBV-ACLF组患者血清AST、TBil和INR显著增高,Alb明显降低,差异有统计学意义(P<0.05)。见表1。同时健康对照组、CHB组和HBV-ACLF组血清IL-37水平呈逐渐升高的变化,见表1。
2.2 HBV-ACLF组不同分期患者血清IL-37水平的比较 早、中、晚期HBV-ACLF患者血清IL-37水平差异有统计学意义(F=43.27,P<0.05)。中期组患者高于早期组(P<0.05),晚期组患者高于中期组和早期组(P<0.05)。见图1。
2.3 HBV-ACLF组患者血清IL-37与肝功能指标的相关性 相关性分析表明,对于HBV-ACLF组患者,血清IL-37与ALT、AST均呈正相关(rs分别为0.52、0.72,均P<0.01);血清 IL-37 与TBil、Alb和INR无明显相关性(rs分别为0.02、<0.001、0.01;均P>0.05)。
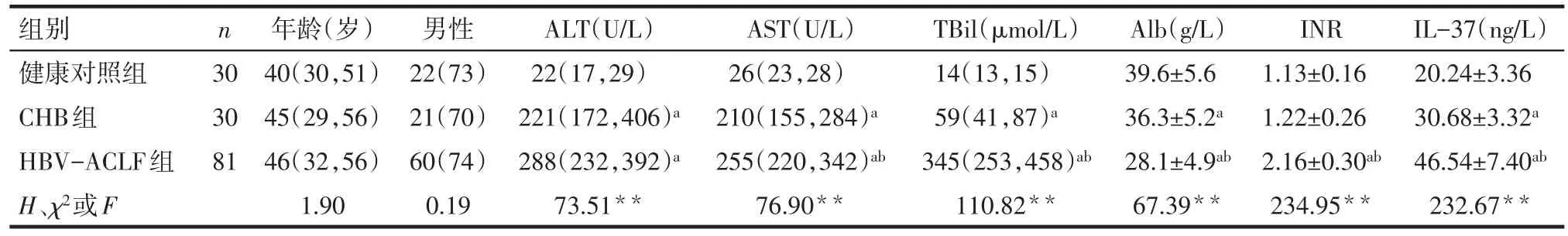
Tab.1 Comparison of clinical features,hepatic ability and IL-37 level between the three groups表1 各组一般情况、肝功能指标和IL-37水平的比较

Fig.1 Comparison of IL-37 level between each stage of HBV-ACLF patients图1 HBV-ACLF患者各分期的IL-37水平比较
2.4 血清IL-37水平与HBV-ACLF患者预后的关系 随访期间,22例患者发生感染,其中肺部感染7例,原发性腹膜炎14例,真菌感染1例。感染组血清IL-37水平为(54.12±3.42)ng/L,非感染组为(44.15±6.76)ng/L,2组比较差异有统计学意义(t=6.60,P<0.01)。根据随访期间有无发生死亡将HBV-ACLF组患者分为死亡组(39例)和存活组(42例),死亡组血清 IL-37水平为(51.55±4.57)ng/L,存活组为(41.67±6.30)ng/L,2组比较差异有统计学意义(t=8.06,P<0.01)。
3 讨论
ACLF是我国最常见的肝衰竭类型,其中以HBV感染为病因的ACLF占绝对主导地位,这与我国为HBV感染高发地区有关[5]。原位肝移植是治疗慢加急性肝衰竭最有效的方法,也是提高肝衰竭患者生存率的根本原因[6]。但因供体缺乏,手术复杂加之术后需长期使用免疫抑制剂,肝移植的发展受到一定限制,因此,目前临床ACLF的患者很大程度上依赖于内科治疗。现阶段ACLF的内科治疗缺乏特效药物和手段,主要以抗炎保肝、抗病毒、对症、生命支持等综合治疗为主,可暂时阻断有害物质对肝脏的损伤、缓解病情,但不能从根本上解决问题。根本原因在于ACLF发病机制较为复杂,目前虽在病因和发病机制的研究方面取得了较大进展,但仍有待进一步探索研究。ACLF潜在的新疗法应该针对解决导致ACLF发生的病理生理机制,减轻过度全身炎症反应并恢复免疫反应[7]。
IL-1F7于2000年由Kumar利用计算机序列分析发现[8],2001年被证实是IL-1家族的第7个细胞因子,2010年更名为IL-37[9]。近年来的研究发现,IL-37作为一个新型抑炎细胞因子,可以抑制促炎细胞因子的表达,具有抑制固有免疫和适应性免疫应答的作用。目前IL-37被发现参与了多种炎症和免疫性疾病的发生发展,包括过敏性皮炎[10]、炎症性肠病[11]、炎症性肝病[12]、自身免疫性疾病[13,14]、代谢性疾病[15]、缺血再灌注损伤等[16]。在肝脏相关疾病中,IL-37不仅参与了慢性乙型病毒性肝炎[12],还参与了肝脏缺血再灌注损伤过程[17]。Bulau等[17]发现IL-37通过抑制IL-4、IL-5、IFN-γ等炎症因子的释放减轻了刀豆素A(Con A)造成的肝脏损伤;另外,IL-37还被发现可以抵抗对乙酰氨基酚诱导的小鼠肝损伤[18]、抑制转化生长因子β1诱导的大鼠肝星状细胞增殖[19]、减轻CCl4诱导的小鼠肝纤维化,可以有效减轻肝组织炎症等[20]。上述IL-37在肝脏中的作用主要是通过其对炎症和免疫反应的调节发挥的。而炎症和免疫反应是ACLF发生发展过程中的重要病理生理机制。因此,笔者推测IL-37有可能在ACLF中发挥调节作用。
针对ACLF发病过程中IL-37的作用和与预后的关系国内外未见深入报道。本研究发现,HBVACLF患者血清IL-37水平高于CHB患者和健康人,且随患者病程的进展,IL-37水平逐渐增高(即早期、中期和晚期ACLF患者血清IL-37水平呈递增变化)。另外,笔者进一步证实,ACLF患者血清中的IL-37水平与ALT和AST呈正相关。上述结果说明IL-37水平与肝损伤的严重程度有关,能够反映病情的严重程度。血清IL-37反映ACLF患者病情严重程度的另一个支持点是,本研究的结果显示,ACLF患者感染组IL-37水平高于非感染组,且死亡组IL-37水平高于存活组,提示ACLF患者血清IL-37水平的高表达及其与病情严重程度的关系可能与ACLF发生发展过程中,作为抑炎和免疫调节因子的IL-37代偿性的增高从而发挥保护作用,减轻肝损伤有关。当然,IL-37在ACLF中的具体作用还需要进一步的组织学和细胞学实验明确。
综上所述,本研究首次在血清水平发现和分析了IL-37在HBV-ACLF发病过程中的变化特点及其与预后的关系,为ACLF的诊断、治疗和预后评估提供了新的思路,为IL-37在ACLF病理生理过程中的深入研究提供了理论基础。
