儿童不完全川崎病的临床特点分析
2019-08-14聂颖徐辉甫陈长见乔静
聂颖,徐辉甫,陈长见,乔静
川崎病(KD)是一种急性中小动脉血管炎综合征,其病因及发病机制尚不清楚,病变主要累及冠状动脉,严重者可导致冠状动脉瘤、缺血性心肌病、心肌梗死等,已成为儿童获得性心脏病的重要原因之一[1]。据报道,近年来不完全川崎病(IKD)病例逐渐增多,其临床表现不典型,存在相应的诊断困难、治疗延误等情况,可能造成IKD患儿重症病例增多、并发症增多,因此早期识别诊断IKD已成为儿科临床研究的热点[2]。本研究通过回顾性分析武汉市第一医院儿科收治住院的103例KD患儿的临床资料,特别是对IKD的临床表现、实验室检查资料及治疗转归进行分析,以便临床早期识别、早期治疗,积极预防并发症的发生。
本研究价值:
不完全川崎病(IKD)发病率逐年增多,由于其临床表现不典型,容易出现诊断困难、诊断延误等情况,因此早期识别和诊断IKD具有重要临床意义。本研究通过对IKD的临床特点及实验室检查资料进行研究分析发现,对发热时间长,存在卡疤红肿情况的患儿,应尽早进行心脏彩超检查;同时本研究还发现,支原体感染可能在IKD的发生中起着重要作用。由于本研究为回顾性分析,尚缺乏进一步的随访分析,将来可进一步行前瞻性研究,以特异性指标为切入点,对IKD进行临床观察研究,以全新的视野发现对临床有指导意义的实验室指标,对IKD的早期诊断与治疗提供新的思路。
1 对象与方法
1.1 研究对象 收集2016年7月—2018年7月在武汉市第一医院儿科住院的103例KD患儿的临床资料。剔除不符合研究标准的患儿9例,共入选KD患儿94例,其中典型KD患儿53例(典型KD组),IKD患儿41例(IKD组)。
纳入标准[3]:(1)年龄0~14岁。(2)典型KD组患儿均符合发热≥5 d,且以下5项主要临床特征≥4项:①手足急性期硬性水肿,后期指(趾)端蜕皮,肛周脱屑;②多形性红斑;③非化脓性眼结膜充血;④口唇皲裂、杨梅舌、口腔黏膜充血;⑤非化脓性颈部淋巴结肿大。(3)IKD组患儿均符合发热≥5 d,且其他临床特征符合上述5项临床特征中的2~3项,疾病的发展符合KD特点,同时除外猩红热、药物过敏综合征、Stevens-Johnson综合征、中毒性休克综合征、腺病毒感染、EB病毒感染等发热性疾病及幼年类风湿关节炎全身型、渗出性多形性红斑等结缔组织疾病。
排除标准:(1)临床资料不完善者;(2)外院已使用过丙种球蛋白或者激素治疗者;(3)未行超声心动图检查者。
1.2 研究方法 通过医院His系统查询患儿病历信息,回顾性分析KD患儿的性别、年龄、临床表现〔确诊前发热时间、球结膜充血情况、口唇皲裂情况、杨梅舌情况、指(趾)端蜕皮情况、肛周脱屑情况、皮疹情况、颈部淋巴结肿大情况、卡疤红肿情况〕、急性期实验室检查〔红细胞沉降率(ESR)、C反应蛋白(CRP)、白细胞计数(WBC)、血红蛋白(Hb)、中性粒细胞分数(N)、血小板计数(PLT)、血清清蛋白(ALB)、白球比例(A/G)、天冬氨酸氨基转移酶(AST)、丙氨酸氨基转移酶(ALT)、肌酸激酶同工酶(CK-MB)〕、病原体感染情况、心脏彩超检查情况、心电图检查情况,其中ESR取静脉用免疫球蛋白(IVIG)治疗前最高值,CRP、WBC取急性期最高值,PLT取病程第2周最高值。所有患儿在使用阿司匹林和IVIG前在病程5~10 d内完善相关实验室检查及辅助检查。
1.3 冠状动脉扩张[4]冠状动脉扩张定义为冠状动脉内径大于正常冠状动脉内径但<4.0 mm;正常冠状动脉内径:<3岁者 <2.5 mm,3~9岁者<3.0 mm,>9~14岁者<3.5 mm。
1.4 统计学方法 采用SPSS 19.0统计学软件进行数据分析。计数资料以相对数表示,组间比较采用χ2检验;符合正态分布的计量资料以(±s)表示,两组间比较采用成组t检验;不符合正态分布的计量资料以M(P25,P75)表示,两组间比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 典型KD组与IKD组患儿一般情况比较 典型KD组中男32例,女21例,男女比例为1.52∶1;<1岁9例,1~3岁23例,>3岁21例,中位年龄51.9(15.7,54.2)个月。IKD组中男26例,女15例,男女比例为1.73∶1;<1岁14例,1~3岁17例,>3岁10例,中位年龄41.8(10.8,46.2)个月。两组患儿性别、年龄比较,差异无统计学意义(χ2=0.106,Z=-1.760,P均 >0.05)。
2.2 典型KD组与IKD组患儿临床表现比较 IKD组患儿确诊前发热时间长于典型KD组,差异有统计学意义(P<0.05);IKD组患儿口唇皲裂、指(趾)端蜕皮、肛周脱屑、皮疹、颈部淋巴结肿大发生率低于典型KD组,差异有统计学意义(P<0.05);IKD组患儿卡疤红肿发生率高于典型KD组,差异有统计学意义(P<0.05);两组患儿球结膜充血、杨梅舌发生率比较,差异无统计学意义(P>0.05,见表1)。
2.3 典型KD组与IKD组患儿急性期实验室检查指标比较典型KD组患儿急性期CRP、N高于IKD组,差异有统计学意义(P<0.05);两组患儿急性期ESR、WBC、Hb、PLT、ALB、A/G、AST、ALT、CK-MB比较,差异无统计学意义(P>0.05,见表2)。
2.4 典型KD组与IKD组患儿病原体感染情况比较 典型KD组患儿中,明确病原体感染患儿共19例(35.9%),其中病毒感染6例,细菌感染5例,支原体感染5例,细菌病毒混合感染3例;IKD组患儿中,明确病原体感染患儿共22例(53.7%),其中支原体感染9例、细菌感染6例、病毒感染5例、细菌病毒混合感染2例;两组患儿病原体感染发生率比较,差异无统计学意义(χ2=2.981,P>0.05)。
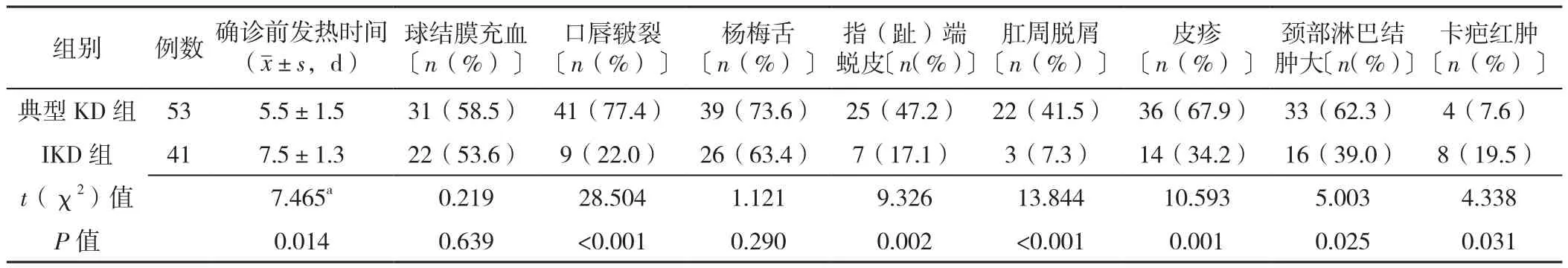
表1 典型KD组与IKD组临床表现比较Table 1 Comparison of clinical manifestations between typical KD group and IKD group
表2 典型KD组与IKD组患儿急性期实验室检查指标比较(±s)Table 2 Comparison of laboratory data during the acute stage of KD between typical KD group and IKD group

表2 典型KD组与IKD组患儿急性期实验室检查指标比较(±s)Table 2 Comparison of laboratory data during the acute stage of KD between typical KD group and IKD group
注:ESR=红细胞沉降率,CRP=C反应蛋白,WBC=白细胞计数,Hb=血红蛋白,N=中性粒细胞分数,PLT=血小板计数,ALB=血清清蛋白,A/G=白球比例,AST=天冬氨酸氨基转移酶,ALT=丙氨酸氨基转移酶,CK-MB=肌酸激酶同工酶
CK-MB(U/L)典型 KD 组 53 45.84±29.68 68.19±42.40 17.17±5.63 105.45±10.19 65.15±16.22 452.15±182.37 36.26±5.22 1.98±1.48 37.60±42.56 28.90±26.76 18.20±19.25 IKD 组 41 32.59±28.19 35.75±31.22 14.62±8.19 101.34±13.51 52.59±12.19 415.81±102.17 33.47±6.59 1.46±1.09 42.56±57.22 25.71±31.20 28.50±22.20 t值 1.690 2.513 0.817 0.395 3.240 0.476 1.790 0.320 -0.971 0.722 -0.196 P值 0.071 0.029 0.319 0.519 0.003 0.519 0.083 0.731 0.319 0.932 0.891组别 例数 ESR(mm/1 h)CRP(mg/L)WBC(×109/L)Hb(g/L)N ALB(%)PLT(×109/L) (g/L) A/G AST(U/L)ALT(U/L)
2.5 典型KD组与IKD组患儿心脏彩超及心电图情况比较IKD组患儿冠状动脉扩张发生率高于典型KD组,差异有统计学意义(P<0.05);典型KD组与IKD组患儿心包积液、心电图异常发生率比较,差异无统计学意义(P>0.05,见表3)。
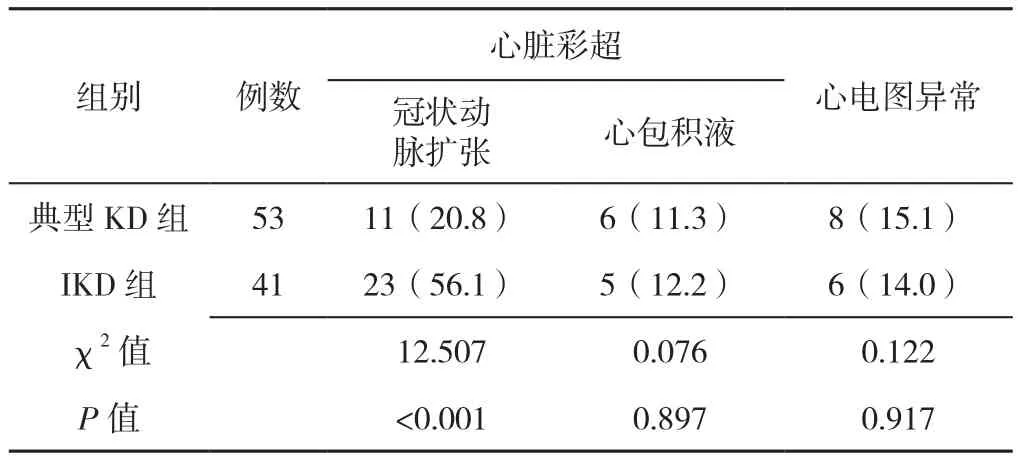
表3 典型KD组与IKD组患儿心脏彩超及心电图情况比较〔n(%)〕Table 3 Comparison of echocardiography and electrocardiogram results between typical KD group and IKD group
3 讨论
KD是一种以全身中小血管炎为病理基础的儿童急性发热出疹性疾病,目前病因、发病机制尚不明确,可导致冠状动脉损害,是儿童后天性心脏病的重要危险因素之一[5]。近年来,IKD发病率逐年增加,其发生率为15.0%~36.2%,且15.0%~25.0%的IKD患儿发生冠状动脉损害[6]。目前我国对IKD的诊断主要依据临床表现,缺乏客观的实验室诊断依据,因此为IKD的诊断带来了极大困难,极易造成误诊、漏诊情况。本研究对IKD的临床特点及实验室检查情况进行分析,以期为IKD的早期识别和诊断提供帮助。
本研究对IKD的临床症状进行分析发现,IKD患儿较典型KD患儿确诊前发热持续时间长,而我国唐孕佳等[7]对173例IKD病例进行临床分析发现,IKD发热持续时间为2~21 d,中位数为7 d;KD发热持续时间为2~21 d,中位数为6 d,两者间比较有统计学差异,本研究结果与其相似。同时日本TAKAHASHI等[8]也有类似报道。故提示临床当患儿发热时间长、治疗效果欠理想时需注意可能是IKD,同时结合IKD发热时间较长的原因进行治疗。
本研究还发现,IKD组患儿卡疤红肿发生率显著高于典型KD组,而IKD组的口唇皲裂、指(趾)端蜕皮、肛周脱屑、皮疹、颈部淋巴结肿大发生率显著低于典型KD组,说明卡疤红肿在IKD患儿中较为典型,而口唇皲裂、指(趾)端蜕皮、肛周脱屑、皮疹、颈部淋巴结肿大等临床症状在IKD组中表现不典型。墨西哥多中心临床研究报道,卡疤红肿在5岁以下儿童KD急性期具有重要提示意义[9];同时NOVAIS等[10]也报道了在6个月以内的患儿中,卡疤红肿反应是IKD诊断的特异性指征。故本研究结果提示在IKD患儿中口唇皲裂、指(趾)端蜕皮、肛周脱屑、皮疹等临床表现不典型,但长期发热合并卡疤红肿对IKD的诊断有重要的提示意义。本研究结果显示,IKD患儿临床表现前3位的分别是杨梅舌、球结膜充血、颈部淋巴结肿大,这些症状发生率虽与典型KD患儿比较无统计学差异,但存在上诉临床表现时仍需引起临床注意,其对IKD的诊断仍有一定提示意义,因样本量偏小、单中心研究可能存在一定偏倚。
目前IKD的诊断尚无特异性实验室诊断指标,寻找特定的实验室指标作为IKD早期观察指标成为近年来的研究热点。2017美国心脏学会川崎病管理指南中仍把WBC升高、CRP升高、ESR加快、PLT升高、ALT升高、低白蛋白血症、无菌性脓尿、脑脊液单核细胞增多相关炎症指标作为IKD的诊断依据[3]。SINGH等[11]研究发现,KD患儿急性期ESR明显增高,当ESR>40 mm/1 h时对该病的诊断有统计学意义,其灵敏度可达90%以上,其机制可能是由于免疫炎性反应导致中小血管炎症,致内皮细胞损伤暴露、炎性递质释放及免疫球蛋白增多,引起ESR增快及PLT激活。据报道,约50%IKD患儿存在Hb降低,且当Hb<95 g/L,冠状动脉损害发生率明显增加[12]。本研究中,典型KD组中CRP、N均显著高于IKD组;而两组ESR、WBC、Hb、ALB、PLT、A/G、AST、ALT、CK-MB比较差异无统计学意义。该结果提示典型KD患儿CRP、N升高明显,可能由于典型KD患儿临床症状典型故诊断较及时,急性期炎性指标上升明显。但是ESR、WBC、Hb、ALB、PLT、A/G、AST、ALT、CK-MB 等相关指标在典型KD与IKD患儿间无明显差异,与国外报道一致[13]。同时,本研究进一步对两组患儿病原体感染情况进行分析发现,典型KD患儿中有35.9%明确病原体感染,IKD患儿中有53.7%明确病原体感染,两组间比较差异无统计学意义,但仍能说明病原体感染因素可能是KD发病的重要原因之一,而在IKD组中支原体感染为其主要感染源。在有关KD患儿流行病学调查研究发现,KD有群体发病、爆发流行的趋势,且有90%的家庭成员有近期感染性疾病史,提示KD可能与感染密切相关,且有人与人之间传播的可能[14]。同时,苏州大学儿童医院对其2012—2014年收治的KD患儿进行前瞻性研究分析发现,在KD患儿中支原体感染的发生率约为13.8%,是引起KD的重要原因之一,但与KD中冠状动脉损害情况无相关性[15]。NANISHI等[16]提出支原体感染可能是引起KD的重要病因之一,且提出联合使用克拉霉素加上IVIG治疗KD可明显缩短KD的发热病程,该机制可能是支原体感染后可引起机体抗原-抗体反应,激活机体的免疫失衡导致炎性递质释放,致全身中小血管炎性反应,本研究与上述研究结果一致,提示支原体感染可能在IKD的发生中起重要作用。
本研究结果显示,IKD组患儿冠状动脉扩张发生率为56.1%,且IKD组冠状动脉扩张的发生率显著高于KD组,较上海地区报道KD冠状动脉损害发生率(25.4%)高,而较吉林省1999—2008年小儿KD流行病学调查的冠状动脉扩张发生率(63.26%)低[17-18]。出现这种差异的原因可能是各医院对冠状动脉扩张的诊断标准不一;心脏彩超操作人员的主观误差;各级医院患者首诊医院层次不一,对IKD的认识水平参差不齐导致首次彩超时间偏晚等因素导致。同时IKD缺乏典型的临床表现,又无特异性实验室指标参考,易导致诊断、治疗时间较晚,错失了IVIG治疗的最佳时机,血管炎症持续进展导致冠状动脉扩张发生率增高,因此临床医师对不明原因发热患儿,应警惕IKD的可能,尽早完善实验室相关炎性指标的检查,注意早期心脏超声检查,及动态复查心脏超声情况。
综上所述,虽然IKD临床表现往往不典型,但当临床中患儿发热时间长、存在卡疤红肿时对临床医师工作中IKD的诊断具有重要提示作用,存在上述临床表现,建议尽早完善心脏彩超及实验室相关炎性指标的检查,及早对IKD做出诊断,降低冠状动脉扩张的发生率。同时,本研究明确表明,感染因素可能是KD发病重要原因之一,其中支原体感染可能与IKD的发生密切相关。由此提示,支原体感染可能在IKD的发生中起着重要作用,为今后IKD的研究提供了新的思路。
作者贡献:聂颖对文章进行构思、设计,研究实施及可行性分析,结果分析,论文撰写;陈长见对数据进行收集、整理、统计学处理;徐辉甫、乔静对论文进行修改;乔静进行文章质量控制、审校及监督管理。
本文无利益冲突。
