CT在儿童纵隔神经母细胞源性肿瘤诊断、分期及治疗方案选择中的应用
2019-08-07刘玉奇高云剑吴继志高敏盛茂
刘玉奇 高云剑 吴继志 高敏 盛茂
神经母细胞源性肿瘤是儿童最常见的颅外恶性实体肿瘤,也是儿童最常见的原发性后纵隔肿瘤,起源于原始神经外胚层神经嵴细胞,可发生于肾上腺、后纵隔、颈部和盆腔,其中约15%发生于纵隔[1]。根据肿瘤的不同分化及成熟程度分为神经母细胞瘤 (neuroblastoma,NB)、 节细胞神经母细胞瘤(ganglioneuroblastoma,GNB)和节细胞神经瘤(ganglineuroma,GN)3种。纵隔神经母细胞源性肿瘤早期无典型临床症状,但不同病理类型的治疗方案及预后有较大差异,因此早期诊断、准确分期对治疗方案的选择及改善预后至关重要。神经母细胞源性肿瘤的诊断主要依靠影像检查,CT是诊断儿童纵隔神经母细胞源性肿瘤的重要影像方法,能准确显示肿瘤的信息及与周围组织器官的关系,尤其是显示对周围血管的侵犯,有助于估计手术的可能性。本文回顾性分析经病理证实的29例纵隔神经母细胞源性肿瘤临床表现、CT特征及分期,探讨CT在儿童纵隔神经母细胞源性肿瘤诊断、分期及治疗方案选择中的应用价值,以提高对儿童不同病理类型纵隔神经母细胞源性肿瘤的认识。
1 资料与方法
1.1 一般资料 回顾性收集2012年1月—2018年4月于苏州大学附属儿童医院就诊的后纵隔神经母细胞源性肿瘤患儿29例,其中NB 20例[男9例,女 11 例,平均发病年龄(34.35±24.12)个月]、GNB 4例[男 2例,女2例,平均发病年龄(91.75±53.65)个月]、GN 5 例[男 3 例,女 2 例,平均发病年龄(67.40±68.00)个月]。临床表现为发热 11 例,咳嗽9例,间歇性腹痛3例,双腿及右髋疼痛伴活动受限3例,面色苍白3例,胸腹部隆起2例,左颞部肿块1例,球形红细胞增多症1例,双下肢无力伴跛行1例。22例患儿行手术治疗。纳入标准:穿刺活检、骨穿或手术病理证实为NB、GNB及GN;临床及影像资料(胸部CT平扫及增强检查)齐全。
1.2 检查方法 采用GE Lightspeed VCT及Optima 660螺旋CT扫描设备进行扫描。所有患儿均行胸部CT平扫及增强扫描。患儿仰卧位,头先进,扫描范围自肺尖至肋膈角下水平。扫描参数:管电压100~120 kV,采用自动管电流,层厚及层间距均为5 mm。增强扫描采用非离子型对比剂 (碘海醇注射液,含碘300 mg/mL)经肘静脉团注,注射流率为2 mL/s,剂量为1.5 mL/kg体质量,分别于注射开始后20~25 s、50~65 s行动静脉期扫描。各期扫描重建层厚0.625 mm。所有原始图像数据传至图像后处理工作站(AW 4.6)进行多平面重组。
1.3 影像分析 2位放射科副主任医师对CT影像独立阅片,并讨论达成一致意见。分析内容为:①CT表现,包括肿瘤的部位、大小、形态、边界、密度、有无钙化及囊变、强化方式和程度,有无包埋周围血管,是否跨越中线生长,周围组织器官有无受压推移改变,有无周围组织器官侵犯或远处转移。在横断面影像上测量肿瘤最大长径、短径,在冠状面或矢状面影像上测量肿瘤最大纵径。②基于影像定义的危险因子(image-defined risk factors,IDRF)采用肿瘤的国际NB危险因素组织分期系统(inter national neuroblastoma risk group staging system,INRGSS)[2-3]进行分期,分为 L1期:局限性肿瘤,仅限于一个体间隔,不具有IDRF;L2期:局限性肿瘤伴有一项或多项IDRF。MS期:年龄<18个月,远处转移病变限于皮肤、肝和/或骨髓(骨髓中的肿瘤细胞<10%);M期:伴有远处转移病变(除外MS期)。若存在多发原发病变,按照受累范围最广的病变进行分期。
2 结果
2.1 肿瘤CT特征 3种肿瘤多以右侧多见,NB、GNB、GN分别有8、1、1例跨中线生长。CT平扫上,80%(16/20)NB 表现为密度不均匀,75%(3/4)GNB和100%(5/5)GN表现为密度均匀。其中,GN密度低于周围肌肉组织密度,CT值为18~40 HU,平均31 HU。NB和GNB的肿瘤实性成分CT值分别为29~48 HU(平均 41 HU)、34~45 HU(平均 42 HU)。80%(16/20)NB呈不规则斑片状、点条状钙化,75%(3/4)GNB 和 80%(4/5)GN 呈点状钙化。 增强 CT上,75%(15/20)NB 和 50%(2/4)GNB 呈不均匀强化,且多为中度或明显强化;而100%(5/5)GN为轻度均匀强化,其中60%(3/5)为动脉期强化(图1),40%(2/5)为静脉期延迟强化。3种肿瘤的CT特征详见表1。

表1 3种后纵隔神经母细胞源性肿瘤的CT特征

图1 患儿女,25个月,GN,L1期。A图,CT平扫横断面示左侧后上纵隔低密度肿块,密度均匀,略低于周围肌肉密度,内见一点状钙化;B、C图,分别为横断面及冠状面增强扫描示动脉期轻度均匀强化;D图,镜下见神经节细胞分散在神经纤维束间(HE,×100)。
2.2 肿瘤局部侵犯、远处转移及分期 90.0%(18/20)NB的周围组织器官(纵隔、气管、食管、肺、膈肌、相邻肋骨、肝上缘、肾脏及肠管)呈受压改变,70.0%(14/20)有局部侵犯或转移(图 2)。100.0%(4/4)GNB可见周围组织器官受压改变(图 3),50.0%(2/4)有局部侵犯。60.0%(3/5)GN可见周围组织器官受压改变,40%(2/5)有局部侵犯。肿瘤的局部侵犯、远处转移及分期详见表2。

图2 患儿女,29个月,NB,M期。A图,CT平扫横断面示右后纵隔肿块,跨中线生长,伴不规则斑片状钙化,相邻肋骨骨质破坏。B、C图,增强横断面及冠状面示明显不均匀强化,见多发囊变坏死灶,局部延伸至椎管内,超过轴向平面椎管的1/3,相邻胸膜结节样增厚;D图,镜下肿瘤细胞呈圆形,核大且深染(HE,×100)。

图3 患儿男,9岁,GNB,L2期。A图,CT平扫横断面示左后纵隔肿块,边界清,密度欠均匀,见点状钙化;B、C图,CT增强横断面示不均匀强化,左侧支气管受压,相邻胸膜增厚;D图,镜下瘤组织中富于神经鞘间质,有大量巢状分布的不同分化程度的神经母细胞组织(HE,×100)。
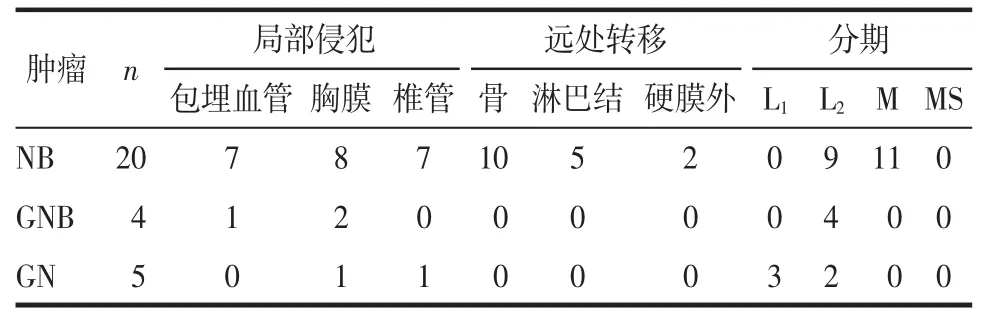
表2 3种肿瘤局部侵犯、远处转移及分期情况
2.3 治疗方案的选择及随访 5例GN病人中4例行手术治疗,术后随访均未见复发转移;1例L1期GN穿刺活检确诊后家长拒绝手术,定期随访肿块未见增大。4例GNB病人中3例L2期GNB行手术后化疗,1例L2期GNB因肿瘤较大包埋血管,化疗后行手术切除;4例GNB术后随访均未见复发转移。20例NB病人,其中9例L2期NB中有5例手术后化疗,3例化疗后手术,1例穿刺确诊后家长放弃治疗;11例M期NB中有4例因多发远处转移行单纯化疗,3例化疗后手术,3例手术后化疗,1例因多器官功能障碍综合征死亡。随访中3例M期NB发生复发转移,其中2例放弃治疗。
2.4 肿瘤生物因子检测及病理结果 NB、GNB和GN的24 h尿香草扁桃酸(VMA)、神经元特异性烯醇化酶(NSE)及神经母细胞瘤N-myc基因荧光原位杂交(FISH)检测结果见表3。NB于镜下可见肿瘤细胞呈圆形、核大且深染,部分区域有神经毡、灶性坏死及钙化,局部间质纤维增生。GNB在镜下可见瘤组织主要由神经鞘间质构成,其中可见分化程度不一的神经节细胞分布,以及灶性不同分化阶段的神经母细胞成分。GN镜下见神经节细胞分散在神经纤维束间,肿瘤内可见神经鞘细胞。10例NB、2例GNB行免疫组织化学检查,结果分别为NSE(+)、Syn(+)、S100(+)、CGA(+)、PGP9.5(+)、Vim(-);NSE(+)、Syn(+)、CGA(+)、CD56(+)、LCA(-)。

表3 3种肿瘤的生物因子检测结果
3 讨论
在上述3种神经母细胞源性肿瘤中,NB具有较高的恶性度,由一致的小细胞未分化的神经母细胞组成,部分母细胞周围有神经纤维网;GNB的恶性程度较NB低,由成熟的神经节细胞和各阶段未成熟的母细胞组成;GN为良性肿瘤,由成熟的节细胞组成。儿童后纵隔神经源性肿瘤恶性率高,以NB多见。本研究中NB占67.0%(20/29),GNB占13.8%(4/29),GN 占 19.2%(5/29),同文献[4]报道的结果基本一致。NB平均发病年龄较小,好发于婴幼儿,本研究中NB患儿的发病年龄在5岁以下的占90%(18/20),在 2 岁以下占 40%(8/20),与文献[5-6]报道相似,而GNB和GN多发生于较大儿童[6-8]。本研究中NB的平均发病年龄为34.35个月,小于GNB的91.75个月及GN的67.40个月。可见年龄也是鉴别后纵隔不同病理类型神经母细胞源性肿瘤的重要因素之一,尤其是5岁以下的婴幼儿NB的发病率更高。
CT和MRI是诊断纵隔神经母细胞源性肿瘤的重要影像方法。CT可判断肿瘤的解剖定位,也是发现肿瘤内钙化最敏感的方法,对肿瘤的诊断和鉴别诊断具有重要意义。而MRI对骨转移敏感,可以清晰显示椎管侵犯。本组病例因大部分患儿未做MRI检查,故仅探讨CT在纵隔神经母细胞源性肿瘤中的应用。不同病理类型纵隔神经母细胞源性肿瘤的CT表现相似,表现为后纵隔沿脊柱旁交感神经链走行的梭形实性肿块,边界清,内见钙化,部分跨中线生长,可向下延伸至腹膜后。NB为恶性肿瘤,生长速度快导致血液供应不足,肿瘤内易出现囊变坏死,GN为良性肿瘤,生长缓慢,GNB的CT表现介于前两者之间。本组80.0%(16/20)NB密度不均,伴有囊变坏死,25.0%(1/4)GNB密度不均,而GN均显示密度均匀,且GN密度低于周围肌肉密度,本组GN的CT值在18~40 HU之间,平均CT值31 HU,这与肿瘤内含有较多黏液基质有关,也是GN的CT特征之一。神经母细胞源性肿瘤内多见钙化,本组80.0% (16/20)NB、75.0% (3/4)GNB、80.0% (4/5)GN可见钙化。NB多为散在不规则斑片状或点条状钙化,而GNB和GN多为点状钙化,钙化形态与肿瘤分化程度及良恶性有关,与文献[9]报道的结果相符。CT增强扫描显示75.0%NB和50.0%GNB呈不均匀强化,且多为中度或明显强化,而GN呈动脉期或静脉期延迟轻度均匀强化,这是由于GN肿瘤内黏液基质较多,使细胞外间隙容积扩大所致[10]。因此,肿瘤的密度、钙化形态及强化的形式和程度也是鉴别后纵隔神经母细胞源性肿瘤的重要征象。
肿瘤的局部侵犯及转移与肿瘤的分化程度密切相关[11]。NB为高度恶性肿瘤,生长迅速、多呈浸润性生长,易发生早期多处转移,以骨转移最多见[12],其次为淋巴结、骨髓、肝脏等。因早期多无临床症状,发现时往往肿瘤体积较大并伴有转移。本组70.0%NB见局部侵犯或转移,其中骨转移发生率最高(50%),其次分别为胸膜侵犯、包埋周围血管、沿椎间孔侵入椎管、淋巴结转移和硬膜外转移。GNB的恶性程度较低,较少呈浸润性生长,对周围组织器官侵犯和转移的发生率明显低于NB,本组50.0%见局部侵犯,分别为包埋周围血管和胸腔积液。GN为良性肿瘤,边界清晰,多呈膨胀性生长,对周围组织器官为推移改变,本组60.0%的GN周围气管支气管、食管、周围肺组织及心影等呈受压改变,20.0%见沿椎间孔侵入椎管和胸腔积液。因此,对于儿童后纵隔肿块伴邻近组织器官侵犯或转移者要首先考虑NB的可能。
GN为良性肿瘤,预后良好,术后不易复发,GNB恶性程度低于NB,很少发生转移,预后较好,NB恶性程度高,易发生早期多处转移,预后较差,但原发于纵隔的NB预后好于原发于肾上腺髓质者[13-14]。早期诊断和治疗可以明显提高患儿生存期。影像检查能显示手术所涉及的危险因素,包括肿瘤与周围组织的关系、是否包埋周围大血管及其分支、能否全部切除等,因此在神经母细胞源性肿瘤治疗方案的选择中具有重要价值[15]。INRGSS分期为基于IDRF的术前分期,旨在指导选择手术时机,降低手术相关并发症。初诊的L1期神经母细胞源性肿瘤,可直接手术治疗,预后良好;对存在一项或多项IDRF的L2期、M期肿瘤,先根据影像检查判断肿瘤与周围血管的关系、有无手术危险性及肿瘤能否全部切除,如有一定的手术危险性可先化疗,通过化疗疗效再决定下一步治疗方案。本研究29例患儿初诊时,1例 L2期 GNB、3例 L2期 NB及 3例 M 期 NB因肿瘤累及2个体间隔(胸-腹部)、包绕周围血管、向椎管内延伸或邻近组织器官受累等,故化疗后进行手术治疗,4例M期NB因多发转移行单纯化疗。神经母细胞源性肿瘤分期与手术治疗效果及预后密切相关,M期较L1和L2期手术效果及预后明显较差[16]。 本组 2例 L1期 GN、14 例 L2期(2 例 GN、4例GNB和8例NB)及6例M期NB患儿均行手术治疗,术后随访L1期和L2期患儿预后良好,均未发生复发转移,3例M期NB患儿则发生复发转移。此外,N-myc基因的异常扩增也是影响其预后的重要因素之一,N-myc基因扩增的患儿预后较差[17]。本研究中2例N-myc基因阳性的M期NB患儿随访中肿瘤复发,N-myc基因阴性患儿随访中均未见复发转移。神经母细胞瘤的预后除与肿瘤病理学分类、肿瘤细胞分化程度、N-myc基因、INRGSS分期有关外,还与年龄、DNA 倍增和 11q异常相关[3,18-19]。 但由于本研究病例数较少、随访时间短且未能进行MRI分析,因此今后有必要在完善MR检查的同时进行大样本的长期随访研究。
综上,儿童纵隔神经母细胞源性肿瘤以恶性的NB多见。NB的发病年龄小,肿瘤密度多不均匀,常伴有不规则斑片状钙化,增强后不均匀强化,早期易发生转移。GNB及GN的发病年龄较大,多伴有点状钙化,GNB对周围组织器官侵犯和转移明显低于NB。GN为良性肿瘤,密度均匀,低于周围肌肉密度,增强后可见轻度均匀强化。结合患儿发病年龄和CT特征表现(肿瘤的密度、钙化形态、强化方式及有无侵犯转移等),有利于诊断不同病理类型纵隔神经母细胞源性肿瘤。依据IDRF的INRGSS在治疗前对肿瘤进行分期,有利于制定个性化精准治疗方案。CT在纵隔神经母细胞源性肿瘤诊断、分期及治疗方案的选择中具有重要价值。
