酒精性脑病患者颈动脉粥样硬化危险因素的研究
2019-07-25张遂辉章东元王志明王春芸廖院平唐斯伟
张遂辉,章东元,王志明,王春芸,游 焌,廖院平,唐斯伟
(赣州市第三人民医院,江西 赣州 341000)
酒精是生活中应用最广泛的成瘾物质,在改革开放我国经济飞速发展的背景下,酒精消耗量日渐增加,随之而来的酒精相关问题也已成为严重的医学及社会问题[1]。长期饮酒可引起各类并发症,其中酒精性脑病是由长期饮酒,酒精损伤大脑功能,机体情感、认识、意志和行为障碍所致[2-3]。发病率方面,我国1982年流行病学资料显示为0.018%,Phillips对我国4各省份民众进行调查,2001~2005年我国酒精性脑病的终生患病率已高达9.0%,其中出现精神行为异常所占比例逐渐升高,已成为威胁民众生命健康的重要因素[4]。动脉粥样硬化是多种心血管疾病的发病基础,与酒精关系密切,但目前有关酒精性脑病颈动脉粥样硬化危险因素的研究尚少,导致不少患者疾病早期并不能得到及时干预,最终使病情加重而增大治疗难度。本文对此进行分析。现报道如下。
1 资料与方法
1.1研究对象将2016年9月至2017年7月因酒精性脑病于我院就诊的180例患者纳入研究并均行动脉彩超检查,根据是否存在颈动脉粥样硬化分组。诊断标准[5]:(1)都有长期饮酒史(每日啤酒4~6瓶或白酒150~500 mL,持续10年以上;(2)有意识障碍或精神异常的症状和体征。排除标准:①肝肾功能障碍者;②合并恶性肿瘤、自身免疫系统疾病者;③脑器质性疾病及其他精神活性所致精神障碍者。
1.2一般资料将180例患者纳入研究并均行动脉彩超检查,依据是否存在颈动脉粥样硬化分为颈动脉粥样硬化组及颈动脉正常组,并对两组患者的各项指标进行比较以分析影响因素。(1)比较两组患者奥氮平、氯氮平、利培酮、氯丙嗪等抗精神障碍药物单用及联合应用情况;(2)比较两组患者尿酸(UA)及Hs-CRP改善情况,清晨空腹采集肘静脉血,用ELISA法检测,试剂盒由芬兰Oiron公司提供;(3)比较两组患者高血压、高脂血症、糖尿病等慢性疾病的发生情况,血糖采用葡萄糖氧化酶法测定,血脂采用全自动生化分析仪。血压则由研究者统一检测,晨间空腹状态下测量3次并求平均值。
1.3颈动脉内中膜厚度(IMT)测定观察患者中颈动脉粥样硬化发生例数,采用彩超多普勒诊断仪(意大利百胜医疗MyLab65,日本日立阿洛卡医疗株式会社ALOKA-α7)检测颈动脉内中膜厚度(IMT):检查前患者休息10 min左右,后取仰卧位,暴露检查部位,按照中国医师协会超声医师分会的颈动脉超声检查指南,分别沿患者双侧颈总动脉、颈动脉窦部、颈内动脉、颈外动脉走向,扫查颈动脉窦部水平上、下方 1~1.5 cm。以彩色多普勒显示管腔内血流空间分布及范围,观察细微硬化斑块,确定狭窄及阻塞部位。诊断标准:IMT <1.0 mm正常,IMT≥1.0 mm为颈动脉内-中膜增厚[6],IMT凸出于血管腔且≥1.5 mm定义为斑块。

2 结 果
2.1颈动脉粥样硬化发生情况本研究180例患者中颈动脉粥样硬化发生例数48例,正常者132例。颈动脉粥样硬化发生率26.67%(48/180),其中属于颈动脉增厚为56.25%(27/48),斑块为43.75%(21/48)。
2.2两组临床资料及生化指标比较颈动脉粥样硬化组年龄、病程大于颈动脉正常组,血液生化指标中UA、Hs-CRP均更高(P<0.05);两组性别分布差异无统计学意义(P>0.05)。见表1。
2.3抗精神病药物使用情况颈动脉粥样硬化组氯氮平、奥氮平的单用例数高于颈动脉正常组(P<0.05);两组患者其他抗精神病药物应用情况无明显差异(P>0.05)。见表2。
2.4两组基础病比较颈动脉粥样硬化组高血压、糖尿病、高脂血症例数均多于颈动脉正常组(P<0.05)。见表3。
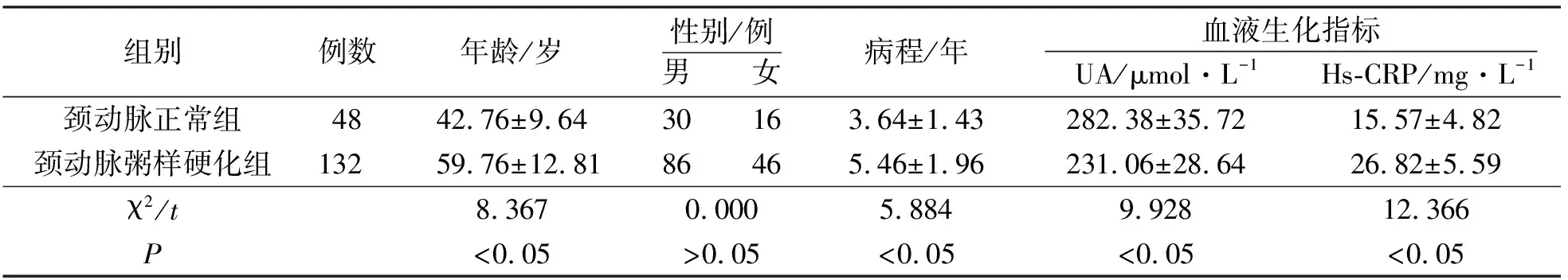
表1 两组临床资料及生化指标比较
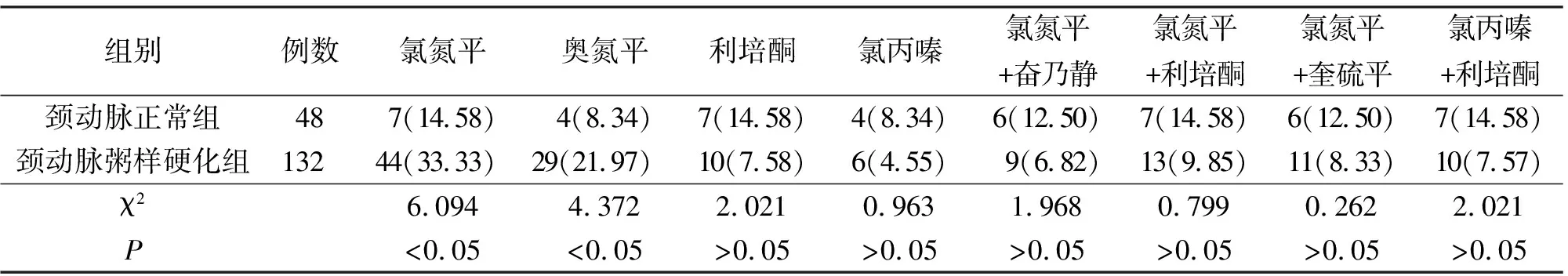
表2 抗精神病药物使用情况/例(%)
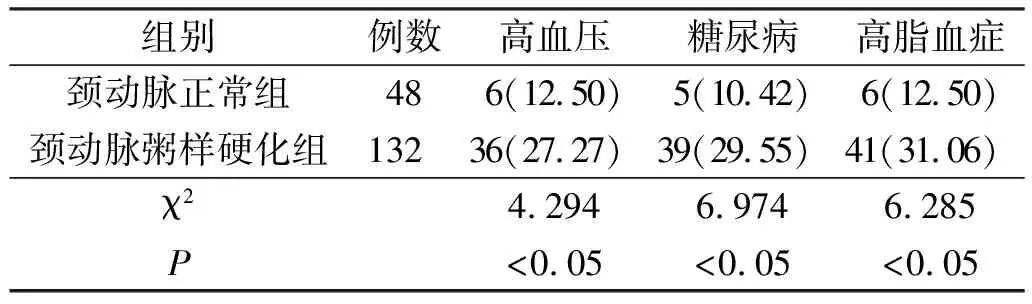
表3 两组基础病比较/例(%)
3 讨 论
酒精经人体摄入后在十二指肠、胃等部位吸收,在肝脏作用下可转化为乙醛,最终代谢成二氧化碳及水而排出体外。长期饮酒可因酒精代谢异常、毒性作用而引起诸多并发症,已成为仅次于肿瘤、心血管疾病的全球性公共卫生问题。精神障碍是其中常见的并发症之一,可对患者意识、情感等造成严重影响,使其难以适应正常的工作生活[7]。Kiechl在研究纳入的40~79岁饮酒人群中,发现大量饮酒者动脉粥样硬化的发生风险明显高于少量饮酒者,且饮酒量越大则IMT越厚[8-9]。因此,饮酒与动脉硬化的关系已得到共识。但目前国内有关酒精性脑病患者颈动脉粥样硬化危险因素的相关研究尚少,导致临床用药时常捉襟见肘,并使部分患者的病情在早期并未得到及时干预而增大治疗难度。
动脉粥样硬化发病缓慢且病因复杂,与脂质浸润、血管内皮损伤、血小板聚集、氧自由基堆积、炎性细胞浸润、血栓形成等多种因素密切相关[10]。颈动脉病变与冠状动脉、主动脉等重要血管病变存在着较好的关联性,是动脉硬化的好发部位[11-12]。因此,颈动脉粥样斑块形成及颈动脉内-中膜复合体增厚是动脉粥样硬化的标志[13]。本研究纳入酒精性脑病患者,发现合并颈动脉粥样硬化的患者为26.67%。我们还对两组患者的临床资料、辅助检查等进行比较,发现颈动脉粥样硬化组患者的年龄及病程明显大于颈动脉正常组,但性别差异无统计学意义,表明病程及年龄对于此类患者而言是重要的危险因素。血脂升高是急性心脑血管事件的独立危险因素,在加速动脉斑块形成过程中发挥着关键作用,其中尤以低密度脂蛋白水平升高意义最大,也是目前临床用药评估疗效的最重要血脂指标[14]。本研究结果显示,颈动脉粥样硬化组高脂血症、糖尿病、高血压的发生率高于颈动脉正常组,这提示我们在诊治酒精性脑病患者时应定期监测血糖、血脂及血压水平,尽早干预,从而改善预后。
炎症反应与动脉粥样硬化的关系已得到证实,CRP是临床常见的急性期反应蛋白,而Hs-CRP敏感性更高,在粥样斑块形成及破裂过程中发挥着重要作用[15]。多项研究证实,Hs-CRP水平升高是动脉粥样硬化发生的独立危险因素,可引起血管内皮受损,并促进血液高凝状态[16-19]。同时,炎症反应与精神障碍的关系也已得到重视,患者血清中Hs-CRP、IL-6等炎症指标较健康人群明显升高,可能是通过影响脑内5-羟色胺系统功能所致。有学者指出,高尿酸可损伤血管内皮,活化血小板功能,促进IL-6水平升高[20]。高尿酸还可使Hs-CRP合成量显著升高,增强平滑肌细胞增殖,因此被视为动脉粥样硬化的重要危险因素,但该理论在学术界上存在较大争议[21]。本研究结果显示,颈动脉粥样硬化组尿酸(UA)、Hs-CRP水平更高,证实了UA、Hs-CRP与本病的关系。本研究还对抗精神药物的使用情况进行比较,发现颈动脉粥样硬化组单用奥氮平及奥氮平的患者比例明显高于正常组,我们认为这可能与其促进食欲的不良反应密切相关,但是否通过其他机制实现仍需进一步研究明确。
因此,我们认为对于酒精性脑病患者而言单用奥氮平及氯氮平、高脂血症等慢性疾病、年龄、病程均是导致颈动脉粥样硬化的主要因素,临床医师应根据患者情况尽早干预以改善预后。
