瘢痕子宫再次妊娠不同分娩方式的临床效果分析
2019-07-25李海英
李海英
山东省平邑县人民医院产科,山东临沂 273300
随着医疗技术的进步和国内二孩政策的全面开放,国内剖宫产率不断增长,瘢痕子宫比例随之上升[1-2]。相关报道显示,瘢痕子宫患者在妊娠期内子宫局部血管、神经会受瘢痕影响,发生不同程度的结构改变,增加患者围产期出血、感染、新生儿窒息等并发症发生风险,严重威胁母婴安全[3-4]。为了探讨更加安全合理的分娩方式,该文以该院2016年5月—2018年10月收治的瘢痕子宫再次妊娠患者126例为研究对象,结合患者分娩指征和妊娠结果,就剖宫产患者和阴道分娩患者的分娩情况展开了如下探索,以供临床参考,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的126例瘢痕子宫再次妊娠患者。纳入标准:①经B超检查确诊为宫内妊娠,且妊娠位于子宫原瘢痕切口处;②存在剖宫产史;③临床资料保存完整。排除标准:①精神病;②阴道分娩禁忌证;③如凝血功能障碍。患者年龄23~40岁,平均年龄(28.95±3.25)岁;孕周 32~41 周;平均(38.37±1.25)周。全部患者均获知情权。
1.2 方法
1.2.1 分娩方式选择方法 根据患者分娩指征选择分娩方式:(1)符合下述指征可选择剖宫产:①距离上次剖宫产间隔时间大于2年;②前次剖宫产指征消失;③前次剖宫产切口类型为下段横切口,患者无切口术后感染、撕裂、愈合不良;④超声检查结果提示子宫前壁下段无缺损或变薄,瘢痕处厚度高于4 mm,肌壁完整;⑤宫颈成熟度较好,经盆骨局部测量提示正常,头位跨指征阴性,骨盆径线正常,无头盆不对称情况;⑥新生儿体重≤3.5 kg;⑦由经验丰富的助产士配合患者分娩,严密监测患者胎心变化情况,一旦发生异常情况,能够立即转行剖宫产;⑧由经过培训的医护人员为患者介绍阴道试产的优劣,重点讲解两种分娩方式可能出现的并发症及优缺点,获得患者和家属的同意,签署知情同意书。(2)符合下述指征可选择剖宫产:①前次剖宫产后存在切口愈合不良、感染、晚期产后出血史;②前次剖宫产位于子宫体或下段纵切口;③有两次以上剖宫农产史,或与上次剖宫产时间间隔小于2年;④超声检查提示胎盘位于子宫瘢痕处,子宫前壁下段显著变薄,或瘢痕厚度小于4 mm,存在子宫下段压痛;⑤孕妇和家属拒绝阴道试产。
1.2.2 产程处理 对于阴道试产者,护士应在产前为患者提供心理护理、饮食护理、健康教育等内容,其中健康教育内容包括阴道分娩的程序、呼吸方法等内容。第一产程中严密监测华怎会心率、血压、宫缩、腹型、有无子宫下段压痛、胎心变化情况,绘制产程图,记录患者产程时间。针对宫口扩张直径已达到3 cm,且胎儿头部位于坐骨棘水平上方在1 cm左右的患者,可利用人工破膜,缩短产程,在此阶段必须严密监测胎心、羊水性状,待子宫口扩张为3~4 cm时可给予患者地西泮10 mg。第二产程中可使用产钳或胎头吸引装置缩短产程,在此期间可使用缩宫素10 U,促进子宫收缩,禁止加大腹压,避免患者出现子宫破裂等危险情况。待胎儿娩出后立即给予患者缩宫素10 U,肌肉注射,促进宫缩,根据患者实际病况给予米索前列醇。待胎盘娩出后立即探查宫腔,确认子宫瘢痕状态,一旦发现子宫破裂应配合医师,及时处理。在产程期间如发现胎儿窘迫等异常情况,应立即转行剖宫产。
1.3 观察指标
①统计分娩方式。②统计两组患者分娩情况,包括产后住院时间、产后(24 h内)出血量和Apgar评分,评分内容包括新生儿出生后5 min的心率、皮肤颜色、呼吸、弹足底、肌张力共计5项内容,各项目0~2分,满分10分,评分越高表明患儿呼吸状态越好[5];采用称重法计算患者出血量,出血量=(有血敷料重量-干敷料重量)/1.05[6],敷料包括卫生巾、称重产包、手术包、称重产包、卫生巾等。③比较患者和新生儿并发症发生情况,Apgar评分<7分判定为新生儿窒息,自然分娩胎儿娩出24 h内产妇连续出血量>500 mL视为产后出血,剖宫产>1 000 mL为产后出血[7]。
1.4 统计方法
用SPSS 23.0统计学软件处理相关数据,以χ2检验并发症发生情况等计数资料[n(%)] ,以t检验患者产后出血量、住院时间等计量资料(±s),P<0.05 为差异有统计学意义。
2 结果
2.1 分娩方式对比
瘢痕子宫再次妊娠126例患者中,经阴道试产患者总计100例,剖宫产者26例,其中阴道分娩试产成功者89例(70.63%),11例试产中途转为剖宫产,原因包括产程停滞6例,产妇惧怕或无法耐受疼痛者3例,胎儿窘迫1例,先兆子宫破裂1例。最终阴道分娩者89例,剖宫产者37例。
2.2 分娩情况对比
组间新生儿Apgar评分比较差异无统计学意义(P>0.05),产后出血量和住院时间比较差异有统计学意义(P<0.05),见表 1。
表1 两组患者分娩情况对比(±s)
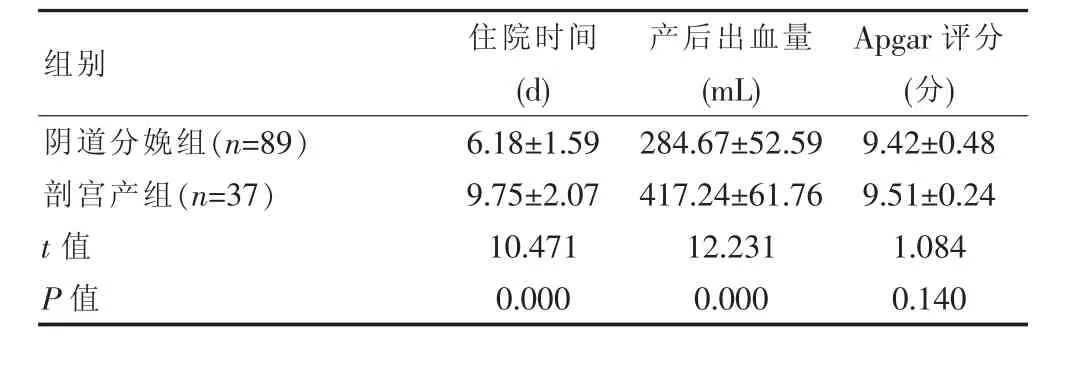
表1 两组患者分娩情况对比(±s)
Apgar评分(分)阴道分娩组(n=89)剖宫产组(n=37)组别 住院时间(d)产后出血量(mL)284.67±52.59 417.24±61.76 9.42±0.48 9.51±0.24 t值 P值6.18±1.59 9.75±2.07 10.471 0.000 12.231 0.000 1.084 0.140
2.3 并发症发生情况对比
阴道分娩组产褥感染发生率低于剖宫产组 (P<0.05),两组新生儿窒息、产后出血情况比较差异无统计学意义(P>0.05),见表 2。
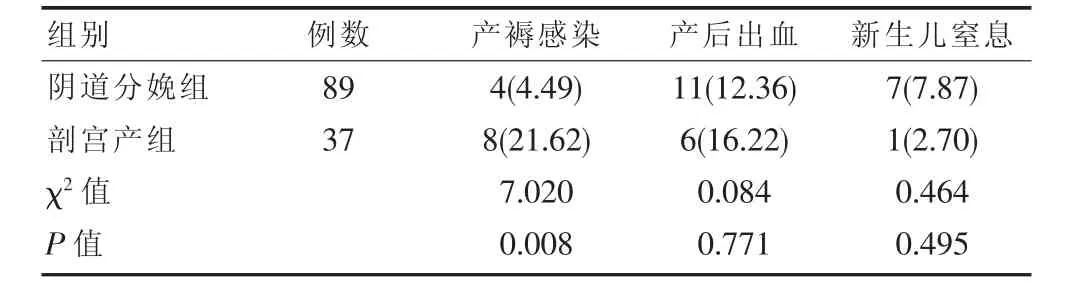
表2 两组并发症发生率对比[n(%)]
3 讨论
临床中瘢痕子宫阴道试产成功率约为40%~89%,该文中阴道试产成功率达到了70.63%,仅发生1例先兆子宫破裂,安全性可靠。实践证明,瘢痕子宫再次妊娠患者受上次剖宫产瘢痕因素影响,再行剖宫产时容易牵连前次手术指征,增加产妇围产期出血量,加剧产妇分娩风险,因此有必要探讨更加合理的分娩方式[8-9]。经该文实践发现,阴道分娩患者的产后出血量显著少于对照组,住院时间显著短于对照组,但Apgar评分比较未见显著性差异,提示瘢痕子宫患者经阴道分娩能够有效减少产后出血量,缩短患者产后恢复时间,且不会增加新生儿窒息风险。剖宫产组患者的产褥感染率4.49%显著低于剖宫产组的21.62%,但两组的新生儿窒息率和产后出血率比较未见显著性差异,表明采用阴道分娩能够有效降低患者产褥感染风险,改善妊娠结局。
初步分析,这是因为采用阴道分娩能够有效避免剖宫产手术操作对瘢痕局部组织的损伤,减少子宫血管、组织出血风险,提高患者分娩安全性。与上述分析结果相吻合,曾笑梅等[10]对120例瘢痕子宫再次妊娠患者研究后发现,阴道分娩患者的产褥病发生率为6.67%,远低于剖宫产患者26.67%,且前者住院时间更短,产后出血量更少,且二者的新生儿窒息评分未见显著性差,提示阴道分娩有助于降低瘢痕子宫再次妊娠患者的出血量和产褥病发生风险,为患者产后早日康复出院创造了有利条件,值得推广。临床中为了保障阴道试产分娩的安全性,应严格把握产妇分娩指征,同时配备分娩过程中所需的各类监护和急救设备,并由资深助产士、医师全程陪护,在分娩前为患者及家属阐明利弊,在尊重产妇意愿的前提下,结合产妇实际分娩指征,合理确定分娩方案。
综上所述,在疤痕子宫再次妊娠患者分娩中采用经阴道分娩方案有助于减少产后出血量,改善产褥感染发生情况,缩短患者产后恢复时间,因此在疤痕子宫再次妊娠患者符合阴道试产指征,且同意阴道分娩的前提下,宜优先选择阴道试产方案。
