斜弱视临床检查解读
2019-07-17俞志超
俞志超
随着双眼视觉问题的低龄化,其中近视低龄化问题更为凸显,近期数据显示中国近视人口比例为48.9%,人口近视发生率为33%,是世界平均水平22%的1.5倍。中国学生的近视率居世界第二,仅次于新加坡。越来越多的专家和学者建议儿童视觉干预时间需前推到3岁,即视觉发育的关键期,这个阶段,伴随着儿童视觉发育的常见问题还有斜视、弱视。
2010年全国斜视弱视与儿童眼科年会对弱视给出定义:视觉发育期由于单眼斜视、未矫正的屈光参差和高度屈光不正及形觉剥夺引起的单眼或双眼最佳矫正视力低于相应年龄的正常视力,或双眼视力相差两行或两行以上。这一定义清晰地指导着眼视光医生日常临床工作对于弱视的诊断,避免了许多误判、错判的情况发生。
当然,如果确诊患者是弱视,就需要及时进行训练治疗、矫正。屈光不正的矫正是大多数弱视患者接受治疗的第一步,而对弱视儿童患者进行屈光矫正,就需要熟悉儿童在不同年龄阶段的屈光状态、矫正视力和视功能情况,否则矫正处方将存在许多的不确定性,如儿童的主观表达能力、儿童情绪波动、调节变化等因素产生的影响。
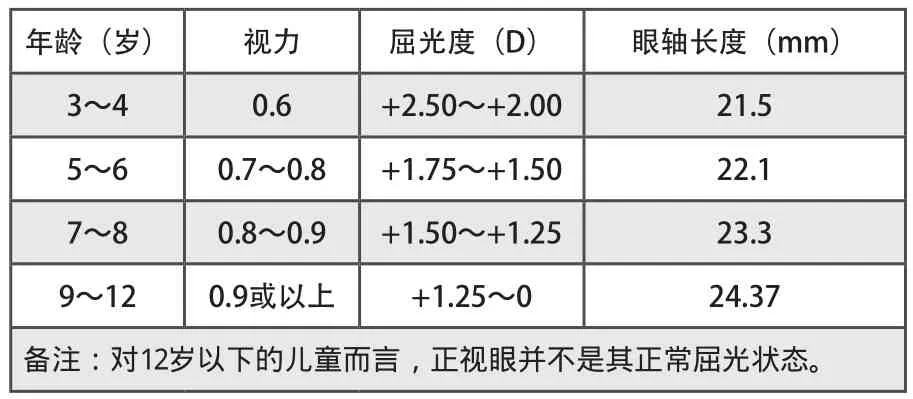
表1 儿童视觉发育中屈光参数的变化
弱视患者伴随中心区视觉反应降低,调节力(调节幅度)降低,弱视程度越重,调节力(调节幅度)越差。例如弱视眼矫正视力低于0.3,调节力只有1/2~1/3,部分弱视常规方法康复效果不明显或者无效时,即可采用调节训练来改善、提高矫正视力,达到治疗的效果,例如直线机、翻转拍的使用。不同年龄段儿童的调节灵敏度的反应参数如表2所示:
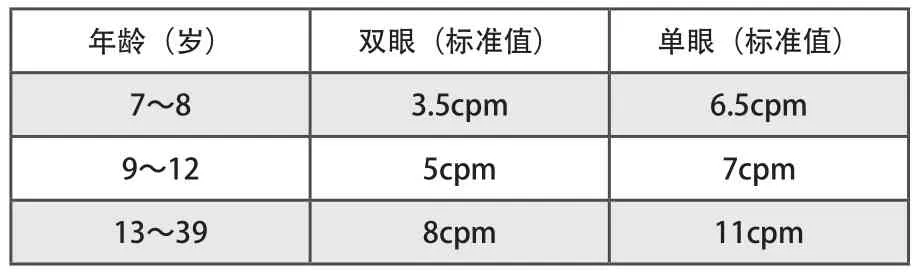
表2 儿童视觉发育中调节灵敏度的变化
眼视光医生掌握了各年龄段儿童的眼睛状态后,处理弱视患者的治疗和矫正就变得有依有据、简单便捷,当然治疗和矫正的前提是规范和准确的临床检查,获取包括眼科疾病、屈光不正、双眼视觉等参数,以便为下一步的临床确诊、弱视类型以及治疗方案和步骤的确定提供数据支持,这也是弱视儿童档案管理的开始。弱视儿童的规范检查流程如下图所示:
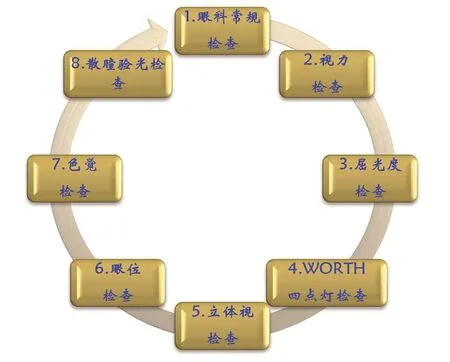
弱视儿童标准临床检查流程
1 弱视儿童标准临床检查流程
1.1 眼科常规检查
眼科常规检查是斜弱视患者临床检查的第一步,通过眼科常规检查排除眼前段的问题以及其他眼后段排除患者视力的器质性眼病,常用设备有裂隙灯和直接眼底镜。直接眼底镜的操作和诊断相对有难度,需要长期的临床和眼底病的经验,不易掌握。裂隙灯作为眼科常备设备,使用操作都比较简易,而且目前多数的眼镜店或视光中心都在配置。裂隙灯的检查单眼控制在2分钟,操作检查的步骤依次是眼睑、睑缘和睫毛、泪器、结膜、泪膜、角膜、虹膜、瞳孔、晶状体,操作的顺序是先右后左、由鼻侧向颞侧、由前往后检查眼球前段以及眼屈光系统各器官可能引起的视觉问题。
1.2 视力检查
视力检查是非常必要的步骤,通过裸眼远/近视力、旧眼镜远/近视力的检查了解患者的实际视力情况,而近用视力的测量更是下一步屈光检查是否完全的标准(远用矫正视力≥裸眼近视力)。12岁以下孩子的矫正视力标准如表3所示:
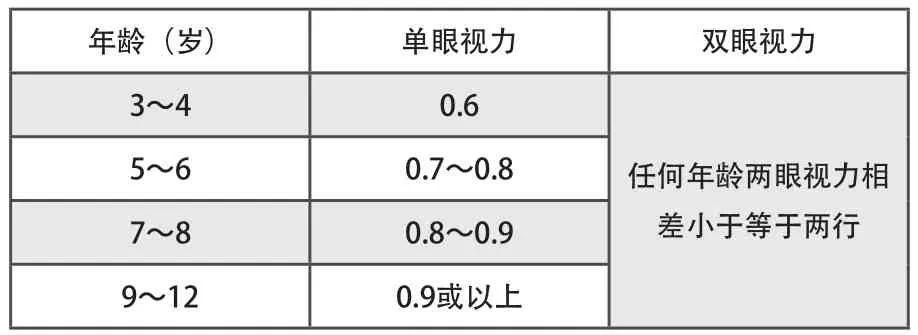
表3 常用不同年龄儿童正常远视力标准(单眼矫正视力下限)
1.3 屈光度检查
屈光度检查是眼视光医生临床诊疗工作的基础,而斜弱视儿童的屈光度检查是必检项目。在表1儿童视觉发育中屈光参数的变化中已经对于3~12岁儿童不同年龄段正常的远视屈光状态进行了标识,而其他类型的屈光状态又是怎么样的呢?如果视光医生能够熟练掌握,在斜弱视患儿的诊断和处理方面又前进了一步。具体如表4所示:
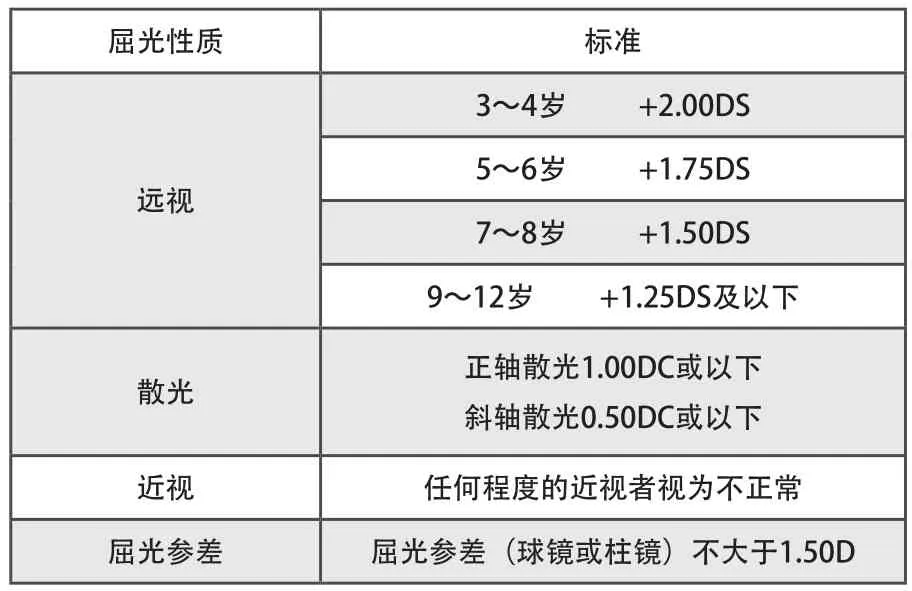
表4 常用不同年龄儿童正常屈光度标准
1.4 Worth四点灯检查
Worth四点灯是用来判断儿童双眼融合功能的检查项目,特别是存在单眼抑制类的斜弱视问题。手持式Worth四点灯可用于检查33cm~5m之间的双眼融合状况,5m距离的四点灯对应的是中心凹部位融合,而33cm的四点灯检查对应的是周边视网膜融合。
1.5 立体视检查
立体视觉的检查是三级视功能检查的最后一项,也是儿童视觉发育的目标,优良的三级视功能更利于注视。常用的定量测量立体视的工具有Titmus图、随机点立体图,可以定量分析儿童立体视问题。其中Titmus立体视测量本最大值是3000″,最小是40″,儿童7~9岁立体视发育完成,正常值在40″~60″,低于该值必须进行立体视或融合训练,以便康复患者的三级视功能。
1.6 眼位检查
眼位测量也是眼视光医生临床诊疗工作的常见问题。儿童双眼视觉的矫治与康复主要关注4个方面的问题:年龄、屈光度、矫正视力以及眼位,因此眼位的定性和定量检查都是非常必要的。普遍显性斜视用角膜映光法,观察眼睛反光点所处的位置,反光点在鼻侧表明是外斜,反之则是内斜(具体定量检查根据反光点具体位置来推测)。而融合范围内的隐性眼位测量则是采用遮盖法检查,根据眼位的变化以及变化的速度来判断患者的眼位差异以及集合或散开功能的差异。
1.7 色觉检查
色觉检查经常出现在体检或者特殊检查过程中,由于色觉问题普遍存在于基因遗传且其矫治手段有限且效果不好,所以不作为斜弱视患者必检项目。
1.8 散瞳验光检查
散瞳验光对于大多数的远视和少部分的近视患者是必须的,调节的干扰存在于验光的整个过程。不同年龄的散瞳验光间隔周期有所不同,3岁以下建议散瞳验光间隔周期是3个月(需要进行散瞳验光的患者); 7岁建议散瞳验光间隔周期是6个月;7岁以上建议散瞳验光间隔周期是12个月。
散瞳后复检屈光矫正需要考虑年龄、度数、矫正视力和眼位4个因素。如果矫正视力和屈光度均符合表1参数,则无需戴镜治疗;如果矫正视力略低于表1参数且屈光度在正常范围内,则可观察后再复查决定是否戴镜治疗;如果矫正视力低于表1参数,即便屈光度在正常范围内也需配镜治疗。屈光矫正处方需要考虑眼位的情况,如下表所示:

内斜 外斜远视 全矫 欠矫近视 欠矫 全矫
斜弱视儿童的检查需要眼视光师和医生充分的耐心和灵活的沟通技能,在保证了儿童的高度配合后,才能完全发挥医生和视光师的技术能力,系统、精确地检查和诊断。下面案例则用来解读前面所述的临床检查和治疗。
2 案例解读
患者张XX,8岁,女。戴镜已有3年,一直在家做串珠子训练,但认真度不好。
2.1 视力检查
VOD:0.4
VOS:0.5
JOD:0.6
JOS:0.6(V代表远视力、J代表近视力);
水平远眼位:OD内斜12°,交替遮盖眼肌向外转动且移动缓慢有障碍;眼前段检查正常,直接眼底镜检查黄斑中心凹存在反光,旁中心注视;
散瞳验光:R:+5.00/+0.75×35→0.5
L:+3.50/+0.50×130 →0.6 ;
AC/A=9
OU调节灵敏度:6cpm。
2.2 诊断结果
斜视性弱视;高AC/A值集合过度;眼底旁中心注视;OU复性远视散光。
2.3 诊断过程中存在的疑问
该患者的配镜的处方如何处理?斜视性弱视训练的方案在面临旁中心注视时的问题是什么?训练的器械如何选择?交替遮盖的方法如何选择?如何做视功能训练?
2.4 斜视性弱视治疗方案
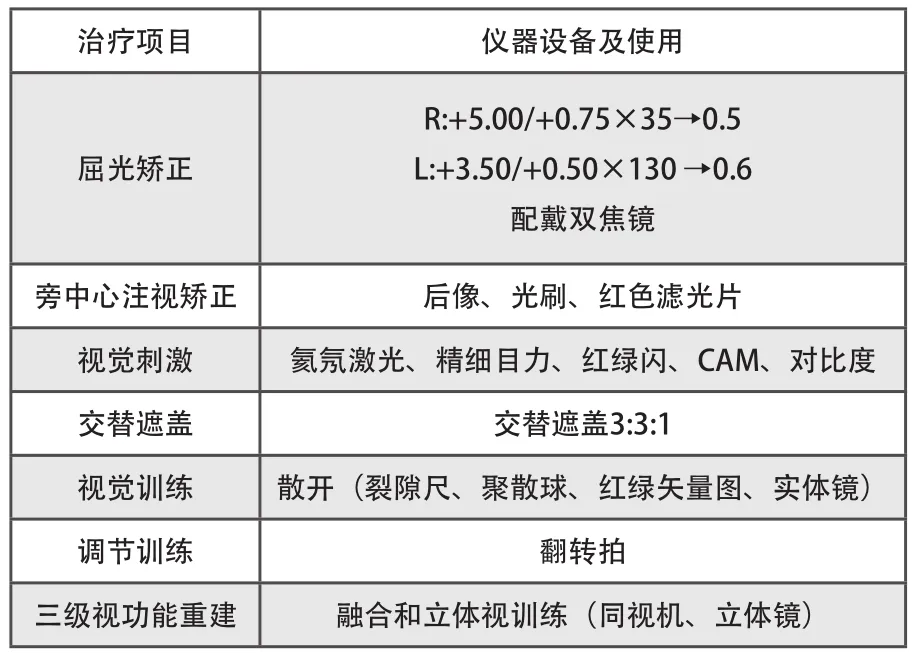
治疗项目 仪器设备及使用屈光矫正R:+5.00/+0.75×35→0.5 L:+3.50/+0.50×130 →0.6配戴双焦镜旁中心注视矫正 后像、光刷、红色滤光片视觉刺激 氦氖激光、精细目力、红绿闪、CAM、对比度交替遮盖 交替遮盖3:3:1视觉训练 散开(裂隙尺、聚散球、红绿矢量图、实体镜)调节训练 翻转拍三级视功能重建 融合和立体视训练(同视机、立体镜)
2.5 治疗后回访
4个月的治疗内斜有明显的眼位恢复,基本可自己控制,视力达到双眼0.8;5个月的治疗内斜已经正位,双眼视力已达到1.0;现在主要采用同视机来巩固视力。❑
