CIK细胞联合化疗治疗非小细胞肺癌的疗效及对外周血 T淋巴细胞和Treg细胞水平的影响
2019-07-11贺新兰飞尤向辉
贺新,兰飞,尤向辉
空军军医大学(第四军医大学)唐都医院肿瘤科,西安7100380
肺癌是一种恶性肿瘤,其发病率和病死率均居全世界恶性肿瘤的第1位,大约85%的原发性肺癌是非小细胞肺癌(non-small cell lung cancer,NSCLC)[1-2]。NSCLC发病隐匿,早期无特殊症状,确诊时一般属于中晚期,无法进行手术切除或局部放疗。化疗和分子靶向治疗是晚期NSCLC的主要治疗手段,但其治疗效果仍不尽人意[3-4]。随着肿瘤免疫学和分子生物学技术的不断提高,细胞免疫治疗逐渐应用于NSCLC的临床治疗中,主要通过体外扩增效应细胞,并回输效应细胞,刺激机体的免疫应答,依赖效应细胞的高杀伤活性及自体的免疫系统共同抵御肿瘤细胞[5]。细胞因子诱导的杀伤(cytokine-induced killer,CIK)细胞是将不同来源的单个核细胞在体外用多种细胞因子诱导培养后获得的一群异质性免疫细胞,具有增殖活性高、杀瘤活性强、杀瘤谱广、对多重耐药肿瘤细胞同样敏感、杀瘤活性不受环孢素等免疫抑制剂的影响等优点[6]。本研究分析了CIK细胞联合化疗治疗NSCLC的临床疗效及对外周血T淋巴细胞和调节性T细胞(regulatory T cell,Treg)水平的影响,现报道如下。
1 对象与方法
1.1 研究对象
选取2016年1月至2017年12月空军军医大学唐都医院收治的90例NSCLC患者。纳入标准:①经病理学检查证实为NSCLC;②未接受过化疗、手术治疗或放疗。排除标准:①合并中枢神经系统疾病;②合并自身免疫疾病;③合并慢性或急性疾病;④合并其他部位恶性肿瘤。依据随机数字表法将患者分为对照组和观察组,每组45例。对照组患者采用多西紫杉醇和顺铂化疗,观察组患者在对照组的基础上给予CIK细胞免疫治疗。对照组中,女20例,男25例;年龄42~81岁,平均(59.2±2.1)岁;TNM分期:Ⅰ期13例,Ⅱ期12例,Ⅲ期20例;中心型肺癌33例,周围型肺癌12例;鳞状细胞癌25例,腺癌15例,其他5例。观察组中,女19例,男26例;年龄 43~80岁,平均(58.9±2.1)岁;TNM分期:Ⅰ期12例,Ⅱ期13例,Ⅲ期20例;中心型肺癌32例,周围型肺癌13例;鳞状细胞癌26例,腺癌14例,其他5例。两组患者的性别、年龄、TNM分期等基线特征比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批通过,所有患者均对本研究知情并签署知情同意书。
1.2 治疗方法
所有患者均接受多西紫杉醇和顺铂化疗,每4周化疗1次,用药前24 h静脉推注地塞米松5 mg,静脉滴注西咪替丁0.6 g,以预防多西紫杉醇可能会导致的液体潴留综合征,每隔12 h 1次,连续3天。观察组患者接受CIK细胞联合化疗,患者于每个周期化疗结束1天后进行CIK细胞回输治疗,每日1次。待血常规正常,收集患者的外周血单核细胞,进行体外培养扩增,然后回输,持续5天,为1个周期的CIK免疫治疗。1个疗程包括1个周期化疗和1个周期的CIK免疫治疗。在进行治疗的过程中全程由专职医护人员参与,且在进行细胞回输前半个小时,患者需服用非甾体类药物30 mg,同时肌内注射非那根25 mg,从而预防可能出现的过敏反应。若患者出现其他不适,需对症治疗,若出现严重的不良反应,需终止治疗。对照组患者仅采用多西紫杉醇和顺铂化疗。治疗2个疗程后评价疗效。
1.3 检测方法
外周血T淋巴细胞检测:取100 μl外周静脉血,分别加入20 μl CD4、CD8、CD3抗体,室温下避光孵育15 min,然后加入Immuno Prep Reagent System细胞裂解液,裂解10 min,1500 r/min离心5 min,弃上清,加入1.5 ml磷酸盐缓冲液混匀,1500 r/min离心5 min,弃上清,然后上流式细胞仪进行检测。
Treg细胞检测:取 100 μl外周静脉血,依次加入鼠抗人CD4-异硫氰酸荧光素(fluorescein isothiocyanate,FITC)单克隆抗体、鼠抗人CD25-FITC单克隆抗体,于4℃下避光放置30 min,然后加入红细胞裂解液裂解样品管中的红细胞,最后采用流式细胞仪进行检测。
1.4 观察指标和评价标准
比较两组患者的临床疗效及治疗前后两组患者的外周血T淋巴细胞水平(CD3+、CD3+CD4+、CD3+CD8+水平及CD4+/CD8+)和Treg细胞水平(CD4+CD25+水平及CD4+CD25+/CD4+)。依据实体瘤疗效评价标准(response evaluation criteria in solid tumor,RECIST)[7]将患者的临床疗效分为完全缓解(complete response,CR)、部分缓解(partial response,PR)、疾病稳定(stable disease,SD)和疾病进展(progressive disease,PD)。总有效率=(CR+PR)例数/总例数×100%。
1.5 统计学方法
采用SPSS 16.0软件对数据进行统计分析。计量资料以均数±标准差(±s)表示,组内及组间比较采用配对t检验和两独立样本t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效的比较
观察组患者的总有效率为37.8%(17/45),高于对照组的17.8%(8/45),差异有统计学意义(χ2=4.486,P<0.05)。(表1)

表1 两组患者的临床疗效
2.2 外周血 T淋巴细胞水平的比较
治疗前,观察组和对照组患者的外周血CD3+、CD3+CD4+、CD3+CD8+水平及 CD4+/CD8+比较,差异均无统计学意义(P>0.05)。治疗后,两组患者的CD3+、CD3+CD4+水平及CD4+/CD8+均较本组治疗前升高,且观察组患者的CD3+、CD3+CD4+水平及CD4+/CD8+均高于对照组,差异均有统计学意义(P<0.05)。(表2)
表2 治疗前后两组患者外周血 T淋巴细胞水平的比较(±s)
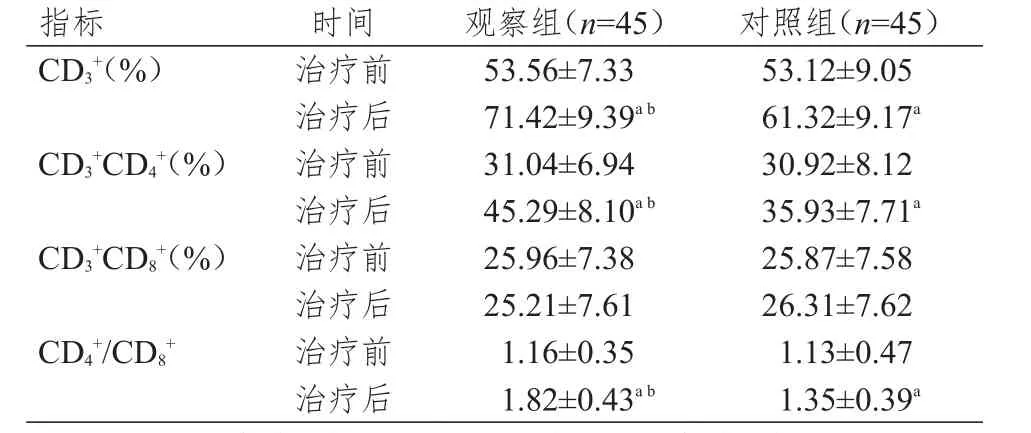
表2 治疗前后两组患者外周血 T淋巴细胞水平的比较(±s)
注:a与本组治疗前比较,P<0.05;b与对照组治疗后比较,P<0.05
指标CD3+(%)CD3+CD4+(%)CD3+CD8+(%)CD4+/CD8+时间治疗前治疗后治疗前治疗后治疗前治疗后治疗前治疗后观察组(n=45)53.56±7.33 71.42±9.39a b 31.04±6.94 45.29±8.10a b 25.96±7.38 25.21±7.61 1.16±0.35 1.82±0.43a b对照组(n=45)53.12±9.05 61.32±9.17a 30.92±8.12 35.93±7.71a 25.87±7.58 26.31±7.62 1.13±0.47 1.35±0.39a
2.3 外周血Treg细胞水平的比较
治疗前,观察组和对照组患者的外周血CD4+CD25+水平及CD4+CD25+/CD4+比较,差异均无统计学意义(P>0.05)。治疗后,两组患者的CD4+CD25+水平及CD4+CD25+/CD4+均较本组治疗前降低,且观察组患者的CD4+CD25+/CD4+低于对照组,差异均有统计学意义(P<0.05)。(表3)
表3 治疗前后两组患者外周血Treg细胞水平的比较(±s)
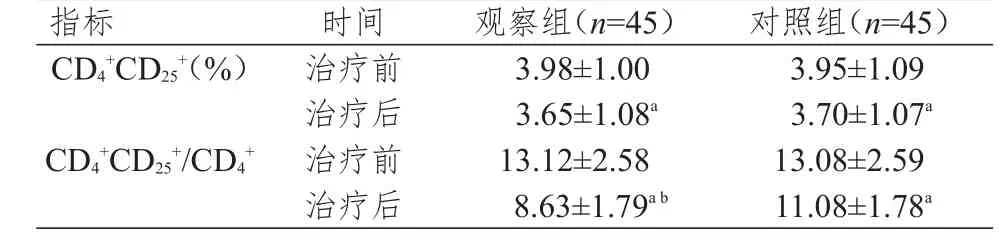
表3 治疗前后两组患者外周血Treg细胞水平的比较(±s)
注:a与本组治疗前比较,P<0.05;b与对照组治疗后比较,P<0.05
指标CD4+CD25+(%)CD4+CD25+/CD4+时间治疗前治疗后治疗前治疗后观察组(n=45)3.98±1.00 3.65±1.08a 13.12±2.58 8.63±1.79a b对照组(n=45)3.95±1.09 3.70±1.07a 13.08±2.59 11.08±1.78a
3 讨论
生物免疫治疗是一种逐渐被重视的新型治疗模式,而细胞过继性免疫治疗也越来越受到人们的关注[8]。CIK细胞作为过继性免疫治疗的首选,不仅增殖速度较快,对肿瘤细胞具有较强的杀伤活性,而且肿瘤细胞的耐药性对其杀死肿瘤细胞的效果无影响[9]。CIK细胞是由外周血单核细胞及多种细胞因子如γ-干扰素(interferon-γ,IFN-γ)、CD3抗体和白细胞介素-2(interleukin-2,IL-2)等诱导扩增而来。有研究发现,CIK细胞联合化疗药物对NSCLC具有较好的治疗效果,可增强患者的免疫功能[10-12]。本研究结果显示,治疗后观察组患者的总有效率为37.8%,高于对照组的17.8%,差异有统计学意义(P<0.05),提示CIK细胞免疫疗法联合化疗治疗NSCLC的疗效优于单一化疗。
T淋巴细胞在机体细胞免疫和抗肿瘤过程中具有重要的调控作用,其中CD3+T淋巴细胞属于成熟的淋巴细胞,在免疫过程中活性最高[13]。CD4+T淋巴细胞是主要的辅助性T细胞,参与巨噬细胞、B淋巴细胞、细胞毒性T淋巴细胞和自然杀伤细胞的激活,发挥抗肿瘤作用。CD4+T淋巴细胞不仅能够直接杀死肿瘤细胞,还可以通过其活化使机体对肿瘤的免疫应答具备一定的记忆功能,对再次进行抗肿瘤免疫具有重要作用[14]。CD8+T淋巴细胞又称T抑制细胞或细胞毒性T淋巴细胞,主要通过抑制CD4+T淋巴细胞和B淋巴细胞的功能,抑制抗体的形成和细胞免疫应答,具有负向调节作用。CD8+T淋巴细胞越多,说明肿瘤细胞不断增殖,可反映机体对肿瘤细胞的抵抗能力[15]。在T淋巴细胞亚群中,CD4+和CD8+T淋巴细胞发挥调节枢纽的作用,其数量和比值的变化可反映机体的免疫功能[16]。本研究结果表明,治疗后,两组患者的CD3+、CD3+CD4+水平及CD4+/CD8+均较本组治疗前升高,且观察组患者的CD3+、CD3+CD4+水平及CD4+/CD8+均高于对照组,差异均有统计学意义(P<0.05),提示CIK细胞治疗能够弥补NSCLC患者因化疗引起的免疫细胞数量下降。CD4+CD+25T细胞是具有独特免疫调节功能的T细胞亚群,在维持自身免疫耐受中发挥重要作用,同时也阻止了机体对自体同源肿瘤细胞的免疫,在肿瘤发生发展以及预后转归过程中扮演着重要角色[17]。Treg细胞能够抑制自身反应性T细胞的免疫反应,促进抑制性细胞因子的释放,下调免疫共刺激分子和黏附分子的表达[18]。Treg细胞还能够下调肿瘤局部产生的免疫反应,抑制机体对肿瘤细胞的免疫清除[19]。因此,Treg细胞数量增多说明肿瘤细胞在继续增殖,其数量与肿瘤的预后呈负相关。本研究结果显示,治疗后两组患者的CD4+CD25+水平及CD4+CD25+/CD4+均较治疗前降低,且观察组患者的CD4+CD25+/CD4+低于对照组,差异均有统计学意义(P<0.05),提示CIK细胞能够减轻NSCLC患者因化疗导致的免疫功能损伤。
综上所述,CIK细胞联合化疗可提高NSCLC的治疗效果,改善患者的免疫功能,为NSCLC的治疗提供新的方案。
