高危型HPV联合TCT检测用于宫颈癌和癌前病变筛查中的价值研究
2019-07-09张佶天津市武清区河西务医院妇产科天津301714
张佶 天津市武清区河西务医院妇产科 (天津 301714)
内容提要: 目的:观察高危型人乳头瘤病毒(高危型HPV)联合液基细胞学筛查(TCT)在宫颈癌及癌前病变筛查中的应用价值。方法:将本院2013年5月~2018年5月中行宫颈癌及癌前病变筛查的300例患者作为研究对象,患者均接受高危型HPV、TCT检测,若检测结果提示异常,则进一步接受阴道镜活检,以病理组织阴道镜活检结果作为对照标准,比较高危型HPV、TCT检测及联合检测阳性率及诊断价值。结果:在对300例受检者进行筛查过程中,病理活检发现宫颈病变患者共计76例,宫颈癌及癌前病变阳性患者总数为17例,占比22.37%。比较高危型HPV、TCT及联合诊断阳性率发现,联合诊断阳性率均明显高于高危型HPV、TCT,对比有显著性差异(P<0.05);联合诊断灵敏度、准确度、特异度均较高危型HPV诊断或TCT诊断更高,比较具有明显差异(P<0.05)。结论:将高危型HPV与TCT联合应用可在宫颈癌及癌前病变筛查中取得一定效果,检验灵敏度、准确度、特异度表现良好,可应用于宫颈癌及癌前病变筛查中。
宫颈癌为女性常见恶性肿瘤,其对女性生命健康、生活质量存在较大威胁。临床研究表明,宫颈癌需经历较长的癌前病变期方演变为恶性肿瘤,癌前病变的早期诊断与医学干预手段的应用在预防宫颈癌中具有重要意义。且宫颈癌癌前病变具有可逆性,患者早期诊断后配合开展治疗,痊愈率达到9成。TCT为临床常用的宫颈癌及癌前病变筛查手段,但在临床应用中,该项手段应用效果不够理想。高危型HPV感染为影响宫颈癌癌前病变进展的一项危险性因素,通过测定这一指标能够明确宫颈癌癌前病变的情况。为提升宫颈癌及癌前病变筛查的效果,本文试析高危型HPV、TCT联合检测对该病的诊断价值。
1.资料与方法
1.1 临床资料
将本院2013年5月~2018年5月中行宫颈癌及癌前病变筛查的300例患者作为研究对象,患者均接受高危型HPV、TCT检测,若患者检查结果存在异常则采用阴道活检进行检验。患者年龄21~65岁,平均(37.89±4.26)岁;孕次0~5次,平均(2.05±0.34)次;产次0~4次,平均(1.35±0.46)次。部分患者存在白带增多、血样白带、性交后出血等情况,部分患者无明显临床症状。纳入标准:患者年龄在20岁以上,已有性生活史;患者在知情情况下加入研究,并签订研究同意书;患者临床资料完整。排除标准:既往有子宫切除、宫颈手术史或曾患宫颈上皮内瘤;妊娠、哺乳者;急性生殖系统炎症者。
1.2 方法
高危型HPV:以一次性取样器收集患者宫颈分泌物,并将其放入试管中,试管内含保存液,采取HC2全自动杂交捕获检测系统检测,该仪器及试剂生产厂家均为杭州德同生物技术有限公司,操作均依据说明进行。
TCT:采用TCT检测专门毛刷于患者宫颈内交界处、鳞状上皮位置采集细胞,并洗刷细胞放入TCT取样瓶,采用制片机制作薄层涂片,后采用巴氏染色处理,并进行镜检。
病理检查:采用阴道镜辅助选取标本,若患者无异常,则采用常规性选取点(3、6、9、12)等,若患者有异常表现,则于异常区域进行多点选取检查。
1.3 观察指标
统计不同检测方式阳性率情况及应用价值。
1.4 统计学分析
以SPPSS 18.0统计软件分析,计数资料以%表示,计量资料以x±s表示,分别采用χ²检验、t检验。P<0.05为差异有统计学意义。
2.结果
2.1 不同方式检测结果比较
在对300例受检者进行筛查过程中,病理活检发现宫颈病变患者共计76例,其中包括31例慢性宫颈炎(40.79%);15例CINⅠ级(19.74%);13例湿疣样改变(17.11%);8例CINⅡ级(10.53%);7例CINⅢ级(9.21%);2例SCC(2.63%)。其中,慢性宫颈炎患者数量占比最高,SCC患者占比最低,宫颈癌及癌前病变阳性患者总数为17例,占比22.37%。比较高危型HPV、TCT及联合诊断阳性率发现,联合诊断阳性率均明显高于高危型HPV、TCT,对比有显著性差异(P<0.05)。见表1。
2.2 不同检测方式应用价值比较
联合诊断灵敏度、准确度、特异度均较高危型HPV诊断或TCT诊断更高,比较具有明显差异(P<0.05)。见表2。
3.讨论
宫颈癌患者由癌前病变进展到宫颈癌这一过程时间较长,且具有渐变性,癌前病变患者通常经过5~10年病情将演变为宫颈癌。宫颈癌为当前女性常见的恶性肿瘤疾病,对女性的生命安全存在重大威胁,且病死率、病情控制效果均不理想[1]。若患者病情检出较迟,且恶化程度较高,将严重影响患者的预后,故临床强调对宫颈癌及癌前病变患者展开筛查。经过早期筛查,一旦发现宫颈癌癌前病变,患者得到及时、正确、有效的医疗手段干预,宫颈病变将得到逆转,宫颈癌进程被阻断,将从根本上制止宫颈癌的发生,有效降低宫颈癌发生率[2]。故临床应重视对宫颈癌及癌前病变的筛查,选择准确性较高、较为有效的筛查手段,保障女性的健康生活。
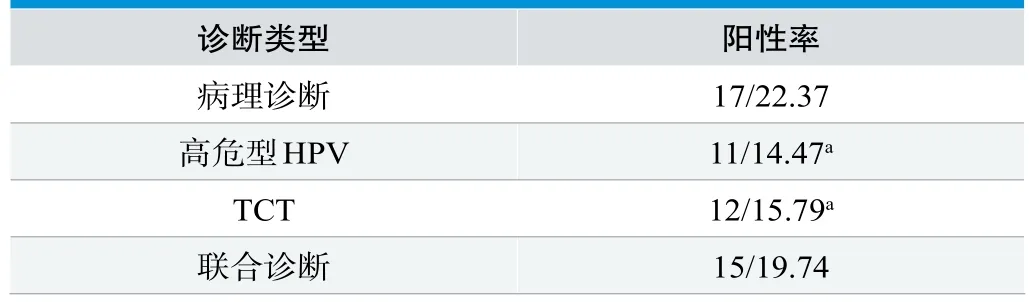
表1. 不同检测方式结果比较(n=76,n/%)
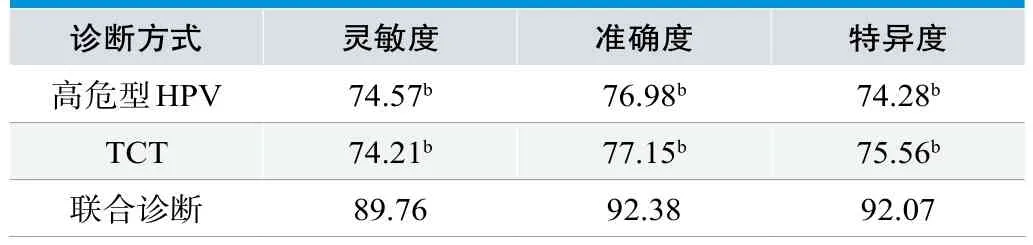
表2. 不同检测方式应用价值比较(n=76,%)
TCT为开展地区性宫颈癌与癌前病变筛查的重要手段,也是宫颈疾病检查的基础手段,相比传统的巴氏涂片检查,该项检查方式能够在直视条件下取得宫颈管、宫颈鳞柱交界处细胞,且检验所采用的单细胞薄层涂片具有更高的清晰度、均匀性,有助于降低涂层模糊所导致的误诊、漏诊情况[3]。
当前研究结果表明,HPV感染在宫颈癌发生中起着重要的影响,在对宫颈癌癌前病变进行筛查时,可通过检验HPV明确患者有无感染,并了解感染亚型,进而判断患者是否出现病变或潜在恶化[4]。故在为患者进行高危型HPV检验能够提升宫颈癌及癌前病变检验的敏感性[5]。故将其与TCT检验联合应用,能够有效缩小宫颈癌高风险筛查范围。
本项研究中,在对300例受检者进行筛查过程中,病理活检发现宫颈病变患者共计76例,宫颈癌及癌前病变阳性患者总数为17例,占比22.37%。比较高危型HPV、TCT及联合诊断阳性率发现,联合诊断阳性率均明显高于高危型HPV、TCT,对比有显著性差异(P<0.05),表明联合诊断在对宫颈癌及癌前病变的检出上效果更为显著。且研究发现,联合诊断灵敏度、准确度、特异度均较高危型HPV诊断或TCT诊断更高,比较具有明显差异(P<0.05),表明联合诊断应用价值较高。
综上所述,将高危型HPV与TCT联合应用可在宫颈癌及癌前病变筛查中取得一定效果,检验灵敏度、准确度、特异度表现良好,可应用于宫颈癌及癌前病变筛查中。
