经尿道绿激光剜除术治疗非肌层浸润性膀胱癌31例病例分析
2019-06-17杨长庆刘滴杨佐炎邓国李博陶钧
杨长庆 刘滴 杨佐炎 邓国 李博 陶钧
(黔东南州人民医院泌尿外科,贵州 黔东南 556000)
膀胱癌是泌尿系统最常见的恶性肿瘤之一,居全身恶性肿瘤发病率的第八位,90%以上为尿路上皮移行细胞癌,其中大部分(70%~80%)为非肌层浸润性膀胱癌[1]。目前,治疗非肌层浸润性膀胱癌(NMIBC)主要的方法是保留膀胱的手术治疗及术后辅助膀胱内灌注化疗。我院采用经尿道绿激光剜除术治疗31例非肌层浸润性膀胱癌,效果满意,现报告如下。
1 资料与方法
1.1 一般资料 选取2012年至2015年间,我院收治的非肌层浸润性膀胱癌31例,男19例,女12例。年龄32~85岁,平均年龄(66.5±7)岁。肿瘤直径0.5 cm~2.5 cm。单发17例,多发14例。位于侧壁15例,三角区和颈部11例,顶部5例。术前经超声、CT及膀胱镜检查并取病理活检,确诊为(膀胱)尿路上皮移行细胞癌,肿瘤学分级为T1~T2a期。纳入标准:位于膀胱颈部、侧壁及前壁肿瘤;肿瘤<3.0 cm,数目≤3个,乳头状,有蒂,侧壁肿瘤。
1.2 手术方法 硬膜外麻醉,取截石位,采用美国 Laserscope 公司生产的非接触式绿激光系统,功率80 w,膀胱灌入等渗生理盐水,置人光纤启动激光。距肿瘤基底部周边1cm处标记剜除范围,沿标记处掘地式连续切割,深达肌层,将各切面汇集,完整剜除肿瘤,将瘤体沿镜鞘冲出。再次检查创面,激光扩大灼烧创面及周边。见图1、图2。
2 结 果
手术时间15 ~50 min,平均(38 ±7) min。出血量10~50 mL,平均(28± 10) mL,术中均无闭孔反射及膀胱穿孔等并发症,术后随访12~18个月,其中肿瘤复发2例,非原位复发。无尿道狭窄发生。
3 讨 论
非肌层浸润性膀胱癌(NMIBC)手术预后较好,生存率高,但较易复发。而其中30%~40%的复发患者伴有恶性程度增加或浸润能力增强[2],严重威胁了患者的生命。目前经尿道膀胱肿瘤切除(TURBT)是重要的诊断方法,同时也是最主要的治疗手段。近年来,激光在非肌层浸润性膀胱癌的手术治疗中越来越广泛。激光治疗有效地减少了膀胱肿瘤的术后复发,延缓肿瘤进展,并凭借其手术时间短、术中出血少及围术期并发症少、术后恢复快等优点在胱肿瘤的治疗中引起了人们的广泛关注[3],其安全性及有效性[4-5]已被多项研究结果证实。目前国内绿激光用于膀胱肿瘤的手术治疗,大多集中在对NMIBC的气化切除,术后缺乏组织学标本,不利于进行病理学分级分期,我科采用绿激光对膀胱非肌层浸润性肿瘤进行剜除,术后组织学标本完整,病理学分级分期准确,对肿瘤患者制定进一步治疗方案具有重要意义[6-7]。
绿激光汽化剜除术与经典经尿道膀胱肿瘤电切除术(TURBT)作为治疗膀胱癌的主要手术方式,经尿道绿激光汽化术与经尿道电切术在手术入路、近期疗效方面差异不大[8]。但电切手术,术中常伴有闭孔神经反射,膀胱穿孔等并发症[9],且肿瘤完整性遭到破坏,不符合“无瘤原则”,增加术后复发率[10]。
绿激光与经典的TURBT手术相比所具有的优势,我们的体会是:激光术非接触式侧照光可针对各侧壁进行汽化(也可由侧出式改为直出式),无手术盲区,可根据激光能量调控汽化深度,避免功率过大造成周围粘膜不必要的损伤,尤其对于输尿管周围肿瘤;无电流通过,不产生磁场,术中无闭孔神经反射,避免了膀胱穿孔,提高了安全性;封闭了血管及淋巴管,有效减少出血及肿瘤细胞转移,但术中如出现小动脉出血,激光点对点止血效果较差;术后可留取完整的标本送病检以得到准确的病理学分级分期,能够提早发现T2期肿瘤。
经尿道绿激光剜除术治疗非肌层浸润性膀胱癌,其安全性及有效性已初步得到证实,但由于本次研究样本量小,在术后肿瘤复发率方面是否优于经典的电切术,尚需继续扩大临床样本量、长时间随访作出比较。
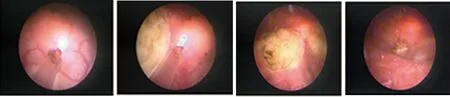
图1 绿激光行瘤体及基底部整体游离 图2 术毕瘤体部位膀胱壁呈弹坑样,无肌层残余,清出游离后瘤体
