不同剂量纳布啡对老年高血压患者清醒气管插管应激反应的影响
2019-06-17张振罗辉宇吴金晶龚廷曾炼
张振,罗辉宇,吴金晶,龚廷,曾炼
(湖北医药学院附属襄阳市第一人民医院,湖北襄阳441100)
老年人各个脏器功能的储备能力极度下降,往往合并高血压、冠心病、糖尿病等并发症,继而引起器官功能障碍[1]。全身麻醉中气管插管对人体产生强烈刺激,可激活交感神经系统,兴奋心脏β受体,导致心率加快、血压升高,致使原有高血压或心肌缺氧患者病情加重,尤其对于患有高血压的老年患者,应激状态下对循环系统改变的适应能力和调节能力降低,更易引发心脑血管意外[2]。而要抑制插管时所引起的应激反应则需一定的麻醉深度,掌握好插管时机。但由于老龄患者循环时间相对较慢,导致全麻诱导起效慢,加之老龄患者对全麻药物灵敏度的个体差异大,适宜的插管时机较难掌握[3]。研究发现,清醒气管插管辅以适当的镇静镇痛药物有助于维持老龄患者插管时血流动力学稳定,减轻不良应激事件的发生[4]。纳布啡为一种新型激动-拮抗阿片类药物,与吗啡相比有更强的中枢镇痛镇静效果[5]。纳布啡同时具有μ-拮抗剂和κ-激动剂的活性,较少产生μ受体介导的相关并发症,如呼吸抑制、瘙痒、恶心和呕吐等[6]。此外,纳布啡有心血管稳定、药物过量安全性高的特点,是围术期平衡麻醉中一种理想的镇痛药物[7]。2016年6月~2017年1月,我们探讨了不同剂量纳布啡对老年高血压患者清醒气管插管应激反应的影响。
1 资料与方法
1.1 临床资料 选择2016年6月~2017年1月择期手术老年高血压患者45例。纳入标准:ASA Ⅰ~Ⅱ 级,年龄60~75岁,BMI:18~25 kg/m2;原发性高血压,规律服用降压药,术前血压较平稳,收缩压<160 mmHg, 舒张压<100 mmHg;术前评估均无困难气管插管。排除标准:对纳布啡过敏;合并有精神类疾病;外伤,严重的心脏、肺、肾和代谢性疾病以及继发性高血压。采用计算机随机数字法分为3组:纳布啡1组(N1组)、纳布啡2组(N2组)、安慰剂组(C组)各15例。N1组男7例、女8例,年龄(65.32±4.59)岁;N2 组男6例、女9例,年龄(66.14±3.31)岁;C组男7例、女8例,年龄(66.14±3.31)岁。三组性别、年龄比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会审核同意,术前征得患者同意并签署知情同意书。
1.2 麻醉方法 患者术前禁饮6 h、禁食8 h,术前当晚口服艾司唑仑2 mg,常规服用降压药至手术当日晨。进入手术室后,常规监测心电图、无创血压和脉搏血氧饱和度,建立外周静脉通路。在局麻下行桡动脉穿刺置管监测有创动脉血压。诱导前30 min,N1、N2组分别给予纳布啡0.1、0.2 mg/kg静脉注射;C组以同样方法注射等量生理盐水。所有患者在插管前10 min使用1%的丁卡因(每次间隔3 min,每次约0.1 mL,共3次)对口腔、咽喉进行表面麻醉;环甲膜穿刺气管内注射2%利多卡因3 mL。
1.3 观察指标 ①HR、平均动脉压(MAP):分别记录3组用药前(T0)、局部麻醉前(T1)、气管插管前(T2)、插管后1 min(T3)、5 min(T4)的HR、MAP值。②血浆去甲肾上腺素(NE)和肾上腺素(E):取各时段静脉血2 mL(0.1%肝素抗凝),离心(3 000 r/min,10 min),取血浆,置于-80 ℃中冷冻保存。采用高效液相色谱法检测血浆NE和E。③血清IL-6、IL-10:采用酶联免疫吸附法检测血清IL-6、IL-10。

2 结果
2.1 三组不同时点MAP和HR比较 见表1。
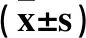
表1 三组不同时点MAP和HR比较
注:与同组T0相比,*P<0.05;与C组同时点相比,ΔP<0.05。
2.2 三组不同时点血浆NE和E水平比较 见表2。2.3 三组不同时点血浆IL-6和IL-10比较 见表3。
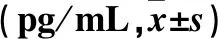
表2 三组不同时点血浆NE和E水平比较
注:与同组T0相比,*P<0.05;与C组同时点相比,ΔP<0.05。
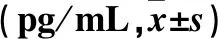
表3 三组不同时点血浆IL-6和IL-10水平比较
注:与同组T0相比,*P<0.05;与同时点C组相比,△P<0.05。
3 讨论
高血压患者形成的机制往往与交感神经系统活性增强、水钠潴留,相关激素及缩血管素、肾素分泌增加等相关[8]。任何刺激均会引起血压的剧烈变化。全身麻醉过程中直接喉镜的置入及气管插管操作时,均会引起血压的剧烈变化,通常需要加深麻醉或注入阿片类药物、扩血管药抑制血流动力学变化。
老年患者全身性生理功能降低,脏器功能储备下降,对麻醉和手术的耐受能力较差[9]。在老年高血压患者的麻醉诱导中,如发生应激反应,则会增加心肌氧耗和血管压力,可能导致心力衰竭、心肌梗死、脑出血等发生,严重时可猝死[10]。因此,降低老年高血压患者麻醉诱导期应激反应具有重要意义。抑制插管反应,降低应激反应是麻醉平稳诱导的目标之一。清醒气管插管在接近老龄患者的原有生理状态下完成气管插管操作,适当辅以镇静镇痛药物可最大限度地维持血流动力学稳定[11]。
各类药物如血管扩张剂、β受体阻滞剂等均可用于抑制全身麻醉诱导时气管插管引起的应激反应,然而各有利弊[12]。纳布啡作为一种拮抗μ受体、激动κ受体的阿片类药物,几乎无血流动力学影响[13]。联合阿片类药物使用,可降低阿片类相关不良反应。因其主要由肝脏代谢,可降低消化道出血和肾功能下降,优于部分非甾体抗炎药[14]。纳布啡起效快,静注2~3 min起效,最强镇痛效果见于静注后30 min[15],且镇痛作用可维持3~6 h,具有较好的术后镇痛效果。
本研究在气管插管前30 min给予患者静脉注射纳布啡,发现在T1、T2、T4时,N2组MAP均较T0明显降低,C组和N1组MAP仅在T1、T4时降低,三组MAP在T3时均明显升高;N2组HR在T1~T4时均较T0时显著降低,而C组和N1组HR在T2、T4时下降,在T3时明显增加。在T1~T4时刻,N2组MAP及HR均较N1组显著降低;N1组与C组间差异无统计学意义。由于气管插管对人体的强烈刺激,插管时血压、心率均会一定程度升高。纳布啡具有较强中枢镇痛镇静作用,可降低中枢对外在刺激的灵敏度,从而达到一定抑制应激反应的效果。本研究亦证实,一定剂量的纳布啡具有一定的心血管稳定性,降低气管插管刺激灵敏度,维持高血压患者血流动力学稳定,从而降低血流动力学剧烈变化引起的并发症。
本研究结果显示,在T1~T3时NE及E水平N2组较C组和N1组显著降低,提示在老年高血压患者清醒气管插管前应用纳布啡可抑制血浆中儿茶酚胺类物质的释放及有效抑制气管插管的应激反应。
IL-6作为促炎因子参与机体多种炎症反应,机体在受刺激时可促进IL-6分泌,从而加重机体炎症反应。而IL-10可抑制IL-6生成的抗炎因子,在组织损伤时其浓度上升发挥抑制炎性反应的作用。本研究结果显示,在T1~T4时IL-6水平N2组较C组和N1组显著降低,而IL-10水平N2组较C组和N1组显著增高。表明气管插管对机体产生严重的炎症反应,而一定剂量的纳布啡可减轻气管插管对高血压患者的炎症反应,可能与纳布啡中枢性镇痛有关,降低伤害性刺激对中枢神经的作用[16]。因此在老年高血压患者清醒气管插管前提前30 min静脉给予0.2 mg/kg纳布啡可有效抑制气管插管引起的血压升高和心率增快等应激反应,且较安全,未出现包括低血压、高血压、心动过缓等不良反应。
综上所述,清醒气管插管前30 min纳布啡0.2 mg/kg静脉注射可有效抑制老年高血压患者清醒气管插管应激反应,降低炎性反应,可提供稳定的血流动力学效应,有利于降低老年患者围手术期并发症的发生率。但本研究样本量较小,关于纳布啡的临床效果有待进一步研究。
