孕前优生风险因素对新婚和再生育夫妇影响的回顾性分析
2019-06-11刘冉韩彦丽张建平韩红伟白玉秀高章圈
刘冉 韩彦丽 张建平 韩红伟 白玉秀 高章圈


【摘 要】目的:通過回顾性分析河北省6个项目点孕前优生健康检查中风险因素与妊娠结局的关系,对比新婚组与再生育组在风险因素接触及各项检查指标之间有无差异性存在。方法:选择2014年1月1日至2016年12月31日涉及的6个站点孕前优生检查的新婚夫妇5293对和3528对再生育夫妇进行档案调查、分析,统计对比两组间风险因素的影响。结果:新婚夫妇的总风险检出率为34.6%,再生育夫妇的总风险检出率为51.6%,再生育组的总风险因素检出率明显高于新婚组;新婚组一般风险检出率高于再生育组。在风疹易感等方面,新婚夫妇的风险高于再生育夫妇;再生育组低风险、高风险检出率均高于新婚组;在性传播疾病、生殖道感染、生殖系统疾病、不良孕产史、TSH等方面,再生育组的检出率高于新婚组;经统计学分析P均<0.05。结论:开展孕前优生和婚检是出生缺陷的第一道防线,对新婚和再生育夫妇的风险评估做到各有侧重,个性化的指导,减少不良妊娠结局的发生。
【关键词】 孕前优生;新婚;再生育;风险因素;回顾性分析
Retrospective analysis about the influence of risk factors on newly married and rebirth couples in prepregnancy physical examination
Liu Ran1, Han Yanli2, Zhang Jianping3, Han Hongwei4, Bai Yuxiu5, Gao Zhangquan6
1.Hebei Jinzhou Maternal and Child Health Planning Service Center, Jinzhou, Hebei 052260;
2.Family Planning Service Station, Gaocheng District, Shijiazhuang, Hebei 052160;
3.Hebei Province Xingtang County Family Planning Service Station, Shijiazhuang, Hebei 050600;
4.Hebei Huanghua Maternal and Child Health Planning Service Center, Huanghua, Hebei 061100;
5.Family Planning Service Station of Zanhuang County, Hebei Province, Shijiazhuang, Hebei 051230;
6.Hebei Province Family Planning Science and Technology Institute(Key Laboratory of Family Planning and Health Birth, National Health and Family Planning Commission), Shijiazhuang, Hebei 050071
[Abstract] Objective: To analyze the relationship between risk factors and pregnancy outcomes in prepregnancy physical examination at six project sites of Hebei province, and to compare the differences between newlyweds and reproductive groups in risk factors exposure and examination indexes. Methods: From January 1, 2014 to December 31, 2016, 5 293 newlyweds and 3 528 reproductive couples were selected. The influence of risk factors between the two groups was analyzed. Results: The total risk detection rate of newlyweds was 34.6%. The total risk detection rate of reproductive couples was 51.6%. The total rate of risk factors in the reproductive group was significantly higher than the newlyweds. The rate of low risk in the newlyweds was higher than the reproductive group. The detection rate of sexually transmitted diseases, reproductive tract infections, reproductive system diseases, adverse pregnancy and childbirth history, TSH and so on in the reproductive group was higher than the newlyweds group. Conclusion: Prepregnancy physical examination is the first line to defense birth defects. Risk assessment of newlyweds and reproductive couples should be focused on individualized guidance to reduce the incidence of adverse pregnancy outcomes.
[Key words]Prepregnancy physical examination; Newlyweds; Rebirth; Risk factors; Retrospective analysis
2010年3月,国家人口计生委、财政部联合制定了在全国开展免费孕前优生健康检查项目的实施方案[1]。孕前优生健康检查可及时发现计划怀孕夫妇影响怀孕的风险因素和身体存在的疾病,并对这些风险因素和疾病实施医疗干预,给予个体化的指导,并多次随访等持续的优生服务,使育龄夫妇在身体和心理最佳的状态下怀孕和生育,可以有效降低不良妊娠结局和出生缺陷的发生。开展此项工作以来,积累了大量的原始数据,现根据档案记录、结合临床、实验室检查和病史询问进行回顾性分析,对新婚和再生育分组统计,现报道如下。
1 资料与方法
1.1 研究对象
选择2014年1月1日至2016年12月31日涉及的6个站点孕前优生检查的夫妇,新婚夫妇5293对纳入新婚组和3528对再生育夫妇纳入再生育组。
1.2 方法
根据《河北省孕前优生健康检查风险评估指导手册》由经过培训的主治医师进行评估,评估夫妇自身和周围环境是否存在可能导致出生缺陷不良妊娠结局的生物、心理、环境、生活方式和行为等方面的风险因素[2]。综合分析问诊、体格检查以及各种实验室检查和其他辅助检查结果,分别进行整理、统计。
1.3 观察指标和分类标准
参考有关标准[2],根据风险评估结果将服务对象分为三类,高风险人群、低风险人群和一般人群。高风险人群即存在较大的发生出生缺陷等不良妊娠结局的影响因素的人群,对于这部分人群需要重点指导,进行面对面咨询,提供个性化服务,严格跟踪随访,建议推迟怀孕;低风险人群为存在一定发生出生缺陷等不良妊娠结局因素的人群,要跟踪随访,密切关注风险因素变化,定期体检,待阳性症状体征消失,咨询医生后再怀孕;一般人群指存在较小发生出生缺陷等不良妊娠结局的人群,保持良好生活习惯将有助于生育健康宝宝。
1.4 统计分析
采用SPSS 17.0統计软件进行处理,计量资料采用均数±标准差(〖AKx-D〗±s)的形式表示,组间比较采用成组t检验,P<0.05为有统计学差异。
2 结果
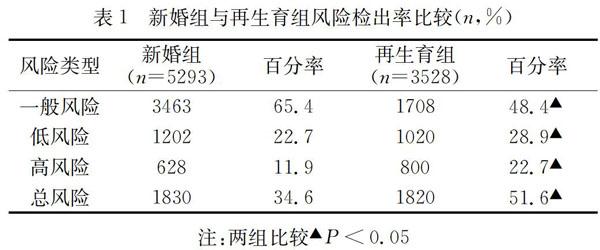
2.1 新婚组和再生育组夫妇高风险检出率比较
新婚组总风险为34.6%,其中高风险占11.9%,低风险22.7%;再生育组总风险检出率为51.6%,其中高风险为22.7%,低风险为28.9%;新婚组的一般风险检出率高于再生育组,而总风险检出率及高风险、低风险率均低于再生育夫妇(P<0.05)。见表1。
2.2 新婚组与再生育组低风险检出率比较
低风险人群中,新婚组风疹易感性百分率明显高于再生育组,生殖道感染、血糖升高(空腹血糖>6.1mmol/L)百分率则低于再生育组(P<0.05);尿常规、血常规异常、转氨酶轻度升高百分率两组差异不明显(P>0.05)。见表2。
2.3 新婚组和再生育组高风险检出率比较
高风险人群中,再生育组不良孕产史,生殖系统疾病,中、重度贫血,甲状腺功能异常率均高于新婚组,两组间差异有统计学意义(P<0.05)。而乙型肝炎、性传播疾病、巨细胞病毒感染、弓形虫感染率组间差异不明显(P>0.05)。见表3。
3 讨论
孕前优生健康检查是为准备怀孕的夫妇进行健康教育与咨询以及健康状况和生育风险的评估,是预防出生缺陷的关键环节,也是一级预防的重要手段[3]。育龄妇女接受孕前健康检查后,能及时发现一些慢性病、遗传病或其他传染类疾病,采取相关措施及时进行改善或治疗来弥补缺陷。通过优生健康教育可以促进育龄妇女改善孕期的生活习惯,调节饮食结构,以保证胎儿营养,还能尽量预防传染病和避免接触有毒物品,尽最大能力降低新生儿出生缺陷率[4]。本次研究发现新婚组高风险因素从高到低为乙型肝炎、不良孕产史、中重度贫血、甲状腺功能异常、生殖系统疾病、TORCH感染、性传播疾病等,再生育组的高风险因素依次是不良孕产史、乙型肝炎、中重度贫血、甲状腺功能异常、TORCH感染、性传播疾病等。
乙型病毒性肝炎是一种常见疾病,妊娠合并乙肝病毒感染是常见的高危妊娠之一,对母亲可致产后出血、DIC,直接威胁产妇生命,孕产妇病死率高达18.3%[5]。乙型肝炎病毒感染胎儿畸形率高于正常孕妇两倍,肝功能异常的孕产妇流产、早产、死胎、死产、新生儿死亡率明显增加,围生儿死亡率增加[6]。因此孕前检查中乙肝五项血清学抗体筛查十分必要,对乙肝病毒阳性人群继续指导其复查肝功能和DNA,待肝功能恢复正常及病毒复制较低的情况再怀孕有利于预防母婴传播。
贫血是造成某些不良妊娠结局的主要病因之一,孕晚期贫血对于妊娠结局具有不利影响,其婴儿更易发生贫血、胎儿生长受限、胎儿窘迫、早产、死产等,因此在孕前优生检查中早期发现孕妇贫血,积极纠正治疗贫血及加强营养指导,可减少不良妊娠结局的发生[7]。妊娠合并糖尿病对母婴影响严重,其影响程度与糖尿病病情及妊娠期血糖控制情况有十分密切的关系,其主要影响的是导致围生儿发病及病死率增加,且极易引起产科合并症,研究表明,妊娠期轻度高血糖的严格管理可显著改善母儿结局[8]。因此怀孕前应该严格控制血糖值,并咨询专业的医生,在血糖控制良好的状态下受孕,孕期检测血糖水平和胎儿发育状况。生殖道感染将提高孕妇不良妊娠结局发生率,加强对孕前期妇女的各项检查,可提前制定预防方案,降低生殖道感染的发生率,改善孕妇不良妊娠结局[9]。对于育龄妇女及其配偶的宣教工作显得尤为重要,通过各种方法提高自身免疫力、减轻工作压力,保持良好的生活及卫生习惯,可预防或减少感染。孕前肥胖不仅和很多不良妊娠期并发症密切相关,也显著增加很多新生儿不良结局的发生率,通过孕前优生健康检查及时宣教,使更多的育龄期妇女认识到孕前超重和肥胖的危害以及孕期合理营养的重要性,通过合理饮食,适当锻炼,将孕前体质量控制到正常范围,尽量降低不良妊娠结局的发生率[10]。因此,孕前保持合理的体质量,有助于受孕和减少不良妊娠结局的发生,本调查也显示了同样结果。
我国是出生缺陷高发国家,根据世界卫生组织估计,我国出生缺陷发生率与世界中等收入国家的平均水平接近,约为5.6%,每年新增出生缺陷数约为90万例,其中出生时临床可见的出生缺陷约有25万例[1112]。造成出生缺陷的病因很复杂,其中遗传因素可占20%~30%,还有物理因素(辐射、高温)、化学因素(药物、重金属、化工产品、环境激素等)、心理因素、家庭经济水平、母亲年龄和文化程度及家族史、既往史、孕期饮食、患病及服药、父母生活习惯等因素与出生缺陷的发生有关[13]。
总之,通过加强预防和干预措施,可降低出生缺陷发生率,提高出生人口素质。孕前优生健康检查项目对于预防评估上述不良因素具有重要价值,可通过对每一对夫妇进行针对性的指导,减少不良因素的影响,这对提高我国出生缺陷一级预防工作十分必要。
参考文献
[1] 邹超英,谢芳,熊桂荣,等.孕前优生健康检查一般风险因素分析[J].中国计划生育和妇产科,2015,(04):6567.
[2] 張亦心,刘效群,崔巍,等.河北省孕前优生健康检查风险评估指导手册[M].石家庄:河北科学技术出版社,2012:12.
[3] 王奇玲,曾梅珍,郑瑞华,等.新婚育龄妇女对免费孕前健康检查的知识、态度、行为调查[J].中国计划生育学杂志,2013,21(09):602.
[4] 邓春山.优生健康教育对计划妊娠夫妇孕前优生健康检查依从性的影响[J].中国现代药物应用,2014,08(12):259260.
[5] Tanada J.Hepatitis B epidemiology in Latin America[J].Vaccine,2000,18(18):1719.
[6] 安力彬,陆虹.妇产科护理学[M].第六版,北京:人民卫生出版社,2017:198.
[7] 沈红,楼举华.孕晚期孕妇贫血对分娩及其婴儿的影响研究[J].浙江预防医学,2013,25(08):810.
[8] 中华医学会妇产科学分会产科学组.妊娠合并糖尿病诊治指南(2014)[J].糖尿病天地(临床),2014,08(11):489498.
[9] 孙丽,郭丽梅,赵楠.生殖道感染对妊娠结局的影响[J].临床合理用药杂志,2016,09(35):148149.
[10] 张倩.孕前超重和肥胖对妊娠结局的影响[J].实用妇产科杂志,2013,29(01):7475.
[11] 边旭明.实用产前诊断学[M].北京:人民军医出版社,2008:483486.
[12] 中国出生缺陷防治报告(2012)[R].中华人民共和国卫生部,2012.
[13] 郭兴萍,王裕,宋春英,等.山西省6县(市)出生缺陷发生相关因素分析[J].中国计划生育学杂志,2011,19(06):342.
