静坐少动和体力活动与健康的剂量-效应关系研究进展
2019-06-11林家仕杨小月谢敏豪
林家仕 杨小月 谢敏豪
1 集美大学体育学院(厦门361021)
2 国家体育总局运动医学研究所(北京100061)
随着社会经济增长和生活方式的转变,静坐少动行为或体力活动不足逐渐成为现代人的一种生活方式,而由此带来的心血管疾病、代谢性疾病等慢性疾病问题已成为当前公共卫生问题之一[1]。WHO 报告[2]全球每年有超过500 万人死于体力活动不足,其中成年人占30%。然而,大量学者研究发现[3],通过减少静坐时间、间断长时间静坐或增加体力活动等方式均可降低心血管疾病、癌症、糖尿病等慢性疾病相关风险因素,甚至也有学者认为静坐少动行为和体力活动二者叠加后可获得更多的健康效益。基于目前该领域的研究现状,本文对静坐少动行为、体力活动和健康效益之间的关系进行梳理,深入探讨静坐少动时间的减少、中断持续性静坐少动行为、体力活动的增加等因素对健康效益影响的研究现状、问题以及展望,并对静坐少动行为和体力活动二者叠加与健康效益之间的剂量-效应关系进行综述,为今后进一步研究静坐少动、体力活动与健康效益之间的关系提供新思路和方法。
1 体力活动(physical activity,PA)与静坐少动行为(sedentary behavior,SB)的概念
体力活动是指由骨骼肌收缩引起的导致能量消耗增加的身体活动[4],以梅脱(MET)为基本单位,根据(The American College of Sports Medicine,ACSM)运动指南界定[5]:1~3 METs 为低强度体力活动,3~5.9 METs为中等强度体力活动,≥6 METs为大强度体力活动。而体力活动水平达不到体力活动推荐量(以周为单位)的要求则定义为体力活动不足,如成年人每周低于150 分钟的中等强度体力活动,或低于75 分钟的大强度体力活动等。静坐少动行为指在清醒状态下,≤1.5 METs 的坐姿或躺姿(坐位或卧位)行为[6,7],可分为持续性静坐少动和间断性静坐少动。持续性静坐少动指>30 min 的持续静坐且间断静坐<1 min 的行为;间断性静坐少动指间断静坐的时间≥1 min,且在静坐间断期间进行一定的体力活动(走、跑或抗阻运动)[8]。从上述定义中不难发现,体力活动不足和静坐少动行为有以下几点区别:首先,体力活动不足是以周为单位,描述的是1 周内的体力活动量;而静坐少动行为是消耗量低于1.5 METs 的身体活动状态;其次,体力活动不足可以包含体力活动时间、强度等因素,而静坐少动几乎不包含强度和体力活动量。换句话讲,静坐少动时间越久肯定会体力活动不足,而体力活动不足者有可能是静坐少动状态,也有可能是低强度体力活动。
2 静坐少动行为与健康效益之间的关系
2.1 持续性静坐少动对健康效益的影响
持续性静坐少动时间越长,患代谢综合征、心血管疾病、癌症等疾病的风险越大。如Wijindaele[9]通过对13197 名45~79 岁成年人进行队列研究发现,当静坐时间>1 h/d,其全因死亡率和患心血管疾病的相关风险因素明显增加。随后在一系列研究中发现,当静坐少动时间≥2 h/d[10]、>3 h/d[11]、≥4 h/d[12]、≥5 h/d[13]、≥6 h/d[14]、≥10 h/d[15]时,均出现相关风险因素显著增加的现象。从上述研究中不难发现,静坐少动时间可能与健康效益之间存在着剂量-效应关系[16,17],只是关于二者之间的曲线模型以及“量阈值”等问题还未有系统的论述,但近年来越来越多的研究都在不断证明二者之间确实存在剂量-效应关系:其一,二者之间存在量效反应的规律特征。Dunstan 等[18]对8800 名25 岁以下成年人进行了6.6年的追踪调查研究后发现,屏幕时间为1 h/d 时,其心血管死亡风险达18%;屏幕时间≥4 h/d与<2 h/d比较时,其心血管疾病死亡风险增加80%,几乎是1 h/d 的4 倍。而且屏幕时间每增加1 h,其全因死亡率、心血管疾病以及代谢综合征相关风险分别增加11%、18%和26%(如图1)。该研究在一定程度上揭示了静坐时间与健康效益之间的变化规律,即随着剂量(静坐时间)的变化呈现出效应(相关风险)关系;其二,二者之间存在着“阈剂量”。目前大多数的研究认为4~6 h/d 是静坐少动行为对健康效益影响的“阈剂量”[19],超过4~6 h/d,其健康相关风险急剧增加[20]。Xu等[21]通过一项针对肥胖人群静坐时间和健康效益之间关系的研究表明,当静坐时间<2.5 h/d,患有超重/中心性肥胖的风险值要小得多;而静坐时间>4 h/d时,其风险显著增加。Matthews 等[22]对63308名40~79岁成年人进行6.4年的追踪调查研究,结果表明,与静坐时间<1 h/d 相比较,静坐时间≥5 h/d 时,其全因死亡率风险增加了70%。随后,Matthews[20]进一步对比了静坐时间为10 h/d和6 h/d两类人群,发现其患病风险仅增加了29%。也就是说,当静坐时间<2.5 h/d 时,其风险值的斜率变化不大,在2.5~4 h/d之间时,其斜率呈急剧上扬趋势,而在6 h/d以后,其斜率增长趋势逐渐变缓(如图2)。综上所述,本文作者认为,静坐时间与健康效益之间存在着剂量-效应关系。随着静坐时间的增加,其健康风险逐渐增加;但是,由于受到研究方法、样本量,研究对象性别、年龄等因素的影响,其“阈剂量”范围较大,一般认为4~6 h/d有可能是其剂量-效应曲线模型的“阈剂量”。

图1 屏幕时间与全因死亡率之间的线性关系图(引自Dunstan,2010)[18]
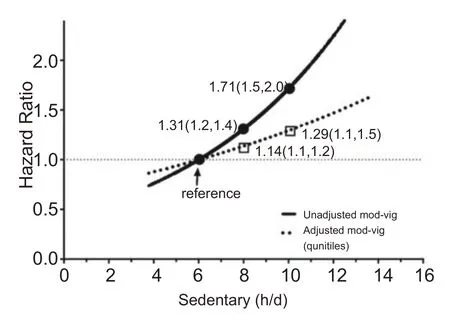
图2 静坐少动时间与死亡率的剂量-反应关系图(引自Matthews,2016)[20]
2.2 间断性静坐少动对健康效益的影响
早在20 世纪50年代,Morris 在研究双层巴士司机和售票员的身体活动时,就已经开始关注到静坐少动行为与健康效益之间的关系[23]。根据最新的ACSM 身体活动指南[5]规定,只有中等强度以上的体力活动才能有效改善心血管疾病的风险。对于售票员来讲,其体力活动还不足以达到中等强度。因此,这从另一个角度也提示,可能存在着其他导致售票员和司机这两类人群表现出不同的健康效益的影响因素。自2008年以来,针对中断持续性静坐或由间断性静坐替代持续性静坐的研究日益增多。众多研究表明,与持续性静坐相比,采用间断性静坐少动行为时,相关生理指标发生了较大改善,如血糖下降、胰岛素敏感性增加[8]等。Bailey等[24]将受试对象分为3组:(1)持续性静坐组;(2)间断性静坐组1:(静坐20 min+2 min站姿)×14次;(3)间断性静坐组2:[20 min 静坐+2 min 低强度步行(3.2 km/h)]×14 次,结果发现间断性静坐组餐后葡萄糖含量显著改善,但与持续性静坐组之间无显著性差异。Dunstan[25]将19名45~65岁超重/肥胖成年人随机分为3组:(1)持续静坐组;(2)20 min静坐+2 min低强度步行组;(3)20 min静坐+2 min中等强度步行组,结果也发现后两组受试者体内葡萄糖和胰岛素含量均下降,但与持续静坐组之间也无显著性差异。上述研究提示,不管是采用改变身体姿势(如站立、起身活动)还是一定强度的身体活动,只要从持续性静坐改为间断性静坐,就能获得更多的健康效益。也有学者[17]从不同角度进一步完善了该观点,认为间断性静坐少动行为所获得的健康效益与其间断时间及期间的运动方式、负荷强度有关。Pulsford 等[26]针对25 名40.2 ± 12.2 岁健康但体力活动不足的男性采取3种干预措施:(1)持续性静坐;(2)静坐20 min+2 min 站立休息;(3)静坐20 min+2 min走路(2 km/h)。结果发现,静坐+走路组与静坐+站立休息、持续性静坐组相比,葡萄糖的曲线下面积(area under the curve,AUC)降低9%,胰岛素的AUC 降低21%,提示静坐+走路所获得的健康效益更大。Dempsey[27]在间断静坐时间和运动方式上都进行了验证,将2型糖尿病患者随机分为3组:(1)持续性静坐组;(2)静坐30 min+3 min 低强度体力活动(3.2 km/h);(3)静坐30 min+3 min 力量训练(半蹲1 min,臀部训练1 min,高抬腿1 min),结果观察到采用力量训练比前两组能更明显改善葡萄糖、胰岛素、C肽蛋白和甘油三酯含量。
综上所述,针对间断性静坐少动行为的研究可以总结如下:(1)间断性静坐少动行为比持续性静坐少动行为更有利于降低与慢性疾病相关的风险因素;(2)间断性静坐时间一般在30 min 以内,每次间断时间为2~3 min,这样的间断性静坐少动行为可以改善健康效益;(3)间断静坐次数及期间体力活动方式、强度等因素是构成健康效益的独立因素还是综合因素,还有待于进一步研究。
3 静坐少动行为与体力活动交互效应对健康效益的影响
目前,大量流行病学调查和随机对照实验研究结果表明,减少静坐少动时间或增加体力活动都能促进健康效益,并且越来越多的研究表明[28-31],这两个因素都有可能与健康效益之间存在着剂量-效应关系。然而,随着相关研究的深入,一些学者对这二者与健康效益之间的交互效应提出了更深的思考。从统计学角度来讲,交互效应指的是两个因素在对方不同水平上呈现出的效应存在着差异。也就是说,假设自变量A(体力活动)和自变量B(静坐少动)对因变量Y(健康效益)产生影响时,单独用因素A 和因素B 作用于Y,可以得出因素A和因素B对Y产生的独立影响;但将因素A和因素B 同时作用于Y 时,由于A 和B 之间会产生叠加/抵消效应,就会导致其结果大于或小于单独作用时的影响结果。与此同时,假设因素A 和B 又各自存在着不同水平的因素,如果因素A对因变量的效应在因素B的不同水平上有差异(或者反过来),那么可以认为A和B 之间存在着交互作用。在过去的研究中,我们大多数关注增加体力活动或减少静坐少动时间单独因素对健康效益的影响,而忽视了二者共同存在下对健康效益的影响。所以,从这个层面上来讲,研究体力活动和静坐少动行为的交互效应不仅可以揭示体力活动和静坐少动行为与健康效益之间是否存在着剂量-效应关系,更能为研究二者与健康效益之间的剂量-效应曲线模型提供思路和数据支持。
3.1 静坐少动行为和体力活动在交互作用下对健康效益的影响
近些年来关于静坐少动、体力活动二者与健康效益关系的研究日益增多。在当前的流行病学调查中,一般将体力活动和静坐少动行为各自分为不同水平因素,如体力活动(因素A)可以分为A1(中高强度体力活动,高PA)和A2(低强度体力活动,低PA)两个水平因素;静坐少动行为(因素B)可以分为B1(高静坐时间,高SB)和B2(低静坐时间,低SB)。Patel 等[14]对11307名成年人14年的追踪调查发现,静坐时间越短,体力活动水平越高,其全因死亡风险率越低;在同一体力活动水平下,静坐时间越长,健康风险越大。Matthews[22]将体力活动和静坐时间各分为两个水平因素:即高PA和低PA,高SB 和低SB,结果表明,在低静坐时间(<6.5 h/d)和高强度体力活动(≥26.4 METs-h/week)情况下,全因死亡率风险最低;但在高静坐时间(≥10.5 h/d)和低强度体力活动(<12.6 METs-h/week)情况下,风险高达47%。从上述的研究中不难发现,体力活动和静坐时间对健康效益的影响确实存在着交互效应,但是该研究仅仅对高PA低SB、低PA高SB两种极端行为下的健康效益做了分析,属于正向叠加效应,并未对高PA高SB、低PA低SB这两种互相抵消情况下的健康效益进行分析。Ekelund 等[13]通过Meta 分析在Lancet 杂志上发表了体力活动和静坐时间二者对死亡率影响的论文。该研究将体力活动进行了4分位(<2.5、16、30、>35.5 METs-h/week)(如图3),并且将静坐时间按照持续静坐时间(<4、4~6、6~8、>8 h/day)(图3A)和屏幕时间(<1、1~2、3~4、>5 h/day)(图3B)进行分层。研究结果表明,随着体力活动水平的降低,其死亡风险逐渐增加;在同一静坐时间下,体力活动水平越低,其死亡风险比值越高;如体力活动水平<2.5 METs-h/week时,尽管屏幕时间<1 h/day 或静坐时间<4 h/day,其死亡风险也比其他体力活动水平同等静坐时间来得高;当体力活动水平>35.5 METs-h/week时,不论静坐时间长短,其死亡风险比值几乎可降至最低。该研究提示在高强度体力活动下,即使静坐时间较长,其死亡风险比值也不会显著增加,甚至远比中低强度体力活动要低得多;而在低强度体力活动下,即使静坐时间较短,其死亡风险比值也较大。该研究不仅进一步完善了Matthews的研究,验证了在高PA低SB和低PA高SB情况下二者对健康效益的叠加作用,而且还阐释了在高PA高SB、低PA低SB两种情况下体力活动和静坐行为对健康效益的抵消作用,表明体力活动增加和静坐时间减少二者共同交互作用远大于二者单独对健康效益的影响。同时,该研究也表明体力活动和静坐时间与健康效益之间存在着剂量-效应关系。

图3 静坐时间、体力活动与全因死亡率(A)以及屏幕时间、体力活动与全因死亡率(B)之间关联的荟萃分析(引自Ekelund,2016)[13]
3.2 静坐少动和体力活动与健康效益之间的剂量-效应特征
研究静坐少动和体力活动与健康效益的剂量-效应关系,意味着二者在行为方式上是同时存在的,即增加体力活动水平的同时,间接地减少了静坐时间。近些年来,一些学者试图揭示二者与健康效益之间的剂量-效应关系。如Chastin[32]将体力活动和静坐少动进行了置换后发现,用10 min 中高强度体力活动等时替代静坐时间,腰围降低0.001%;但用10 min 静坐时间等时替代中高强度体力活动,腰围增加了0.84%。Lee等[33]通过大样本研究发现,当静坐时间超过10.9 h/d后,每增加1 h,死亡风险增加1.15;而中等强度体力活动超过14.1 min/d 后,每增加1 min,死亡风险仅下降0.94。同时,经过进一步分析发现,随着中等强度体力活动时间的增加,死亡率风险呈逐渐下降趋势,转折点是15 min;而日常静坐时间超过9 h及其以上时,其死亡风险急剧上升。这提示15 min 的中等体力活动或9 h 的静坐时间为其“阈剂量”。上述研究尽管在一定程度上表明了体力活动和静坐时间对健康效益的影响,但都仅从各自单因素的角度进行论证,忽视了二者叠加/抵消效应。
为了更准确地研究“量效”特征,一些学者采用等时替代的研究方法,即将体力活动和静坐行为进行等时替代,并且从各因素的不同水平观察健康效益的改善情况。有学者认为在二者等时替代中,采用中高强度体力活动比低强度体力活动更能改善健康效益。Matthews[20]通过追踪调查后发现,用中高强度和低强度体力活动分别替代1 小时的静坐时间,其死亡风险分别下降42%和18%。Fishman[34]和Schmid[35]分别用中高强度和低强度体力活动置换30 min 的静坐时间后发现,死亡风险分别下降50%和14%~20%,胰岛素敏感性分别增加18%和5%[36]。Buman[37]分别用中高强度和低强度体力活动替代30 min 静坐时间后发现,高强度体力活动相关指标的改善程度显著高于低强度体力活动(甘油三酯降低8.5% vs 1.9%,胰岛素降低10.7%vs 2.4%)。Lee[33]分别用中等强度体力活动(图4A)和大强度体力活动(图4B)等时替代静坐时间,发现随着大强度体力活动时间替代静坐时间的增加,死亡风险急剧下降,提示大强度体力活动比中等强度体力活动获得的健康效益更显著。然而,也有学者认为对于某些特定人群如老年人或肥胖、慢性疾病患者而言[38],低强度体力活动所获得的健康效益可能比中高强度体力活动所获得的健康效益更大。Hu 等[39]通过对396900名体力活动不足成年人进行为期6年的跟踪调查后发现,屏幕时间每增加2小时,糖尿病风险增加14%,而在家中站立或行走,糖尿病减少34%。这提示对于体力活动不足人群而言,只要稍微进行低强度体力活动就可以获得更多的健康效益;Stamatakies[40]分别用走路和中高强度体力活动替代静坐时间后发现,死亡风险分别减少14%和12%,提示采用走路这样的低强度体力活动更有利于改善健康效益。尽管上述研究结果不太一致,但是采用不同强度体力活动替代静坐时间均可以提高健康效益是可以达成共识的。本文作者认为,造成以上研究结果的差异主要有两个原因:其一,受试对象的不同、体力活动和静坐时间数据采集的标准差异导致了在不同水平因素下比较健康效益时出现不同的结果。如Lee[33]的研究结果所示(图3),大强度体力活动(30 METs-h/week)所产生的风险不一定低于中等强度体力活动(16 METs-h/week)所产生的风险,大强度体力活动中屏幕时间>5 h/day 时,其健康风险显著大于中等强度体力活动中屏幕时间<4 h/day;其二,体力活动与健康效益之间的非线性特征导致了二者在叠加时产生健康效益的斜率有所不同,这恰恰也证明了二者与健康效益之间的剂量-效应关系为非线性模型特征。

图4 (A)中等强度体力活动与静坐少动进行1min等时替代后与全因死亡率之间的剂量-反应关系;(B)大强度体力活动与静坐少动进行1min等时替代后与全因死亡率之间的剂量-反应关系(引自Lee,2016)[33]
综上所述,本文作者认为,增加体力活动和减少静坐时间均可促进健康效益,体力活动和静坐少动行为二者与健康效益之间存在着叠加/抵消的交互作用。体力活动水平越高,对健康效益的改善作用越显著;而低强度体力活动对特定人群也有显著促进作用,二者与健康效益之间存在着剂量-效应关系。但由于受到受试对象和数据采集标准差异的影响,其剂量-效应曲线模型特征的“量效”和“阈剂量”还未形成统一论断,还有待于进一步研究。
4 小结与展望
4.1 静坐少动时间与健康效益之间存在着剂量-效应关系。随着静坐少动时间的增加,慢性疾病相关风险因素逐渐增加,当静坐时间超过“阈剂量”时,风险因素呈急剧增加;但由于受到研究方法、样本量、研究对象的性别、年龄等因素的影响,其“阈剂量”范围较大,一般认为4~6 h/d是其剂量-效应曲线模型的“阈剂量”。
4.2 间断性静坐少动行为比持续性静坐少动行为更有利于降低与慢性疾病相关的风险因素;采取站立、走路、不同水平体力活动或抗阻力运动等方式中断持续性静坐时间,有利于降低相关风险因素。
4.3 增加体力活动和减少静坐时间均可促进健康效益,体力活动和静坐少动行为二者与健康效益之间存在着叠加/抵消的交互作用,二者与健康效益之间存在着剂量-效应关系。但由于受到受试对象和数据采集标准差异的影响,其剂量-效应曲线模型特征的“量效”和“阈剂量”还未形成统一论断,还有待于进一步研究。
4.4 体力活动水平越高,对健康效益的改善作用越显著,即使静坐时间较长,其慢病相关风险也不会显著增加;而经常静坐少动、体力活动不足的人群,其相关风险显著增加。低强度体力活动对特定人群也有显著的促进作用,因此,对于平时经常静坐少动人群,不仅要减少静坐时间,更需要进行不同水平的体力活动来降低相关风险;对于体力活动水平较高人群,可通过减少静坐时间来获得更多健康效益。
