剖宫产后再次妊娠间隔时间在子宫疤痕妊娠诊断中的价值
2019-06-01巫旭珍
巫旭珍,陈 琛,彭 艳
南方医科大学附属深圳妇幼保健院妇科,广东 深圳 518000
剖腹产后子宫疤痕妊娠(CSP)是剖宫产后常见疾病[1],不及时治疗在孕中期孕妇可因子宫自发性破裂而出现失血性休克,甚至危及生命[2-3]。子宫疤痕妊娠的最基本诊断手段是阴道超声、血β-HCG、宫腔镜,必要时可联合MRI检查以帮助明确诊断[4]。对存在子宫疤痕妊娠高危因素的孕妇,如多次剖宫产、刮诊史、宫腔镜手术等,及时在孕早期采取各种诊断手段明确诊断并进行相应治疗是有效提高子宫瘢痕妊娠患者临床治疗疗效的重要策略[5-7]。目前,关于剖宫产术后离患者下次妊娠间隔时间对子宫疤痕妊娠的诊断及鉴别的参考价值国内外鲜有研究。基于此,本研究开展了相关工作,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取我院2016年6月1日~2018年6月1日收治取剖宫产术后再次妊娠妇女作为研究对象。其中,确诊为子宫疤痕妊娠的84例作为实验组;随机选择100例正常宫内妊娠孕妇作为对照组A,并纳入子宫疤痕妊娠需鉴别诊断病例:36例宫颈妊娠孕妇作为对照组B,29例不全流产患者作为对照组C,23例妊娠性滋养层细胞疾病(GTD)患者作为对照组D。
纳入标准:自愿纳入本项目研究的剖宫产术后再次妊娠孕妇。排除标准:已经有2次及以上剖宫产术的;曾接受过子宫疾病相关手术的;两次妊娠间期内有堕胎的;研究期间出现自动退出本项目研究的。本研究的论证和开展得到了相关医学伦理委员会的审批并允许开展。
1.2 研究方法及观察指标
1.2.1 诊断和鉴别诊断的标准 本研究中所涉及的子宫瘢痕妊娠、正常妊娠、宫颈妊娠、不全流产、滋养层细胞性疾病的诊断原则依据人民卫生出版社第八版《妇产科学》中所列举的原则为准。
1.2.2 剖宫产术后再次妊娠间隔时间 以周为单位,记录剖宫产术后再次妊娠为子宫疤痕妊娠患者与对照组A及对照组B、C、D的时间。起始时间为上一次剖宫产手术时间,结束时间为末次月经停经时间。对整周数后时间3 d以内的以整周数计算,超过3 d的则在整周数基础上加1 d。分析各组间隔时间的差异。
1.2.3 间隔时间结合阴道超声检查的诊断效率 根据实验组和对照组剖宫产术后再次妊娠间隔时间的差异设定实验组间隔周数的P75值作为分割阈值(由SPSS20.0软件计算得出),通过P75值结合经阴道超声检查的对子宫瘢痕妊娠的诊断效率与单独经阴道超声检查的诊断效率比较以评价分析间隔时间对子宫瘢痕妊娠诊断的临床价值。具体操作:对确诊为子宫瘢痕妊娠的患者,若最初阴道超声检查结果为可疑,单独进行诊断时判定为非疤痕妊娠;若同时满足患者间隔时间低于P75,则联合诊断判定为疤痕妊娠。
1.3 统计学方法
使用SPSS20.0软件处理分析数据,计数资料以率的形式表示,选择卡方检验进行疗效比较,计量资料用均数±标准差表示,两组间比较用两独立样本的t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 各组剖宫产术后再次妊娠间隔时间比较
为比较子宫疤痕妊娠两次妊娠间隔时间是否有特殊性,本研究对比了剖宫产术后再次妊娠为子宫瘢痕妊娠患者间隔时间与正常宫内妊娠孕妇(对照组A)、宫颈妊娠孕妇(对照组B)、不全流产患者(对照组C),以及妊娠性滋养层细胞疾病患者(对照组D)之间的差异。结果显示,子宫瘢痕妊娠患者两次妊娠间隔时间比4组对照组更短,差异有统计学意义(P<0.05,表1)。

表1 各组患者剖宫产术后再次妊娠间隔时间比较(Mean±SD)
2.2 子宫疤痕妊娠的超声结果
超声诊断子宫疤痕妊娠的示意图显示(图1),子宫前位,形态正常,轮廓清楚,子宫壁回声均匀,未见明显包块,子宫内可见1个妊娠囊,形态规则,囊壁厚,回声强,呈双环证。妊娠囊着床于子宫后壁,未来胎盘附着于子宫后壁越过宫颈内口达子宫前壁并覆盖子宫前壁剖宫产术后瘢痕处,子宫前壁下段剖宫产术后瘢痕显示不清。
2.3 间隔时间联合阴道超声检查的诊断效率
实验组患者的间隔时间P75值为100,以间期100周作为切割阈值进行后续比较。在本研究84例子宫疤痕妊娠患者中,阴道超声检查诊断为子宫疤痕妊娠与最终确诊结果一致的有58例,疑似诊断的19例,未做出上述诊断的7例。疑似诊断病例中,有13例患者间隔时间小于100周,即间隔时间联合阴道超声检查可做出正确诊断的为71例,错误诊断的13例。两种诊断方式的有效率差异具有统计学意义(P<0.05,表2),其中,间隔时间联合阴道超声诊断有效率为84.52%,高于单独阴道超声检查69.05%的有效率。
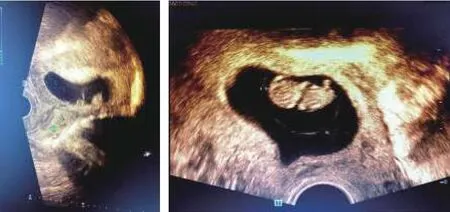
图1 超声诊断提示子宫疤痕妊娠
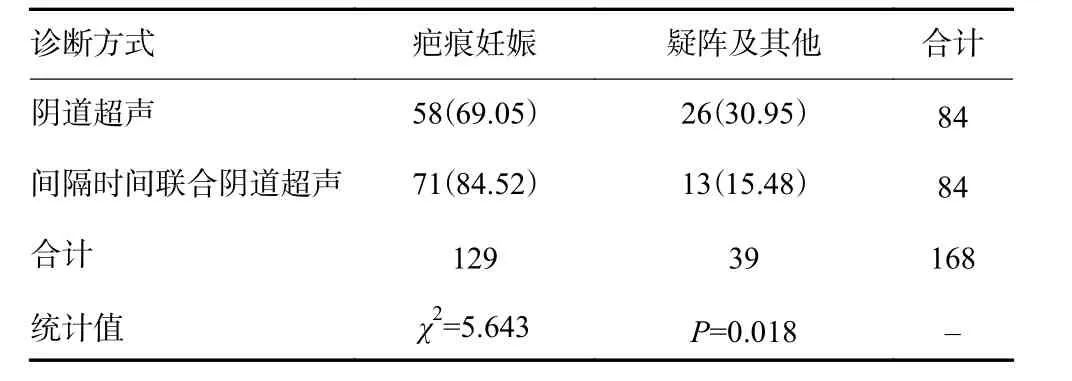
表2 两种诊断方式的有效率比较[n(%)]
3 讨论
我国剖宫产的数量位居世界首位,有研究报道目前子宫疤痕妊娠的发病率达到1:2500~1:8000[8-9]。这类患者治疗的不及时或者不恰当,易出现子宫破裂、子宫大出血[10],以至于被迫切除子宫,对患者的身心健康带来巨大的打击。目前,关于剖宫产后疤痕妊娠的发病机制尚无确切定论[11],暂无有效的降低剖宫产后子宫疤痕妊娠的策略。剖宫产术后半年至1年,切口处仍为肉芽组织和普遍增长的纤维组织,以及平滑肌细胞间有广泛的结缔组织,同时在这些组织中有较多的纤维母细胞、淋巴细胞,一般要在术后2~3年子宫疤痕肌肉化程度才能达到最佳[12-13]。剖宫产后的术后瘢痕较正常子宫肌肉血管增生明显,血流丰富,在此期间再次妊娠后,疤痕妊娠的危险性明显增加[14]。有研究对妊娠5~10周的患者根据妊娠囊中心的位置来区分疤痕妊娠和宫内妊娠,敏感性和特异性分别为93%和98.9%[15]。其他检查手段如血β-HCG测定不具有特异性[16];核磁共振成像检查可作为超声检查的补充,但是较为耗时、费用高,优点在于能够更好的评估孕囊的位置、大小以及子宫肌层的浸润程度和周边器官的受累情况[17];宫腔镜检查既可作为诊断手段,也可作为治疗方法,但是宫腔镜检查费用高,且有创,较为少用[18]。
目前临床上常用的检查方法仍无满意的诊断和鉴别诊断效率。剖宫产术后距离患者下次妊娠间隔时间越短,因子宫切口瘢痕修复不完全性等因素,患者出现子宫瘢痕妊娠的危险性越高。国内外尚未有相关研究指出1个较为安全的间隔数值可供参考。本研究分析剖宫产术后再次妊娠为子宫瘢痕妊娠患者间隔时间与正常宫内妊娠孕妇、宫颈妊娠孕妇、不全流产患者,以及妊娠性滋养层细胞疾病患者之间的差异,结果显示,子宫瘢痕妊娠患者两次妊娠间隔时间较4组对照组显著更短,提示剖宫产后距离再次妊娠的间隔时间短,很可能是子宫瘢痕妊娠的危险因素。为进一步分析间隔时间是否能够协助阴道超声检查以提高子宫瘢痕妊娠的诊断效率,本研究以实验组患者的间期周数P75值作为切割阈值,以阴道超声检查疑诊为子宫瘢痕妊娠的,若间隔周期<P75,则诊断为子宫瘢痕妊娠,结果发现,间隔时间联合阴道超声检查与单独阴道超声检查这两种诊断方式的有效率有显著差别,其中,间隔时间联合阴道超声诊断有效率为84.52%,高于单独阴道超声检查69.05%的有效率。结果提示间隔时间联合阴道超声能够显著提供诊断的有效率。
综上所述,剖宫产后距离再次妊娠的时间与子宫疤痕妊娠的发病有一定的关系,间隔时间可以作为协助诊断指标辅助子宫瘢痕妊娠的诊断和鉴别诊断。本研究为给剖宫产术后考虑再次妊娠的育龄期妇女提供一个可能的安全间隔期,以降低子宫瘢痕妊娠的发病率。本研究的不足之处在于,目前纳入的病例数不多,尚不能将其作为一个诊断指标使用,未来工作中需纳入多单位合作,以进一步提高研究结果的科学性。
