肝脾血管淋巴管瘤磁共振成像的影像学表现
2019-05-28任洪伟朱震宇董景辉李云芳
任洪伟 朱震宇 刘 渊 董景辉* 李云芳
血管淋巴管瘤又称脉管瘤,是一种起源于间胚叶组织的良性肿瘤[1-2]。血管淋巴管瘤由扩张淋巴管和畸形血管共同构成,多见于儿童和青少年,可发生于全身任何部位[3-5]。但主要发生于疏松结缔组织,以头颈、躯干、四肢及腋窝等组织器官间隙多发,呈浸润性生长,亦可发于肝脏、胰腺、脾脏等实质器官内[6-7]。发生于肝脏及脾脏实质脏器的血管淋巴管瘤在临床上极为罕见,国内外有关该病的文献报道较少,多为个案报道。本研究就2例经手术切除病理证实的肝、脾多发性血管淋巴管瘤,回顾分析其磁共振成像(magnetic resonance imaging,MRI)影像表现,并与临床和病理学资料对照,同时结合文献复习,提高对该病的认识。
1 资料与方法
1.1 一般资料
选取解放军总医院第五医学中心近期收治的2例经手术切除病理证实的肝、脾多发性血管淋巴管瘤患者。
(1)病例1。患者女性,45岁,无明显诱因,自觉右侧季肋区疼痛不适,自触及质韧肿物,有触痛,伴发热、恶心及全身不适,体温最高达38.6 ℃,在当地医院给予抗生素治疗3 d,自觉症状缓解;腹部超声示:肝巨大囊肿(其一囊腔内囊混浊),肝右叶多发结节(血管瘤可能),脾区实性占位;化验血常规、肝功能及肿瘤标志物等均无明显异常。
(2)病例2。患者女性,57岁,体检发现脾脏占位,腹部CT示肝囊肿、胆囊结石及脾脏占位性病变。无腹痛腹胀,大小便正常,未诉明显不适。化验血常规、肝肾功能及肿瘤标志物正常。
1.2 仪器设备
采用HD 3.0T型MRI扫描仪(美国GE公司)。
1.3 检测方法
(1)采用HD 3.0T型MRI扫描仪,通过8通道相控阵体部表面线圈,行肝脏MR平扫及动态增强扫描,扫描范围从膈顶至肝脏下缘。
(2)扫描序列:①轴位T1WI平扫,BH Ax L-Flex Mask(屏气横轴位快速容积采集预扫描),T2WI扫描RTr Ax fs T2(呼吸触发横轴位压脂扫描),弥散加权成像(diffusion weighted imaging,DWI),弥散敏感因子b值=800 s/mm2,同和(或)反相位,屏气横轴位快速容积采集预扫描(in phase/out phase: BH L-Flex Mask);②三维动态增强扫描,MRI快速容积采集增强扫描(liver acquisition volume acceleration,LAVA)-Flex+C,用高压注射器按0.1 mmol/kg经肘静脉注射Gd-DTPA,注射流速1.5~2.0 ml/s,扫描时间,动脉期为注射对比剂后20 s,门静脉期50 s,平衡期90 s,延迟期300 s。
2 结果
2.1 MRI影像表现
(1)病例1患者MRI表现为:肝脏内多发类圆形长T1长T2信号,最大者位于肝左右叶交界处,病灶向肝外生长凸向腹腔内,其内信号不均匀,呈大小不一、多房样改变,并见分隔,增强扫描动脉期较大囊性病灶周边及囊内分隔轻度强化,门脉期及延迟期强化程度更明显,肝内多发小病灶动脉期周边呈环形及小结节状强化,门脉期及延迟期病灶内强化范围增大;脾脏明显增大,其内见巨大囊性混杂长T1长T2信号影,增强扫描动脉期病灶周边及囊内见多发分隔强化,门脉期及延迟期病灶内强化范围增大,呈持续强化(如图1所示)。
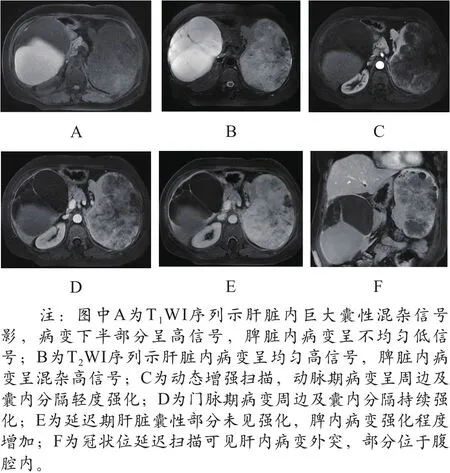
图1 病例1患者肝脏及脾脏血管淋巴管瘤MRI影像图
(2)病例2患者MRI表现为:脾脏前下部类圆形稍长T1混杂长T2信号影,浅分叶,边界清楚,大小约2.7 cm×2.5 cm,增强扫描动脉期病灶周边呈轻度环形强化,门脉期及延迟期肿块呈边缘性及网格状轻度强化(如图2所示)。
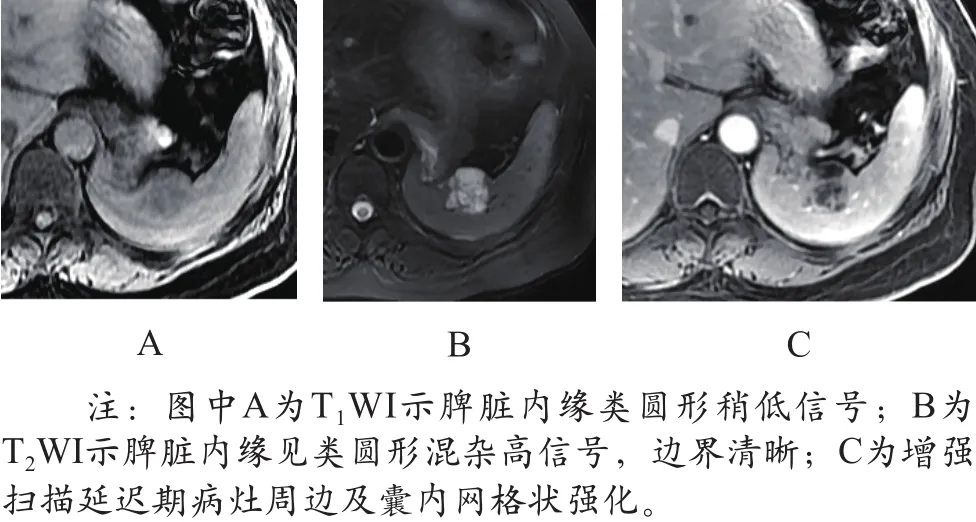
图2 病例2患者脾血管淋巴管瘤MRI影像图
2.2 手术及病理结果
(1)病例1。患者行剖腹探查术、脾脏切除术、肝病损切除术以及胆囊切除术。肝右前叶见巨大占位,邻近胆囊底部,伸至盆腔,大小约17 cm~19 cm,形态不规则,与周围组织界限尚可。脾脏大小约17 cm×9 cm,质地硬,表面光滑,剖开脾脏,脾实质呈固缩性改变;肝脏肿瘤呈囊实性,囊液呈咖啡色。病理结果显示:(肝组织)肝脏淋巴管血管瘤,伴囊肿形成;背景肝组织慢性炎症反应。(脾脏)脾淋巴管血管瘤,免疫组织化学病理诊断CD34(+),CD31(+),CK19(-),CK7(-),HBcAg(-),HBsAg(-),LCA(+)(如图3所示)。
(2)病例2。患者行机器人辅助脾脏切除术。剖开脾脏,可见脾脏肿瘤含多发管道,部分实质呈黄色,质稍硬。病理结果显示:(脾)脾脏血管淋巴管瘤,大小为 2.5 cm×2.5 cm×2 cm。
3 讨论
3.1 发病机制及临床特点
血管淋巴管瘤是起源于间胚叶组织的良性肿瘤,病因上分为原发性及继发性血管淋巴管瘤。原发性血管淋巴管瘤是脉管系统先天发育异常,胚胎塑形不良的血管组织与大循环之间的静脉淋巴管通路闭塞导致肿瘤形成[8]。继发性血管淋巴管瘤可由外伤或手术引起淋巴管损伤,导致淋巴液引流不畅发展而成[9]。病理学上血管淋巴管瘤内既含有静脉,又含有淋巴管。光镜下,肿瘤由异常多囊样的淋巴管及血管组成,囊腔部分相通,被覆内皮[6]。本研究的2例患者一例肝脏肿瘤呈囊实性,囊液呈咖啡色,有淋巴及血液组成。免疫组化:CD34(+),CD31(+),LCA(+);另一例可见脾脏肿瘤含多发管道,部分实质呈黄色,质稍硬。肿瘤早期一般无明显临床症状,多为体检偶然发现,当肿瘤体积较大时表现为受累部位出现相应症状,绝大多数病例的实验室检查结果在正常范围内。2例患者临床表现及实验室检查结果都不具有特征性,难以提供有价值的直接诊断依据。术前确诊困难,需借助影像学检查综合判断,确诊需要病理检查。
3.2 MRI诊断及鉴别诊断
(1)MRI诊断:MRI是一种无创伤性多方位成像,软组织分辨率高,特别是对囊性病变内成分辨别有帮助,如囊内是否合并出血等容易鉴别,并可以显示病变内的血管成分,为该病的术前诊断和制定适当的外科手术方式提供帮助[10]。
血管淋巴管瘤的MRI表现与瘤内的血管成分所占比例密切相关,血管成分较少者,表现类似于淋巴管瘤,呈边界清晰长T1长T2信号影,当囊内合并出血、蛋白含量较高或合并感染时信号可不均匀,增强扫描强化不明显;富含血管成分者,囊内可见细线样或分隔样等T1稍短T2信号影,增强扫描时血管成分强化明显,呈细线状、分隔状或网格样,尤以门脉期、延迟期明显[11]。部分病灶强化方式类似海绵状血管瘤,动脉期病灶周边见结节状强化,门脉期及延迟期病灶内强化范围逐渐增大。本研究中的2例患者MRI表现显示,肝脏及脾脏内多发囊性长T1混杂长T2信号影,增强扫描见肿块周边强化,以门脉期及延迟期明显,囊内可见分隔状及条索状强化,与文献报道一致,可作为血管淋巴管瘤术前诊断要点[12]。
(2)鉴别诊断:①单纯淋巴管瘤。淋巴管瘤呈边界清晰的囊性病灶,MRI平扫时囊内信号常不均匀,因缺乏血管成分,增强扫描表现为仅囊壁及囊内分隔轻度强化,门脉期及延迟期病灶主体仍未见明确强化;②单纯血管瘤。MRI典型表现为平扫呈边界清晰长T1长T2信号,T2WI信号较高呈“灯泡征”改变,动态增强扫描动脉期病灶周边见斑片状及结节状强化,随时间延长病灶内强化范围增加,呈部分或完全填充;③肝脓肿。MRI平扫脓腔呈长T1长T2信号改变,脓肿壁信号稍高于脓腔但低于正常肝组织,动脉期扫描则表现为病灶周围肝实质明显强化、规则或不规则围绕或毗邻于病灶,脓肿后期脓肿壁厚、环形强化,有房性分隔呈蜂窝状、网格状或花瓣样强化,内见气体及气液平面为特征征象;④肝转移瘤。常伴有原发肿瘤病史,病灶为多发,大小不一,分布散在,边缘模糊,可见“牛眼征”或“靶征”,增强扫描环形强化;⑤胆管细胞癌。MRI表现为边界不清的肿块,呈浸润性生长,DWI呈晕环结节状高信号,增强扫描动脉期病灶周边呈花环状强化,延迟期强化范围增大,合并胆道梗阻等临床症状。
影像学检查可为术前诊断提供一定帮助,若要明确诊断,病理组织学是确诊金标准,必要时可配合免疫组织化学染色,其中CD34、D2-40及CD31是血管淋巴管瘤诊断和鉴别诊断中较有价值的细胞标志物[13-14]。
3.3 治疗及预后
血管淋巴管瘤虽然是一种良性肿瘤,但其生长具有侵袭性,有学者报道其具有复发和侵袭周围脏器的潜能[15-16]。由于肿瘤本身也会出现感染、出血或破裂可能,因此一旦发现需及时治疗。然而,穿刺抽吸、注射硬化剂等保守治疗效果欠佳,复发率较高,完整手术切除是首选的治疗方法。本研究中2例肝脏及脾脏血管淋巴管瘤,完整切除后恢复良好。
4 结语
肝脏、脾脏血管淋巴管瘤极其罕见,其临床表现缺乏特异性,MRI影像表现有一定特点,其表现与血管瘤和淋巴管瘤有部分重叠,又有其特征性,增强扫描病变实性部分呈渐进性强化、合并不规则无强化的低密度囊腔以及线样或网格样强化的分隔,应当首先考虑血管淋巴管瘤,但确诊仍需结合病理检查。
