常规器械单孔腹腔镜技术在脑室腹腔分流术中的应用效果
2019-05-08邹海波费帆罗兰云
邹海波 费帆 罗兰云
[摘要]目的 探讨常规器械单孔腹腔镜技术在脑室腹腔分流术中的临床疗效和应用价值。方法 选取2013年7月~2016年11月我院收治的138例行脑室腹腔分流术患者作为研究对象,按照手术方式的不同分为单孔腹腔镜组(66例)与传统开腹组(72例),单孔腹腔镜组采用常规器械单孔腹腔镜辅助方法,传统开腹组采用传统开腹方法。比较两组的手术时间、出血量、术后胃肠功能恢复时间、住院时间、疼痛程度、堵管率、切口长度及并发症发生率等指标。结果 两组患者均成功完成手术。单孔腹腔镜组的手术时间显著短于传统开腹组,术中出血量少于传统开腹组,切口长度显著短于传统开腹组,差异均有统计学意义(P<0.05)。单孔腹腔镜组患者的术后肛门排气时间显著短于传统开腹组,术后分流管堵塞率低于传统开腹组,差异均有统计学意义(P<0.05)。两组患者术后6 h及24 h的疼痛评分、止痛药物使用率、切口并发症发生率、住院时间等方面比较,差异无统计学意义(P>0.05)。结论 在严格把握适应症的情况下,常规器械单孔腹腔镜技术辅助脑室腹腔分流术是安全、有效、易行的,有推广价值。
[关键词]单孔腹腔镜;传统器械;脑室腹腔分流
[中图分类号] R735.2 [文獻标识码] A [文章编号] 1674-4721(2019)3(c)-0013-05
[Abstract] Objective To investigate the curative effects and applications of single port laparoscopic ventriculoperitoneal shunt with conventional instruments. Methods From July 2013 to November 2016, 138 patients of ventriculoperitoneal shunt operation in our hospital were selected as the subjects, and divided into single portlaparoscopic surgery group (66 cases) and traditional open surgery group (72 cases) according to the different types of surgery. The single port laparoscopic surgery group was assisted by conventional single port laparoscopy, while the traditional open surgery group was assisted by traditional laparotomy. The abdominal operation time, intraoperative blood loss, postoperative hospital stay, postoperative pain score, tube blockage rate, incision length and postoperative complications rate were compared. Results All the operations were successfully completed in two groups. The operative time of the single port laparoscopic group was significantly shorter than that of the traditional open surgery group, the intraoperative blood loss of the single port laparoscopic group was less than that of the traditional open surgery group, and the incision length of the single port laparoscopic group was significantly shorter than that of the traditional open surgery group, the differences were statistically significant (P<0.05). The postoperative anal exhaust time of patients in the single port laparoscopic group was significantly shorter than that in the traditional open surgery group, and the postoperative shunt blockage rate of the single port laparoscopic group was lower than that in the traditional open surgery group, and the differences were statistically significant (P<0.05). There was no significant difference between the two groups in terms of pain score at 6 h and 24 h after surgery, rate of use of painkillers, incision complications and hospitalization (P>0.05). Conclusion Single port laparoscopic ventriculoperitoneal shunt with conventional instruments is safe, effective, feasible, better cosmetic, and should be promoted.
[Key words] Single port laparoscopy; Traditional instruments; Ventriculoperitoneal shunt
脑室腹腔分流术(VP分流术)是神经外科常见手术。主要针对脑积水导致颅内高压的患者,留置分流管连接颅内及腹腔,将过多的脑脊液引入腹膜腔,从而缓解颅内高压症状[1]。传统的手术方式是通过腹部切口将分流管植入腹腔。存在分流管腹腔端放置部位不确切、无法观察腹腔内分流管通畅情况、切口相对较大、关腹缝合困难耗时等不足[2]。我院肝胆外科与神经外科协作,应用腹腔镜放置VP分流管腹侧端,从初始的腹部3孔法经改进方法和流程,在使用常规腹腔镜器械条件下,将单孔腹腔镜技术应用于VP分流术,最终定型为腹部单孔法完成手术。本研究回顾分析我院VP分流手术治疗患者的临床资料,将其分为传统开腹VP分流手术组和常规器械单孔腹腔镜VP分流组,比较分析两组的临床效果,现报道如下。
1资料与方法
1.1一般资料
选取2013年7月~2016年11月我院收治的138例行VP分流术患者作为研究对象,按照腹侧端手术方式的不同分为传统开腹VP分流组(以下简称传统开腹组)和常规器械单孔腹腔镜VP分流组(以下简称单孔腹腔镜组)。传统开腹组72例患者中,男32例,女40例;年龄11~68岁,平均(34.53±6.59)岁。单孔腹腔镜组66例患者中,男30例,女36例;年龄15~70岁,平均(32.78±7.45)岁。两组患者的年龄、性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会审核及同意,患者及家属术前均知晓本研究情况并签署知情同意书。所有病例术前常规行头颅CT检查,及血液生化、凝血功能、输血全套、心电图、X光胸片、腹部彩超等术前检查。单孔腹腔镜组病例的纳入标准:有VP分流术指征,能够耐受腹腔镜手术者。排除标准:①既往有上腹部手术史者;②有结核性腹膜炎病史者;③心肺功能不全者;④有腹腔感染者。
1.2手术方法
所有患者均选择气管插管全身麻醉,仰卧位。头颅侧手术均由神经外科医生完成,待头颅侧穿刺成功并颈——胸——上腹皮下隧道建立置管后,肝胆外科医生上台完成腹侧置管手术。以下介绍腹侧手术方法。
1.2.1传统开腹组 自皮下隧道腹侧端出口处切开皮肤,长度据患者体型及腹部组织厚度决定,在2~5 cm不等。分别切开皮下脂肪、腹外斜肌、腹横肌、腹内斜肌、腹膜,进入腹腔。甲状腺拉钩拉开切口,用海绵钳将大网膜向上腹部推送。腹外确定分流管末端脑脊液分流通畅,然后夹住分流管末端,将其置入右侧髂窝及盆腔,并调整分流管长度,防止分流管过多蜷曲及打结,逐层缝合腹膜、肌层、浅筋膜及皮肤。
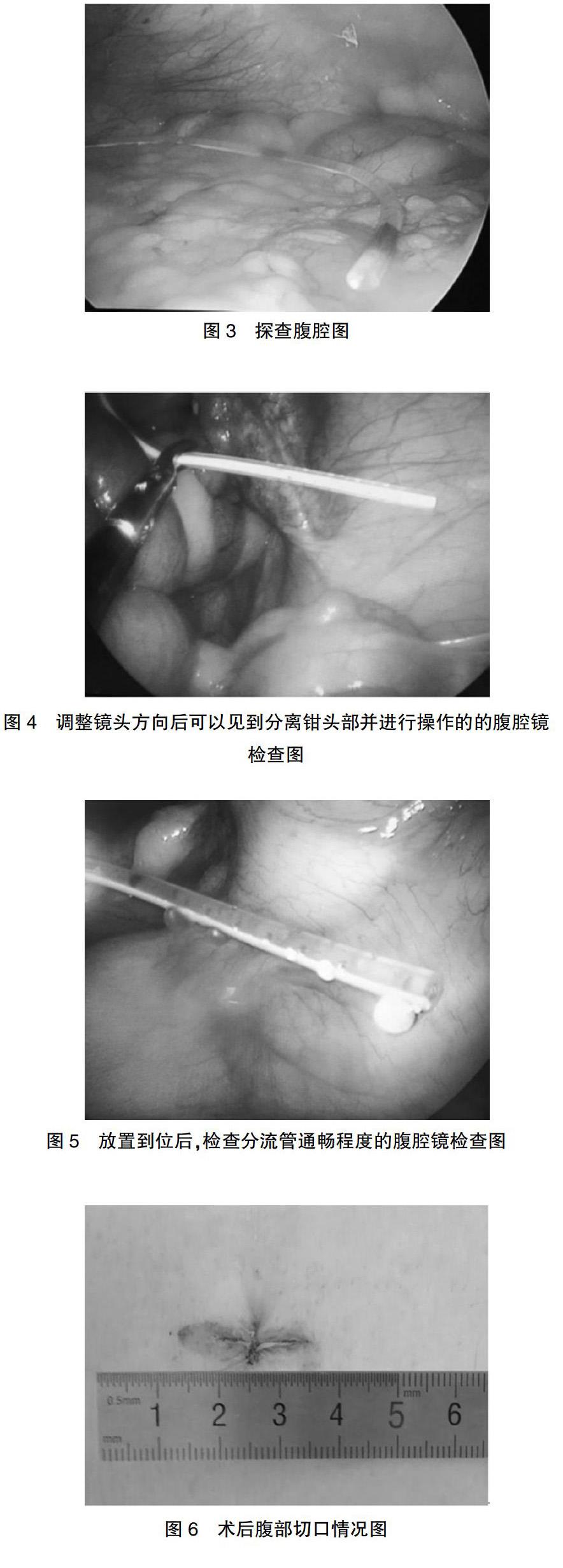
1.2.2单孔腹腔镜组 于皮下隧道腹侧端出口处(受限于通条长度,一般位于剑突下3~4 cm)横行切开皮肤长度1~1.5 cm,用两把布巾钳提起腹壁后,用气腹针穿刺,获得突破感后向腹内充二氧化碳气体,将气腹压力设为12 mmHg。待腹部膨隆后,用10 mm TROCA进行穿刺,建立通道。然后用30°、5 mm的腹腔镜镜头进行腹腔探查,检查腹内有无穿刺副损伤及明确腹内粘连情况。探查后拔出10 mm TROCA,將分流管自TROCA通道送入腹腔(图1)。然后将2个5 mm TROCA水平交叉放入10 mm TROCA通道,两个TROCA之间的间隙用盐水纱布包绕,减少漏气(图2)。再将30°、5 mm的腹腔镜镜头自外侧5 mm TROCA置入腹腔,分离钳自内侧5 mm TROCA置入,探查腹腔(图3),并将镜头调整至3点钟方向,在腹内即可观察到分离钳前端(图4)。术者左手持镜,右手持分离钳,二者同时、同方位移动,保证分离钳在视野范围内,找到分流管后夹住分流管将其放入盆腔。按压分流装置后,在腹腔内确认分流管末端脑脊液排出通畅(图5)。缝合腹膜及肌层、浅筋膜、皮肤,结束手术。术后腹部切口情况见图6。
1.3术后处理
术后6 h开始,患者逐渐进食低脂流质饮食,并下床活动。手术当天适当予以补充水电解质。术后观察症状有无好转,第2天进行头颅及腹部CT扫描,了解分流管位置。
1.4观察指标及评价标准
①手术及术后情况:手术方式、腹侧端手术时间(腹侧端)、术中出血量、术后并发症情况(腹腔相关并发症、切口相关并发症、分流管堵塞等)、术后肛门排气时间、术后住院时间、术后腹部切口疼痛情况、腹部切口长度。术后6、24 h进行切口疼痛评分(采用VAS法[2]进行描述,由轻至重,分值范围为0~10分,评分5分以上者,使用止痛药物)。②随访情况:观察患者有无迟发并发症及管道堵塞情况的发生。
1.5随访
采用门诊和电话方式进行随访,随访时间至术后12个月。了解患者术后有无分流管堵塞、腹腔感染、切口感染、脂肪液化、切口疝等情况。
1.6统计学方法
采用SPSS 17.0统计学软件进行数据分析,符合正态分布的计量资料用均数±标准差(x±s)表示,两组间比较采用t检验;不符合正态分布者,转换为正态分布后进行统计学分析;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2结果
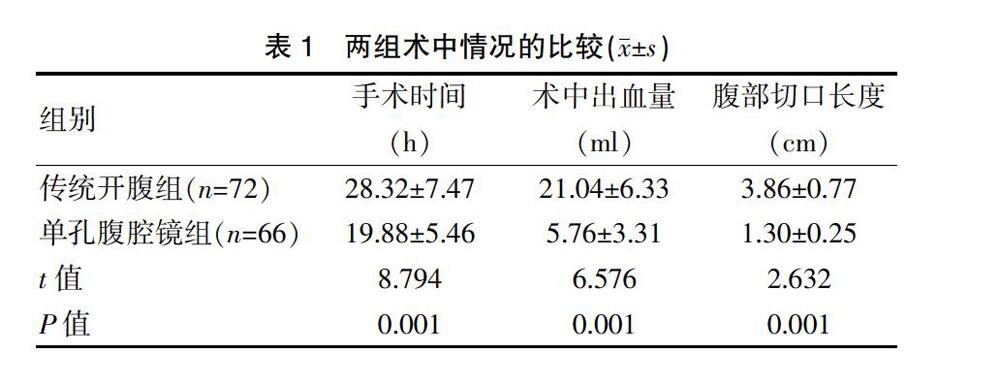
2.1两组患者术中情况的比较
单孔腹腔镜组的手术时间显著短于传统开腹组,术中出血量少于传统开腹组,切口长度显著短于传统开腹组,差异均有统计学意义(P<0.05)(表1)。
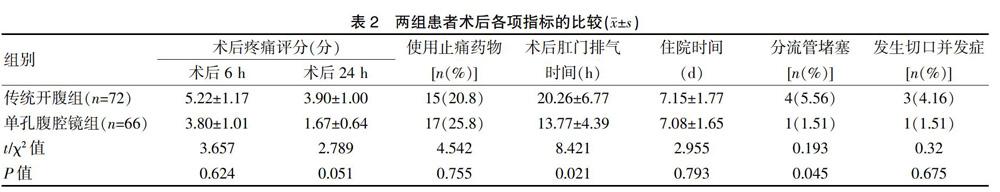
2.2两组患者术后各项指标的比较
单孔腹腔镜组患者的术后肛门排气时间显著短于传统开腹组,术后分流管堵塞率低于传统开腹组,差异均有统计学意义(P<0.05)。两组患者术后6、24 h的疼痛评分、止痛药物使用率、切口并发症发生率、住院时间等方面比较,差异无统计学意义(P>0.05)(表2)。
3讨论
传统的VP分流腹侧端置管均是开腹完成,随着微创外科理念的深入人心,以腹腔镜为代表的各项技术广泛运用于临床[3],1993年Basauri等[4]首次将腹腔镜应用于VP分流术,取得了满意疗效,近期的循证医学也证明了使用腹腔镜进行VP分流是安全有效的,可减少术后并发症[5]。本文的研究结果也证实了其安全性和有效性。目前腹腔镜辅助VP分流常用的方法是3孔法。尽管腹腔镜手术相较于传统的开腹手术创伤已大大减少,已属微创手术,但是学者们追求更少的戳孔来完成腹腔镜手术的努力一直在进行。1997年施行了单孔腹腔镜胆囊切除术[6],经过不断的努力和改进,单孔腹腔镜胆囊切除术已获得推广[7],甚至单孔腹腔镜脾切除、肝切除等复杂手术也时有报道[8-9]。单孔腹腔镜技术不断成熟,而将其用于VP分流必然结果。
由于专科特点,神经外科使用腹腔镜的情况比较少,器械也相对陌生。而肝胆外科使用腹腔镜的历史最为悠久,腹腔镜手术数量多。因此,我院目前腹腔镜辅助的VP分流手术是以神经外科和肝胆外科联合手术为主,以充分发挥各自优势。神经外科医生完成头侧端手术并建立皮下隧道置管至上腹部,肝胆外科医生完成腹侧手术。
传统的单孔腹腔镜手术由于需要专门的单孔TROCA及弯曲器械,且TROCA套装为一次性使用物品,花费昂贵,使其推广受到一定制约[10-11],本研究经过改进手术流程及方法,将常规腹腔镜器械用于VP分流,既达到了手术效果,又节省了费用,易于推广,医生患者均容易接受。
单孔腹腔镜有其不同于常规多孔腹腔镜手术的技术特点。目前的研究显示,使用常规器械可以完成单孔腹腔镜胆囊切除等手术,但是医生必须小心面对技术上的困难[12-14]。主要的困难点在于镜头和器械都从一个孔进入腹腔,失去了传统腹腔镜操作的三角形原则,操作器械和镜头需要在腹壁交叉,对于操作会带来不便和不习惯,也需要经过一定的专门训练来适应其操作和思维方式。在分离、暴露、钳夹、牵拉、切开、止血等操作上,空间相对狭小,操作器械和镜头经常会互相阻碍对方的操作。另外,其视野是平行视野,由于观察镜活动范围受到一定限制,有时候为了获得更好的视野,需要与操作器械联动,故需要主刀左右手能够默契的配合。然而,由于VP分流腹侧端手术相对简单,操作步骤少,多数情况下无需腹腔镜下缝合、打结、切开、止血等復杂操作,手术时间相对短,将单孔腹腔镜技术移植于VP分流术并且使用常规器械条件完成手术,具有天然有利条件。学习曲线短,经过短时间的训练和适应后即可安全施行。
然而对于术中暴露不满意或者操作范围受限的患者,为安全和有效起见,笔者建议增加1孔或2孔,以2孔法或3孔法完成手术。另外对于以往没有施行过单孔法的医生,也建议先行3孔法,过渡到2孔法,熟悉操作后,最后才以单孔法完成手术。
通过本研究结果笔者总结,与传统VP分流术相比,常规器械单孔腹腔镜辅助VP分流术的优势在于:①更小的切口(仅需在上腹部作一个1 cm切口),愈合后疤痕更小,美观效果明显;②无需离断肌层,腹壁损伤小;③胃肠功能恢复快;④手术时间短;⑤无需专用单孔TROCA和特殊器械,费用低廉,易于推广。本研究认为常规器械单孔腹腔镜辅助VP分流术适应证为:①符合神经外科VP分流指征;②无腹部手术史、结核性腹膜炎病史;③无肝脾增大;④无严重脏器功能障碍,能承受气腹;⑤手术者具备一定的单孔腹腔镜手术经验。
本研究结果提示,单孔腹腔镜组的手术时间显著短于传统开腹组,术中出血量少于传统开腹组,切口长度显著短于传统开腹组,差异均有统计学意义(P<0.05)。单孔腹腔镜组患者的术后肛门排气时间显著短于传统开腹组,术后分流管堵塞率低于传统开腹组,差异均有统计学意义(P<0.05)。两组患者术后6、24 h的疼痛评分、止痛药物使用率、切口并发症发生率、住院时间等方面比较,差异无统计学意义(P>0.05)。分析原因可能是脑室腹腔分流术涉及到头部和腹部两个区域,因而难以单独对腹部切口进行准确的疼痛评分,也影响到术后止痛药物的使用。但是从大量的诸如单孔腹腔镜胆囊切除术等单孔腹腔镜手术与传统开腹手术的对比研究显示,单孔腹腔镜手术的切口疼痛明显轻于开腹或者多孔手术,止痛药物的使用率也更低[15]。同样,在住院时间上也没有显示出更多的优势,可能也受到多部位手术的影响。
大量的研究表明[9,16-17],腹腔镜辅助的脑室腹腔分流术的堵管率要低于传统的开腹手术,这与本文的研究结果一致。其原因在于腹腔镜拥有更为清晰、广阔的术野,几乎能够观察到患者全腹腔的情况,能够准确的将分流管末端放置于理想的解剖部位,并且可以直视下检查分流管的通畅程度。利用常规器械进行单孔腹腔镜辅助脑室腹腔分流术,由于没有专用的单孔TROCA,而是两个5 mm TROCA同时从一个通道进入腹腔,虽然可以用湿纱布堵塞空隙,但会有少量漏气,受限于器械,这是该手术方法的固有不足。由于在气腹条件下的操作时间通常仅需数分钟,不会导致大量的二氧化碳泄漏,其影响可以忽略不计。但是如遇困难病例,气腹手术时间较长,则可能有较多二氧化碳泄漏,需加强手术室的通风,避免过多二氧化碳蓄积引起中毒。
微创外科与外科微创化是21 世纪外科的主旋律[18]。常规器械单孔腹腔镜辅助VP分流可以安全、有效的应用于临床,可以缩短手术时间,减少出血量,术后疼痛轻,胃肠功能影响小,美观效果突出;且除腹腔镜外无需购置专门器械,不增加费用,卫生经济学效果良好,易于推广,可以作为符合条件的病例的首选术式。
[参考文献]
[1]Uzzo RG,Bilsky M,Mininberg DT,et al.Laparoscopic surgery in children with ventriculoperitoneal shunts:effect of pneumoperitoneum on intracranial pressure——preliminary experience[J].Urology,1997,49(5):753-757.
[2]Mckinnon C,Dalton AK.Ventriculoperitoneal shunts[J].Br J Hosp Med (Lond),2018,79(9):C130-C133.
[3]Smythe WR.The future of academic surgery[J].Acad Med,2010,85(5):768-774.
[4]Basauri L,Selman JM,Lizana C.Peritoneal catheter insertion using laparoscopic guidance[J].Pediatr Neurosurg,1993,19(2):109-110.
[5]He M,Ouyang L,Wang S,et al.Laparoscopy versus mini-laparotomy peritoneal catheter insertion of ventriculoperitoneal shunts:a systematic review and meta-analysis[J].Neurosurg Focus,2016,41(3):E7.
[6]Ng WT,Kong CK,Wong YT.One-wound laparoscopic cholecystectomy[J].Br J Surg,1997,84(11):1627.
[7]Geng L,Sun C,Bai J.Single incision versus conventional laparoscopic cholecystectomy outcomes: a meta-analysis of randomized controlled trials[J].PLoS One,2013,8(10):e76530.
[8]Parks KR,Kuo YH,Davis JM,et al.Laparoscopic versus open liver resection:a meta-analysis of long-term outcome[J].HPB (Oxford),2014,16(2):109-118.
[9]Wang YB,Xia J,Zhang JY,et al.Effectiveness and safety of single-port versus multi-port laparoscopic surgery for treating liver diseases:a meta-analysis[J].Surg Endosc,2017,31(4):1524-1537.
[10]Esposito C.One-trocar appendectomy in pediatric surgery[J].Surg Endosc,1998,12(2):177-178.
[11]Chow A,Purkayastha S,Aziz O,et al.Single-incision laparoscopic surgery for cholecystectomy:an evolving technique[J].Surg Endosc,2010,24(3):709-714.
[12]Hong TH,You YK,Lee KH.Transumbilical single-port laparoscopic cholecystectomy:scarless cholecystectomy[J].Surg Endosc,2009,23(6):1393-1397.
[13]Goel R,Buhari SA,Foo J,et al.Single-incision laparoscopic appendectomy:prospective case series at a single centre in Singapore[J].Surg Laparosc Endosc Percutan Tech,2011, 21(5):318-321.
[14]Sun J,Wang W,Li J,et al.Laparoscopic experience for recurrent inguinal hernia repair in a single center for 14 years[J].Am Surg,2018,84(3):344-350.
[15]Shaikh AR,Ali SA,Munir A,et al.Single incision laparoscopic cholecystectomy with conventional instruments and ports:Initial experience at tertiary care public sector hospital[J].Pak J Med Sci,2017,33(3):654-658.
[16]Turner RD,Rosenblatt SM,Chand B,et al.Laparoscopic peritoneal catheter placement:results of a new method in 111 patients[J].Neurosurgery,2007,61(S3):167-174.
[17]Anderson IA,Saukila LF,Robins J,et al.Factors associated with 30-day ventriculoperitoneal shunt failure in pediatric and adult patients[J].J Neurosurg,2018,3(1):1-9.
[18]鄒海波,罗兰云,王冠,等.腹腔镜肝包虫外囊切除术治疗囊型肝包虫病疗效分析[J].腹腔镜外科杂志,2016,21(5):340-343.
(收稿日期:2018-10-10 本文编辑:孟庆卿)
