基于加速康复外科理念的多模式镇痛在剖宫产术中的应用
2019-05-07石英娜苏江涛毛慧敏李国芳张京李永英
石英娜,苏江涛,毛慧敏,李国芳,张京,李永英
(1石家庄市第四医院,石家庄050000;2行唐县人民医院)
剖宫产术后疼痛可影响产妇睡眠和情绪,抑制催乳素(PRL)分泌,导致乳汁分泌减少,不利于母乳喂养[1]。目前,临床常用的术后镇痛有静脉自控镇痛(PCIA)、硬膜外自控镇痛(PCEA)。PCIA通常需要应用大量阿片类药物,易引起头晕、恶心、呕吐等不良反应,而PCEA则存在硬膜外感染、神经损伤、运动阻滞等风险。加速康复外科(ERAS)理念倡导在术前、术中及术后采用一系列有循证医学证据的围术期优化措施,最大限度地降低患者围术期生理和心理创伤应激,从而实现手术患者快速康复[2,3]。多模式镇痛是其中的一个重要环节,是联合使用不同作用机制的镇痛药物或不同的镇痛措施,通过多种机制产生镇痛作用,以获得更好的镇痛效果,并使药物不良反应降至最低[4]。本研究观察了基于ERAS理念的多模式镇痛在剖宫产术中的应用价值。现报告如下。
1 资料与方法
1.1 临床资料 选择2017年12月~2018年7月在石家庄市第四医院择期行剖宫产产妇90例。纳入标准:①妊娠足月,单胎初产妇;②因产妇或胎儿因素无法自然分娩,拟择期行剖宫产术;③ASA分级Ⅰ、Ⅱ级。排除标准:①前置胎盘;②存在椎管内麻醉禁忌证、局麻药过敏;③有心脑血管病史或慢性疼痛病史。按随机数字表法将产妇分为观察组、对照组各45例。其中,观察组年龄(26.87±3.23)岁,身高(162.13±3.47)cm,体质量(69.56±6.91)kg,孕周(38.80±0.89)周;对照组年龄(27.58±3.79)岁,身高(161.00±3.51)cm,体质量(70.24±6.78)kg,孕周(38.62±0.96)周。两组临床资料具有可比性。本研究经石家庄市第四医院医学伦理委员会批准,患者或其家属知情同意。
1.2 麻醉及镇痛方案 两组均于腰硬联合麻醉下完成子宫下段横切口剖宫产术。产妇入室后常规建立静脉通道并进行心电监护。产妇取左侧卧位,常规消毒,于L2、3椎间隙穿刺,蛛网膜下腔注射0.75%罗哌卡因12.5 mg,麻醉起效后向头侧置管3.0 cm,控制麻醉平面在T4~6。麻醉、手术操作均由同一团队完成。两组术毕均连接静脉自控镇痛泵,泵内含枸橼酸舒芬太尼1.4 μg/kg+地佐辛注射液0.2 mg/kg+盐酸昂丹司琼注射液0.1 mg/kg,用生理盐水稀释至100 mL,背景输注量2 mL/h,单次剂量2 mL,锁定时间15 min。观察组在对照组基础上,于关腹前对手术切口给予0.25%盐酸罗哌卡因0.7 mg/kg局部浸润麻醉,手术结束前10~15 min硬膜外单次给予吗啡复合液10 mL(含吗啡2 mg+盐酸罗哌卡因12 mg)。
1.3 观察指标
1.3.1 疼痛程度、下肢运动阻滞程度 分别于术后6(t1)、12(t2)、24(t3)、48 h(t4),采用VAS评估静息状态与运动状态疼痛程度,采用改良Bromage评分评估下肢运动阻滞程度。静息状态是指卧床平静呼吸时,运动状态是指突然翻身或剧烈咳嗽时。
1.3.2 血清PRL水平 分别于术前30 min及术后24、48 h,采集两组外周静脉血2 mL,室温下3 500 r/min离心10 min,取上清液,采用UniCel DxI800全自动化学发光免疫分析仪检测血清PRL。
1.3.3 纯母乳喂养率 统计两组术后72 h纯母乳喂养率。
1.3.4 汉密尔顿焦虑量表(HAMA)评分 分别于术前24 h、术后48 h,采用HAMA评分评估两组焦虑状态[5]。HAMA评分:<7分为无焦虑,7~<14分为可能有焦虑,14~<21分为肯定有焦虑,21~<29分为有明显焦虑,≥29分为有严重焦虑。
1.3.5 不良反应 记录两组术后48 h内不良反应情况。
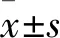
2 结果
2.1 两组VAS、改良Bromage评分比较 两组静息状态与运动状态VAS比较见表1。观察组与对照组t1~4时改良Bromage评分均为0分,两组比较P均>0.05。

表1 两组不同时间VAS比较(分,
注:与对照组同时间比较,*P<0.05。
2.2 两组手术前后血清PRL水平及术后72 h纯母乳喂养率比较 两组手术前后血清PRL水平比较见表2。观察组与对照组术后72 h纯母乳喂养率分别为66.67%(30/45)、42.22%(19/45)。观察组术后72 h纯母乳喂养率明显高于对照组(χ2=5.421,P<0.05)。
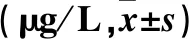
表2 两组手术前后血清PRL水平比较
注:与对照组同期比较,*P<0.05。
2.3 两组手术前后HAMA评分比较 见表3。

表3 两组手术前后HAMA评分比较(分,
注:与对照组同期比较,*P<0.05;与同组术前24 h比较,#P<0.05。
2.4 两组不良反应比较 观察组术后48 h出现恶心呕吐1例、皮肤瘙痒5例,不良反应发生率为13.33%(6/45);对照组术后48 h出现恶心呕吐1例,不良反应发生率为2.22%(1/45)。两组不良反应发生率比较差异无统计学意义(χ2=3.873,P>0.05)。
3 讨论
剖宫产作为分娩的一种干预措施,是处理高危妊娠和异常分娩的重要手段。近20年来,世界范围内的剖宫产率一直在不断上升,已有研究显示,我国的剖宫产率已达34.9%[6]。虽然剖宫产能在一定程度上降低孕产妇和围产儿的死亡率,但其可影响产妇循环、呼吸、消化等系统,继而产生身体损伤和精神损伤[7],远期可能还会导致不孕、异位妊娠、流产等。此外,剖宫产还会对围产儿产生不利影响,如新生儿窒息等。
剖宫产术后剧烈疼痛,可影响产妇休息和情绪,并伴有交感神经兴奋等症状,抑制血清PRL分泌,导致乳汁分泌减少,影响母乳喂养效果。有研究指出,产后急性疼痛的严重程度是产后慢性疼痛及产后抑郁症的独立危险因素[8]。目前临床主要采用PCIA、PCEA进行术后镇痛。PCIA具有操作简单、管理方便、镇痛持续时间长等优点,已被广泛用于剖宫产术后镇痛,但泵内多含阿片类药物,大量的阿片类药物易引起头晕、恶心、呕吐等不良反应。剖宫产术多采用椎管内麻醉,这为PCEA提供了便利条件。虽然腰硬联合麻醉后PCEA的镇痛效果较好,但可增加剖宫产产妇下肢神经系统并发症的发生率[9]。ERAS是采用一系列有循证医学证据的围手术期优化处理措施,以减少手术患者生理和心理的创伤应激,从而实现手术患者快速康复。多模式镇痛是其中的一个重要环节,是联合使用不同作用机制的镇痛药物或不同的镇痛措施,通过多种机制产生镇痛作用,以获得更好的镇痛效果,并使药物不良反应降至最低[10]。
吗啡可作用于脑和脊髓的受体,向硬膜外注入吗啡,使其透过硬膜进入脑脊液,通过脑脊液循环作用于脊髓的阿片受体,从而阻断疼痛向中枢传导。Bilir[11]研究发现,硬膜外单次注射小剂量吗啡可提供24 h的有效镇痛。盐酸罗哌卡因是一种新型长效酰胺类局麻药,可通过阻断钠离子流入神经纤维细胞膜内,对沿神经纤维的冲动传导产生可逆性阻滞,从而达到缓解疼痛的目的。低浓度盐酸罗哌卡因还可用于切口局部浸润麻醉。有研究报道,手术切口周围局部浸润麻醉可有效减轻剖宫产术后疼痛,降低术后阿片类药物用量,增加母乳喂养的舒适性[12,13]。剖宫产术后24 h内疼痛最为剧烈,硬膜外单次给予吗啡复合液或切口盐酸罗哌卡因局部浸润均不能达到理想的镇痛效果。因此,本研究观察组术后采用基于ERAS理念的多模式镇痛,而对照组仅采用PCIA,观察两组镇痛效果和下肢运动阻滞程度。结果显示,观察组t1、t2、t3时静息状态与运动状态VAS均明显低于对照组同期,两组t4时静息状态与运动状态VAS比较差异无统计学意义;两组t1~4时改良Bromage评分比较差异无统计学意义。提示多模式镇痛能明显增强剖宫产术后24 h内镇痛效果,且无明显的下肢运动神经阻滞。
母乳不但含有婴幼儿成长发育所必需的营养成分,而且富含免疫物质,能增强婴幼儿的免疫力和抗病能力。此外,母乳喂养还有利于培养良好的亲子关系。因此,母乳喂养被认为是最佳的喂养方式[14]。血清PRL水平及术后72 h纯母乳喂养率均能反映乳汁分泌情况。本研究结果显示,观察组术后24、48 h血清PRL水平及术后72 h纯母乳喂养率均明显高于对照组。究其原因,一方面与盐酸罗哌卡因能抑制交感神经兴奋并减少儿茶酚胺产生,使下丘脑分泌的PRL抑制因子减少;另一方面多模式镇痛能有效降低产妇术后疼痛,促进垂体PRL分泌,从而使乳汁分泌增多。
焦虑是剖宫产产妇术后常见的情绪反应[15]。HAMA是精神科常用的量表之一,《CCMD-3中国精神疾病诊断标准》将其列为焦虑症诊断和焦虑程度评估的依据。本研究结果发现,两组术后48 h HAMA评分均明显升高,但观察组术后48 h HAMA评分明显低于对照组,说明多模式镇痛能有效缓解产妇焦虑情绪。
本研究结果还发现,两组不良反应发生率比较差异无统计学意义,且均未出现严重不良反应,说明围手术期多模式镇痛切实可行。
综上所述,基于ERAS理念的多模式镇痛能增强剖宫产术后镇痛效果,提高产妇母乳喂养率,缓解术后焦虑情绪,值得临床推广。
