1 例重度营养不良并发多处皮肤感染溃烂患者的护理
2019-04-29许珊珊戴新娟顾蔷怡
许珊珊,戴新娟,顾蔷怡
(江苏省中医院,江苏南京,210029)
营养不良是由于摄入不足或食物不能充分利用,以致不能维持正常代谢,迫使机体消耗自身组织,出现体重不增或减轻,生长发育停滞,脂肪逐渐消失的一种慢性营养缺乏病[1]。重度营养不良的患者体重<理想体重的60%,白蛋白<20g/L,总淋巴细胞计数<0.9×109/L,易出现再喂养综合征、压疮、感染性休克、低血钾危象等一系列并发症,甚至危及生命[2]。本院2017年7月收治1 例中年重度营养不良患者,并发严重皮肤感染,双手、双足、肛周及鼻腔等多处皮肤破溃渗出,贫血严重,住院期间出现高热、腹泻,患者自我形象紊乱,自理能力下降,焦虑、抑郁情绪严重,一度打算放弃治疗,增加了护理难度。该例患者入院后治疗护理的重点是纠正贫血、补充营养、治疗皮肤破溃、预防感染、高热和腹泻对症护理及预防并发症、给予人文关怀等,经治疗及精心护理后患者康复出院,现将治疗护理经验报道如下。
1 病例介绍
患者,男,44 岁,因“进行性消瘦4年”拟“重度营养不良”于2017年7月14日入院。患者有“甲状腺功能减退”病史1年,拒绝服药治疗。2017年6月5日置入PICC 置管1 条。
1.1 营养状况及处理
入院时患者精神差,形体极度消瘦,轮椅推入病房,身高173cm,体重约35kg,体质量指数:11.7,诉上腹部饱胀,不欲饮食,全身酸痛乏力,伴头晕、心慌。入院时血钾3.73mmol/L、钠131.5mmol/L、氯95.8 mmol/L、钙1.91mmol/L、葡萄糖2.51mmol/L、红细胞计数2.31×1012/L、血红蛋白78g/L、白蛋白28.9g/L、前白蛋白117mg/L、血清转铁蛋白1.41g/L,给予补液、电解质、白蛋白等支持治疗。患者拒绝鼻饲管置管补充营养,因此行口服肠内营养及氨基酸、脂肪乳等肠外营养治疗。17d 后患者营养状态略有改善,白蛋白30.2g/L、前白蛋白95mg/L、血清转铁蛋白1.47g/L、钾4.83mmol/L,但贫血严重,红细胞计数降至1.51×1012/L,血红蛋白51g/L,紧急两次予输血3.5u,增加肠内营养剂量,调整剂型。25d 后患者血钾、氯、钙恢复正常,白蛋白35.2g/L,血红蛋白84g,精神明显好转。
1.2 多处皮肤感染溃烂及处理
入院时患者双下肢轻度水肿,四肢皮肤皲裂,小腿及足背皮肤散在破皮,给予螺内酯及呋塞米利尿消肿,迈之灵片改善下肢静脉血流。7d 后患者脚踝处红肿加重,双手掌、双足、右侧鼻腔及肛周等多处出现红斑及脓疱,伴疼痛,予哌拉西林钠他唑巴坦钠静滴抗感染。12d 后患者双足等多处红斑、脓疱呈大小不等的片块状融合伴破溃,有组织液渗出(见图1),予白蛋白营养支持和输血纠正贫血,局部外喷壳聚糖抗菌液,加用地奥司明及通塞脉片改善血液循环。19d 后患者破溃处皮肤开始结痂,予外涂本院制剂黄芩油膏,痂皮脱落后予患者进行肢体穴位按摩。8月18日,双下肢水肿消退,患者多处皮肤溃烂愈合,可自由下床活动,予以出院。
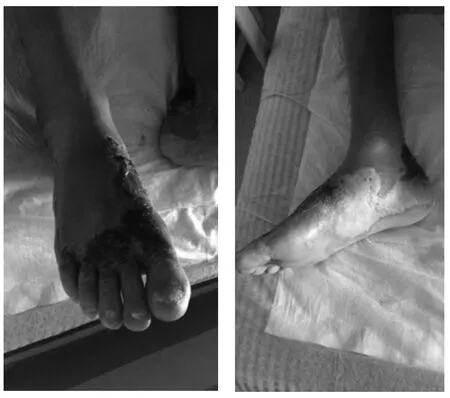
图1
1.3 发热及处理
入院时患者体温正常,白细胞计数2.40×109/L。8月1日15 时患者体温骤升至39.5℃,咳嗽有痰,痰少色白,给予冰袋物理降温、正柴胡颗粒口服,18时体温升至40.7℃,予氢化可的松琥珀酸钠静滴抗炎,头孢哌酮舒巴坦注射剂静滴抗感染。次日晨6 时体温降至37.8℃后维持低热状态,1 周后体温恢复正常。
1.4 大便情况
入院时患者大便3~4日1 次;住院期间每日1次,且成形;8月4日患者大便次数开始增多,质稀; 至8月7日每日大便约10 次,停用不含膳食纤维的肠内营养剂能全素口服,给予枯草杆菌二联活菌(美常安)调整肠道菌群,3d 后患者大便恢复正常。
2 护理
2.1 营养不良的评价及合理的营养护理
入院后采用营养风险筛查评分(nutrition risk screening,NRS2002)对患者进行营养评定,患者总评分3 分,提示需进行营养支持治疗。分析原因可能与患者不重视饮食、拒绝治疗、甲状腺功能减退及家庭支持不足有关。通过患者的膳食调查及实验室检查明确患者为蛋白质-能量混合缺乏型[3]。结合患者拒绝鼻饲管喂养的个体情况,为患者拟定了饮食方案+营养教育+口服肠内营养+肠外营养的方案进行治疗。患者入院时不愿意进食,多次向患者强调营养的补充与愈后关系的相关知识,并为其制订流质饮食方案,如米汤、菜汤、肉汤等,可让其家庭送食物;安慰患者少量多次进食,食后感觉腹胀时可按揉合谷、中脘穴,每次每穴顺时针、逆时针各按揉1min。研究表明[4],伴有炎症反应的危重症患者,肠内营养“允许性”低热量供给以83.7~104.6KJ/(Kg/d)为宜。经计算患者每日肠内营养供给量约2930~3660KJ,给予患者肠内营养混悬液能全力500mL,每天1 次口服行肠内营养,约3150KJ 热量。观察患者是否发生腹胀、恶心等不适。2 周后,患者能完成每日500mL 的目标供给量,食欲增加,及时汇报医生后予能全力从每日500mL 增至1000mL。1 个月后改用每天给予肠内营养剂康全甘1000mL(能量2086KJ),其含有中链甘油三酯,可防止患者脂肪吸收不良;且其蛋白质占20%能量比例,高于能全力。入院初期给予患者氨基酸行肠外营养,营养状况未见好转,1 周后过渡到氨基酸、脂肪乳、50%葡萄糖、复合维生素等的“全合一”溶液行肠外营养。患者带入PICC 置管,肠外营养过程中,密切观察患者PICC 置管处周围皮肤情况,按时换药以预防感染;每小时监测滴速,防止速度过快引起心脏负荷增加或恶心、腹泻等反应。25d 后患者血红蛋白由51g/L 升高至84g/L,白蛋白由30.2g/L 升高至35.2g/L,营养状况改善。
2.2 做好皮肤清创及护理
入院时患者四肢皮肤皲裂,入院后皮肤红肿疼痛进行性加重,多处皮肤破溃,伴渗出。其发生原因尚不十分明确,结合以往文献,重度营养不良患者发生皮肤感染溃烂可能与营养极差,机体抵抗力下降引起的继发感染有关[5]。因此,与医生共同为患者制订治疗护理计划为保障患者营养供给、积极抗感染、加强局部皮肤护理,通过营养的改善达到皮肤自愈的目的。皮肤护理目标为促进创面愈合,防止局部感染加重,减轻色素沉着,最大限度恢复肢体活动功能。皮肤破溃流脓期,先给予生理盐水清洗伤口,然后外喷壳聚糖抗菌液 (医德保),每日2 次。研究表明[6],壳聚糖抗菌液具有较好的抗菌活性,能抑制细菌、真菌和病毒的生长繁殖,与传统的碘伏消毒液相比,操作简便,对皮肤黏膜的刺激小,还能对抗耐药性。喷药后尽量避免皮肤接触被褥,避免穿紧身衣裤,待药物自然风干;7~14d 破溃皮肤逐渐愈合、结痂,改用本院自制黄芩油膏外涂,每日3 次。黄芩油膏由黄芩100g 加凡士林500g 调匀制成,具有清热利湿、泻火解毒的功效[7]。皮肤部分痂皮脱落后,指导患者每日进行肢体的穴位按摩,尤其是合谷、足三里、三阴交穴,按摩时注意手法轻、频率慢,按摩前先涂抹少许润肤露,避免皮肤干裂摩擦引起疼痛。穴位按摩对于愈合后的皮肤创面具有很好的促进血液循环、减少色素沉着,恢复肢体功能的作用[8]。
2.3 密切观察病情变化对症护理
2.3.1 高热护理 8月1日患者突发高热39.5℃,伴面色苍白,全身乏力,考虑免疫力低下引起的外感,给予患者口服正柴胡饮颗粒及物理降温,配合大椎、曲池穴按摩,患者体温仍持续升高,至18 时升至40.7℃,予氢化可的松琥珀酸钠等静脉滴注。氢化可的松琥珀酸氢考冲击治疗起效迅速、不含乙醇、半衰期仅90min,患者低蛋白血症且低钠,可以起到滞钠且无蓄积副作用的益处[9]。体温高于40℃时,每小时给予患者测体温1 次,体温降至38.5℃后改为每2h 测体温1 次,经处理后患者体温逐渐下降恢复正常。退热期间,患者汗出较多,给予及时更换衣物,并更换尾骶部预防压疮的美皮康敷料。8月2日晨6 时患者体温降至37.8℃,贫血严重,按医嘱给予输血1.5u,输血过程中,每半小时巡视并做好记录,输血结束2h 患者体温短暂上升至38.1℃,维持4h 后恢复正常,未发生输血不良反应。患者感染控制后,为了做好其保护性隔离,将患者从4 人间转至2 人间,靠窗并拉上隔帘,给予独立空间,为其按时开移门通风,避免迎头吹风。1 周后患者体温恢复正常。
2.3.2 腹泻护理 患者行肠内加肠外营养治疗20d 后,出现大便次数增多,质稀,最高时日行10次。原因分析,可能与口服营养补充剂更换品种、抗生素应用、低蛋白血症、肠外营养输注速度过快等有关[10-11]。在序贯营养支持疗法 理念[12]的基 础上,每7d 更换含膳食纤维的整蛋白型肠内营养剂,8月3日肠内营养剂型从能全力过渡到能全素,能全素中的类胡萝卜素具有抗氧化、调节免疫的功能[13]。8月4日因患者腹泻严重,不能耐受,遂停用不含膳食纤维的能全素,继续补充含膳食纤维的能全力以防止腹泻进一步加重[14]。腹泻期间给予患者调低肠外营养输注速度至60 滴/min,口服肠内营养剂从每日4~6 餐调至6~8 餐,少量多次频服,且现服现配,开瓶后低温保存。密切观察患者大便次数、实验室指标变化及有无脱水征象及意识改变。并经常为患者按揉天枢、足三里等穴位,健脾止泻。3d 后患者腹泻停止,每日大便1~3次,成形。
2.4 并发症预防及护理
该例患者重度营养不良,免疫力极为低下,易并发、感染性休克、压力性损伤、低血钾危象、深静脉血栓等。并发症的发生会增加患者痛苦,延缓疾病康复,甚至直接危及患者生命。因此,治疗护理的重点是严密监测患者生命体征及水电解质的改变,防患于未然。该例患者住院期间给予积极补钾治疗,患者未发生低血钾。患者因手足破溃,消瘦乏力,被迫24h 卧床休息,为预防压疮,入院后立即为其进行压力性损伤风险评估,预防性使用美皮康泡沫敷料贴于尾骶部骨突处,并在反复开导下,2 周后患者同意卧气垫床;加强皮肤交接班,尤其是尾骶、肩胛骨、脚踝等骨隆突处,该例患者未发生压力性损伤。该例患者入院时双下肢红肿疼痛,且有加重趋势,为其进行深静脉血栓风险评分,Pauda 血栓 风险 评 分[15]为4 分,下肢动静 脉 彩超检查结果未见明显异常,考虑可能与周围血管病变有关,加用了改善血液循环的药物后症状有所缓解。为了预防患者深静脉血栓的发生,密切关注患者双下肢的红肿热痛现象及水肿消长情况,指导其踝泵运动的方法,给予患者PICC 置管侧手臂应用握力球进行功能锻炼后,患者双下肢红肿热痛现象缓解,未发生深静脉血栓。
2.5 心理护理
该例患者的重度营养不良发生经检查并无器质性病变,且既往2年内曾4 次入住本科室,贫血及营养不良反复加重。每次只有年迈父亲陪护,通过对患者家庭、社会支持系统的评估,分析患者营养不良的原因可能与心理压力、家庭支持不足有关。患者因家庭因素导致疾病发作,又因疾病引起家庭变故,形成恶性循环。给予患者人文关怀,树立其战胜疾病的信心是该例患者的护理重点。入院初期,患者拒绝输注人血白蛋白、输血、卧气垫床等治疗护理措施,每次开床头灯、倒水、递送物品都常常按铃求助。护士耐心地给予解释,并让患者用移情的心为年迈的父亲考虑,70 岁的老人每次要背他下床如厕是多么不易,用亲情感化患者,树立其配合治疗达到早日康复的决心。最终患者的态度有所转变,积极配合治疗,并少量多餐进食,1月后患者手足破溃结痂,痂皮脱落后能自行下床活动,好转出院。
3 小结
该例患者在非器质性病变的情况下发生了重度营养不良,且并发了严重的多处皮肤感染溃烂、渗出,临床比较少见,且患者不配合治疗、护理,焦虑情绪严重,住院期间又并发了高热、腹泻等症状,一度病情危重,生命垂危。最终经积极的心理开导、教育感化及补充营养、皮肤护理、高热和腹泻的监测和对症处理,患者渡过危险期,顺利康复出院。
