射精管-精囊区梗阻所致无精子症的MRI诊断
2019-04-28王毓彭洋付文皓王焕军关键
王毓,彭洋,付文皓,王焕军,关键
男性不育患者中有10%~15%是由梗阻性无精子症造成的[1-2]。梗阻性无精子症患者的睾丸形态功能及素水平正常,但精液离心检查(2次)找不到精子[3]。明确梗阻的原因对于临床进一步的诊断和治疗具有非常重要的意义。输精管道自睾丸网至射精管开口的任一位置的病变都可能造成梗阻性无精[4-5],尤以射精管-精囊区的梗阻病变复杂、多样。MRI具有高软组织分辨率和多方位成像的特点,对此区域内病变的检出具有明显的优势。本文分析和总结了射精管-精囊区梗阻所致无精子症相关疾病的MRI表现,旨在提高对此区域病变的诊断水平。
材料与方法
1.临床资料
回顾性分析本院2010年1月-2018年12月符合纳入标准的梗阻性无精子症患者的临床和影像资料。纳入标准:①男性不育;②经临床体检、实验室检查(精液分析、精液酶学检查、血清激素)、家族史等判定为梗阻性无精子症;③有完整的MR检查资料。共54例患者纳入研究,年龄22~39岁(中位年龄 30岁)。一般体检包括对营养状态、体型、发育和第二性征等内容的评估。专科体检主要是外生殖器检查,重点触诊双侧睾丸大小、形态。于MRI检查前均行实验室检查,包括精液分析(精液量、精液 pH 值、精浆果糖及精浆中性α-葡萄糖苷酶活性)和激素检测(雌二醇、卵泡雌激素、黄体生成素、泌乳素、睾酮、孕酮水平)。
54例中12例经影像学(MRI及超声)明确诊断为精囊发育不全或不发育;6例前列腺苗勒管囊肿经精囊镜手术证实并局部解压;5例Zinner综合征经MR检查证实,后行精囊镜解除局部压迫;7例常染色体显性遗传性多囊肾(ADPKD)并双侧精囊囊肿经MR检查、病史和家族史证实,2例行精囊镜解压术;14例精囊炎经临床、MR检查及实验室检查(精浆弹性硬蛋白酶阳性)确诊;10例射精管囊肿经精囊镜检证实,并行囊肿定位并局部解压。
2.MRI检查方法
使用Siemens Magnetom Trio 3.0T全身超导MR扫描仪和体部线圈。全部患者按照常规盆腔MRI检查要求进行准备,检查前禁欲3天或以上。扫描范围自腹主动脉分叉处至阴囊下方。平扫序列包括横轴面T1WI、矢状、冠状及横轴面压脂T2WI。增强扫描使用钆喷替酸葡甲胺,剂量0.1 mmol/kg,经肘前静脉注射。如有以下情况,采用FSE序列行腹盆部大范围T2WI及上腹部横轴面T2WI和/或大范围三维容积插入屏气增强扫描:①相关病史提示肾脏病变;②其它检查提示多囊肾或一侧肾脏缺如;③超过3 cm或形态怪异的精囊囊肿。
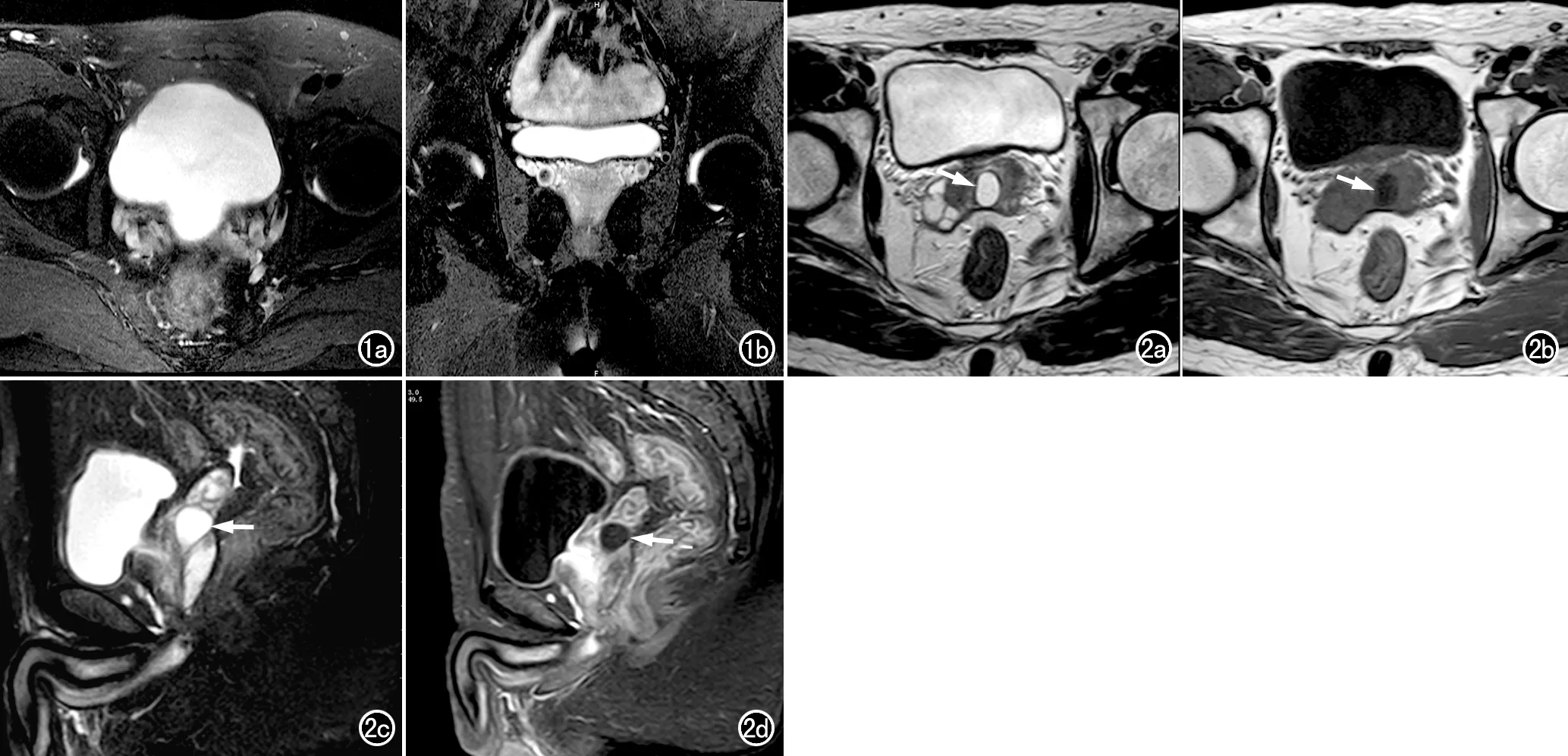
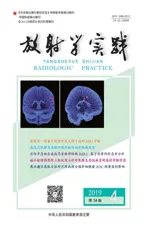
图1 男,23岁,双侧精囊不发育。a) 盆腔脂肪抑制横轴面T2WI,显示膀胱与直肠之间未见精囊结构; b) 脂肪抑制序列冠状面T2WI,显示前列腺后上方仅可见血管丛,无精囊结构。 图2 男,31岁,前列腺苗勒管囊肿。a)盆腔横轴面T2WI示前列腺中线处有一囊状病灶(箭),其内为均匀高信号,边界清晰; b) 横轴面T1WI示病灶呈低信号(箭); c) 矢状面T2WI,显示囊肿呈倒置“水滴”状(箭); d) 增强扫描矢状面显示囊壁轻度强化(箭),囊内容物不强化。
3.图像分析
由2位经验丰富的放射科医师对MRI征象进行分析和评价,共同讨论取得一致意见。阅片中重点观察内容:①双侧精囊大小、精囊管形态;②射精管-精囊区病变的具体定位、信号特点及形态;③肾脏情况。
结 果
1.临床及实验室特点
54例患者均符合射精管-精囊区梗阻所致无精子症。体检所有患者的睾丸大小、形态正常;实验室血清学检查睾丸生精功能评估(抑制素B)以及激素水平均在正常范围;精液分析结果均表现为精液量少(<1.0 mL,正常为>1.5 mL[6]),果糖含量不同程度降低或阴性[7]。
本组所有患者的梗阻部位均位于射精管-精囊区,可分为两类病变:先天性病变30例(精囊发育不全或不发育12例、苗勒管囊肿6例、Zinner综合征5例、ADPKD并双侧精囊囊肿7例)和继发性病变24例(精囊炎并或不并精囊囊肿14例、射精管囊肿10例)。除了精囊发育不全或不发育,其余5种疾病均存在射精管受压,从而导致梗阻性无精子症。
2.MRI表现
精囊发育不全或不发育(图1):表现为双侧精囊缺如(8例),完全没有正常精囊管结构,局部仅可见血管丛;精囊发育不全表现为双侧精囊小(1例)或单侧精囊体积缩小并对侧精囊缺如(3例),仅仅少量残余的不规则腺管结构,管壁欠规整,腺管充盈差。
苗勒管囊肿(图2):表现为定位于前列腺后正中部、双侧精囊之间精阜区的囊性肿物,肿物T1WI呈低-等信号,T2WI呈高信号,边缘光滑,边界清晰,矢状位或冠状位呈倒置的水滴状,囊壁规整(5例)或略不规整(1例),囊内为液性成分,2例合并出血,增强扫描后囊壁呈轻至中度强化,囊内容物不强化。
Zinner综合征(图3):表现为一侧肾脏缺如合并同侧精囊囊肿;精囊囊肿呈类圆形、边界略不规整或呈明显的囊管状扩张,T1WI上呈低~等信号,T2WI上呈高信号,当合并出血或精液淤积时,T1WI上可以表现为高信号。
常染色体显性多囊肾病合并双侧精囊囊肿(图4):表现为双侧多囊肾并双侧精囊囊肿6例,双侧多囊肾合并多囊肝及双侧精囊囊肿者1例。双侧多囊肾程度不一,单侧肾囊肿数量超过20个。双侧精囊囊肿表现为双侧精囊管显著扩张、呈囊状,可见精囊囊肿与邻近精囊管相连通,T1WI上呈低信号,T2WI上呈高信号,其内可见絮状或结节状沉积物(2例),增强扫描后囊内容物无强化、囊壁轻度强化。
精囊炎(图5、6):可合并或不合并精囊囊肿或囊状扩张。主要MRI表现为单侧或双侧精囊扩张,扩张的精囊囊壁增厚、欠规则,T1WI呈低信号,T2WI呈高信号,囊内容物可信号混杂,可见液-液平面及T2WI上低信号沉积物影(9例),增强扫描后囊壁轻度强化、囊内容物未见强化。
射精管囊肿(图7)。表现为单发偏于尿道前列腺部后部的精阜区一侧的椭圆形或管状囊状影,其长轴方向与射精管一致,横轴面图像上呈由外后方指向内前方,冠状面图像上呈由外上延伸至内下的走行,囊液在T1WI上呈低信号,T2WI上呈高信号,其内有絮状沉积物时,信号欠均匀,可见液-液平面,增强扫描示囊壁及囊内容物无强化。
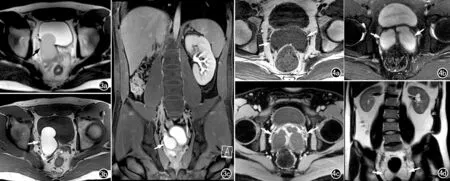
图3 男,22岁,Zinner综合征。a) 盆腔横轴面T2WI,显示右侧精囊区有一不规则囊性病灶,其内呈均匀稍高信号(箭),边界清晰,向前突向膀胱; b) 横轴面T1WI示病灶内呈均匀高信号(箭); c) 脂肪抑制序列冠状面T2WI示右肾区肾影缺如,左肾增大,膀胱右后下方精囊区有不规则囊状影(箭),呈稍高信号,边界清楚。图4 男,30岁,ADPKD合并双侧精囊囊肿。a) 盆腔横轴面T1WI示双侧精囊增大,形态欠规则,其内呈均匀低信号(箭); b) 压脂序列横轴面T2WI示病灶内呈均匀高信号(箭),边界清晰; c) 增强扫描示囊内容物不强化,囊壁轻度强化(箭); d) 腹盆腔大范围冠状面MRI示左肾实质内可见多发大小不等的囊状水样信号灶,双侧精囊呈囊状水样信号(箭)。
讨 论
1.临床概述
无精子症约占男性不育症患者的5%~20%[1]。按照精子的生发调控机制及输精管道的解剖生理特征,将无精子症分为梗阻性无精子症(obstructive azoospermia,OA)和非梗阻性无精子症(non-obstructive azoospermia,NOA),两者的鉴别要点在于OA患者的睾丸大小、形态、生精功能及激素检测(雌二醇、卵泡雌激素、黄体生成素、泌乳素、睾酮、孕酮水平测定)正常,而NOA的上述检查结果存在异常。OA患者的梗阻部位可以是自睾丸网至射精管开口的任一位置,精液分析有助于初步判断梗阻的位置,若精液分析中果糖含量显著降低或阴性,则提示梗阻的部位位于射精管-精囊区,可以更有针对性地进行MRI检查。
2.病变发生机制及MRI特点
射精管-精囊区域主要有精囊、输精管、射精管和精阜等,均为较微细的解剖结构,且射精管开口于尿道前列腺部后壁的精阜两侧,是排精管道中最短、最细的部分,故此区域发生病变时,较容易导致梗阻性无精子症的发生。MRI在诊断射精管-精囊梗阻所致无精子症,较CT及超声等检查方法有较为明显的优势[8-10]。射精管-精囊区域的囊肿信号特点基本相似,通常表现为T1WI上呈低~等信号,T2WI上呈高信号,伴或不伴出血、精液淤积等,增强常无强化。所以囊肿的位置、形态以及相关表现才是该区域囊肿鉴别的重点。
各病变的MRI表现分述如下。①精囊发育不全或不发育所致无精子症,按照OA的定义被归为其范畴。若无精囊正常结构显示,诊断为精囊不发育或缺如,其MRI表现为前列腺后上方无精囊结构显示,注意不要将该处的血管神经丛勿认为精囊[9];或有精囊结构显示,但是精囊前后径小于5 mm,则诊断为精囊发育不全[11]。②苗勒管也叫中肾旁管(或副中肾管),前列腺苗勒管囊肿为先天因素所致[12]。胚胎发育过程,在苗勒管抑制因子的作用下,苗勒管约第11周发生退化[13],在尿生殖窦平面,除头部退化成睾丸附件外,其余部分则退化消失,但若退化不全则形成苗勒管囊肿[12]。苗勒管囊肿较小时,可无临床症状,囊肿会随着时间的推移而增大,从而产生症状。③Zinner综合征是一种少见的泌尿生殖系统综合征,主要MRI表现为一侧肾脏缺如合并同侧精囊囊肿[15-18]。病因是输尿管芽的上升受阻及中肾管的发育失败,导致一侧肾、输尿管缺如,部分输尿管遗迹则会停留在精囊腺造成腺管阻塞或闭锁,继而形成囊肿[19]。本病主要因体检发现单侧肾脏缺如或因增大的精囊囊肿造成压迫导致尿路梗阻或膀胱刺激症状而就诊[15-18]。④常染色体显性多囊肾病(autosomal dominant polycystic kidney disease,ADPKD)并双侧精囊囊肿[20],是一种单基因遗传性肾病,其相关梗阻性无精子症患者MR表现可多种多样,其核心表现是多囊肾改变、射精管-精囊区多发囊肿(射精管囊肿、苗勒管囊肿、精囊囊肿、输精管囊肿),也可同时合并多囊肝、多囊胰等。⑤囊炎是男性生殖系统的常见感染性疾病,根据病程的长短可分为急性精囊炎及慢性精囊炎,其MRI表现为精囊(单侧或双侧)的扩张及炎性改变,扩张的精囊压迫及炎症影响精囊果糖的产生,从而导致OA。⑥射精管囊肿本质上是射精管的囊状扩张,重要特点是其长轴方向与射精管一致,多发生在年青壮年。射精管梗阻的病因包括,苗勒管囊肿阻塞、炎性粘连及结石等,常为继发改变,且射精管扩张明显时常常合并同侧的精囊囊肿[10]。
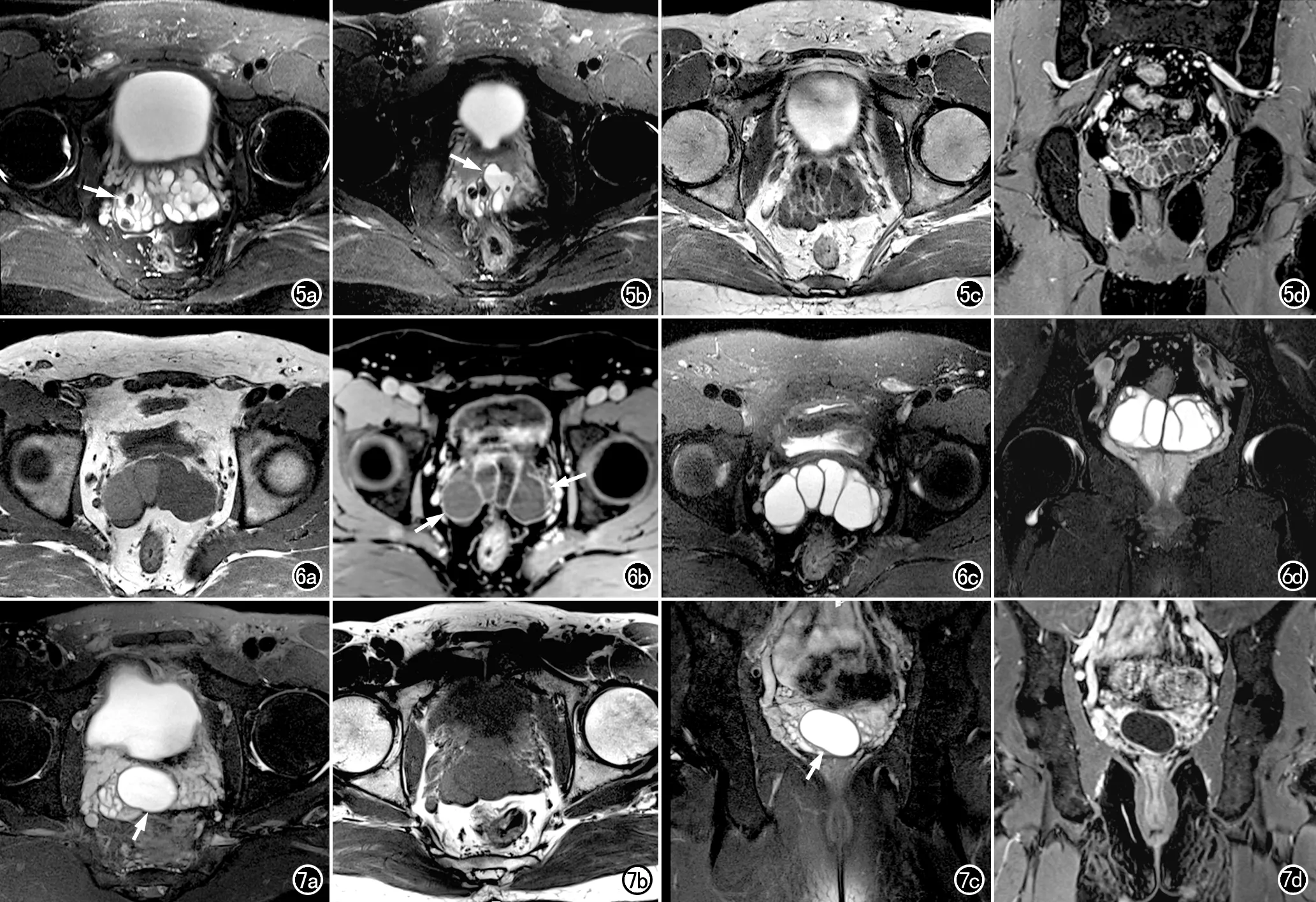
图5 男,33岁,双侧精囊炎并双侧精囊腺管扩张。a) 盆腔MRI压脂序列横轴位T2WI示双侧精囊扩大,其内信号不均,可见多发结石影,腺管扩张,管壁不均匀增厚、毛糙(箭); b) 稍下层面的压脂序列横轴面T2WI上病灶内可见“液-液”平(箭); c) 横轴面T1WI增强扫描示管腔内容物不强化,管壁不均匀轻度强化; d) 压脂序列冠状面T1WI增强扫描示管腔内容物不强化,管壁呈不均匀轻度强化。 图6 男,29岁,双侧精囊囊肿。a) 盆腔横轴面T1WI示双侧精囊扩大呈囊状及腺管状扩张,其内呈均匀低信号,管壁光整; b) 增强扫描示扩张之管壁及囊壁呈轻度均匀强化(箭); c) 压脂序列横轴面T2WI及d) 压脂序列冠状面T2WI,显示扩张的腺管内呈均匀高信号,管壁光整。 图7 男,30岁,射精管囊肿。a) 盆腔压脂序列横轴面T2WI示膀胱与直肠间有一囊状病灶呈均匀高信号(箭),边界清晰; b) 横轴面T1WI示病灶呈均匀低信号; c) 压脂序列冠状面T2WI示病灶位于前列腺区中线偏右(箭),压迫双侧精囊,以右侧为甚 ; d) 增强扫描示囊内容物不强化,囊壁轻度强化。
3.诊断思路和临床意义
笔者总结了射精管-精囊区梗阻所致无精子症的诊断思路(图8)。不育患者如果睾丸大小、形态正常,生精功能及激素水平测定正常,但精液量少、存活精子少或无,则基本可以推论为OA。精液分析显示果糖含量显著降低或阴性,有助于初步判断梗阻部位位于射精管-精囊区。MRI检查首先观察精囊腺,值得注意的是检查前应做好禁欲准备,若正常精囊形态消失,排除外压性病变,则基本可以确定为精囊发育不全或不发育。若发现射精管-精囊区囊肿,则应重点观察囊肿的位置及形态。精囊囊肿及输精管囊肿位于前列腺以外,且走行及其腺管状结构较有特征性,与射精管囊肿及苗勒管囊肿鉴别不困难。若为前列腺区单发的水滴状囊肿,则需要在苗勒管囊肿及射精管囊肿之间进行鉴别,苗勒管囊肿属中线区囊肿,而射精管囊肿为中线旁囊肿,两者的位置有细微的差别。若为精囊区的单发或多发的不规则囊肿,则需加做腹部扫描,排除肾脏病变;如同侧肾脏缺如,则考虑Zinner综合征;如有双侧多囊肾,同时有家族史,则考虑ADPKD;囊肿或扩张管道形态不规则,且有一些相关的临床症状,多考虑精囊炎所致。
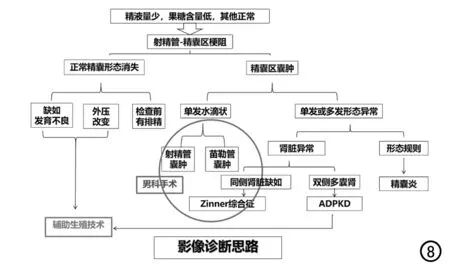
图8 射精管-精囊区梗阻性病变的诊断思路示意图。
正确的诊断及治疗对于患者意义重大,比如前列腺苗勒管囊肿、射精管囊肿及Zinner综合征只需要通过微创手术解除梗阻即可恢复患者的生育能力[21],但精囊发育不全或不发育及ADPKD则需进行产前咨询,进行相关的辅助生育手段,也许才是优生优育的更佳治疗选择。
综上所述,射精管-精囊区所致梗阻性无精子症病变复杂,但不同病变有其特征性MRI表现。综合分析、掌握该区域病变的MRI诊断与鉴别诊断要点,有利于做出全面准确的诊断,以协助临床进行个性化的评估及治疗。