非小细胞肺癌淋巴结转移与肿瘤原发灶最大径及18F-FDG PET/CT代谢参数的相关性
2019-04-28周锦汤泊张银徐阳胡春峰
周锦,汤泊,张银,徐阳,胡春峰
1.徐州医科大学医学影像学院,江苏徐州 221004;2.南京中医药大学沭阳附属医院影像科,江苏宿迁 223600;3.徐州医科大学附属医院影像科,江苏徐州 221006; *通讯作者 胡春峰 hcfxz@163.com
肺癌在恶性肿瘤中的发病率较高,是最常见的恶性肿瘤之一,其中非小细胞肺癌(non-small cell lung cancer,NSCLC)约占肺癌的 80%~85%[1-2],是否发生淋巴结转移对患者的预后有重要影响。近年来,关于肺癌18F-脱氧葡萄糖(18F-FDG)PET/CT代谢参数和淋巴结转移相关性的研究逐渐增多[3-4],但受手术条件的限制,对肺癌 N3分期的研究相对较少。本研究回顾性分析 87例经手术病理证实为NSCLC的患者或部分行PET/CT显像提示肺占位伴淋巴结FDG代谢异常增高,后经皮肺穿刺证实肺占位为 NSCLC并经皮淋巴结活检证实淋巴结为NSCLC转移所致患者的18F-FDG PET/CT资料,以期寻找肺癌原发灶的最大标准化摄取值(maximum standardized uptake value,SUVmax)、平均标准化摄取值(mean standardized uptake value,SUVmean)、代谢体积(metabolic tumor volume,MTV)、病灶糖酵解总量(total lesion glycolysis,TLG)以及肿瘤原发灶的最大径与区域淋巴结转移及N分期的相关性。
1 资料与方法
1.1 研究对象 选取2015年12月-2018年1月于我院行18F-FDG PET/CT检查且初诊为NSCLC的87例患者,纳入标准:①经手术证实为NSCLC伴或不伴区域淋巴结转移(N0~N2);经皮淋巴结活检证实为 NSCLC伴区域淋巴结转移(N3);②患者行PET/CT检查前未行放化疗及其他相关治疗;③患者行PET/CT检查和手术或经皮淋巴结活检时间间隔不超过2周;④NSCLC为首发肿瘤,伴或不伴有形态学上的肿大淋巴结。其中59例为腺癌,26例为鳞癌,2例为大细胞癌。其中经手术证实59例,经皮淋巴结活检证实28例;男52例,女35例;年龄28~83岁,平均(63.9±9.5)岁。患者的N分期参照国际肺癌研究联合会第8版分期标准[5]。本研究获得我院伦理委员会审核批准[审批号:(2018)医学论文伦理审查第(016)号]。
1.2 仪器与方法 患者禁食 6 h以上,控制血糖<11.1 mmol/L,静脉注射18F-FDG 3.70~5.55 MBq/kg。显像剂由南京安迪科公司提供,放化纯度>95%。安静休息 60 min后行 PET/CT显像。采用 GE公司DiscoveryTMPET/CT 610扫描仪。先行CT扫描,管电压120 kV,管电流120~140 mA,层厚5.0 mm;后行PET扫描,3D模式,2 min/床位,7~8个床位。应用CT数据进行衰减校正,迭代法重建,最终获得CT、PET及PET/CT融合图像。
1.3 图像分析 由PET/CT中心2名医师独立分析并达成一致意见。从CT重建图像上选取较大层面测量出原发灶最大径,根据肿瘤原发灶的最大径,分为结节组(≤3.0 cm)、肿块组(>3.0 cm),其中结节组28例,肿块组59例。根据CT所示沿病变边缘勾画感兴趣区(ROI),由计算机自动得出病变的SUVmax;采用相对阈值法,以 SUVmax的 40%作为阈值,由软件自动在横断位、矢状位及冠状位上对病灶进行容积分割,得出原发灶的SUVmean、MTV,并根据公式(1)计算TLG。

1.4 统计学方法 应用SPSS 19.0软件,呈正态分布的计量资料以±s表示,组间比较采用成组资料t检验,采用Pearson相关分析观察SUVmax、SUVmean与原发灶长径、TNM 分期、临床分期及分化程度的相关性;非正态分布的数据以M(Q1,Q3)表示,组间比较采用Mann-WhitneyU检验,采用Spearman相关性分析观察 MTV、TLG与上述临床病理特征的相关性。通过受试者工作特性(ROC)曲线分析NSCLC的最大径、代谢参数与淋巴结转移的相关性,以约登指数最大法寻找最佳诊断界值。根据原发灶最大径和SUVmax的界值进行分组,将病例分为低危组(21例)、中危组(33例)和高危组(33例)。率的比较采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 NSCLC原发灶最大径 87例NSCLC患者中,结节组肿瘤原发灶最大直径为 1.0~3.0 cm,平均(2.21±0.54)cm;肿块组肿瘤原发灶最大直径为3.1~15.2 cm,平均(5.85±2.44)cm。
2.2 NSCLC原发灶的代谢参数 87例NSCLC患者原发灶的 SUVmax、SUVmean、MTV、TLG 分别为9.13±5.12、5.26±2.88、12.56(4.98,29.41)cm3、76.53(16.20,211.20)g。
2.3 NSCLC原发灶代谢参数与最大径的关系 结节组与肿块组各代谢参数间差异均有统计学意义(P<0.05)。SUVmax、SUVmean、MTV、TLG与肿瘤原发灶最大径均呈正相关(r=0.640、0.636、0.749、0.789,P均<0.001)。见表1。
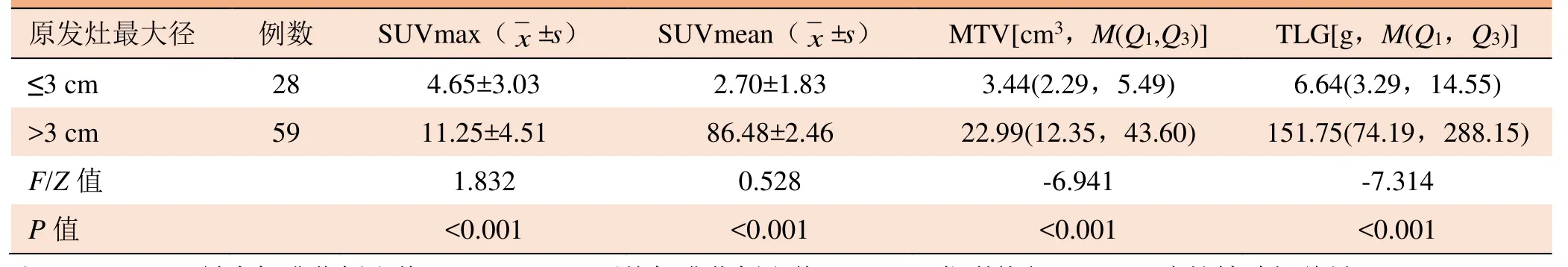
表1 87例NSCLC原发灶最大径与代谢参数的关系
2.4 NSCLC原发灶的最大径、代谢参数与 N分期的相关性 原发灶的最大径与患者的N分期呈中等正相关(r=0.368,P<0.05);SUVmax、SUVmean与肿瘤原发灶的 N分期呈中等正相关(r=0.335、0.331,P均<0.05);MTV、TLG与肿瘤原发灶的N分期均无相关性(r=0.167、0.198,P均>0.05)。
2.5 ROC曲线分析 肿瘤原发灶最大径的 ROC曲线下面积(AUC)为0.681(P<0.05),当原发灶最大径为4.95 cm时,AUC最大,为预测淋巴结转移的界值,约登指数最大为 0.369,此时敏感度为 53.3%(32/60),特异度为85.2%(23/27),阳性预测值为91.4%(32/35),阴性预测值为44.2%(23/52),诊断准确率为63.2%(55/87)。见图1。
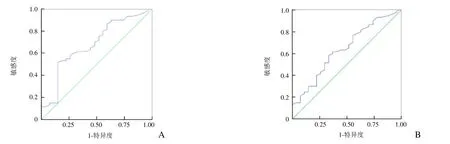
图1 原发灶最大径(A)、SUVmax(B)与淋巴结转移的ROC曲线
SUVmax、SUVmean的AUC分别为0.684、0.681(P均<0.05),其中SUVmax的AUC最大,具有较高的诊断效能。SUVmax=5.75为诊断NSCLC有无淋巴结转移的界值,此时的约登指数最大(0.348),敏感度为86.7%(52/60),特异度为51.6%(14/27),阳性预测值为78.8%(52/66),阴性预测值为66.7%(14/21),诊断准确率为75.9%(66/87)。
低危组原发灶最大径≤4.95 cm且SUVmax≤5.75,典型病例见图2A~D;中危组原发灶最大径≤4.95 cm且 SUVmax>5.75,或原发灶最大径>4.95 cm且SUVmax≤5.75;高危组:原发灶最大径>4.95 cm 且SUVmax>5.75,典型病例见图2E~H。低危组、中危组和高危组的淋巴结转移发生率分别为 33.3%(7/21)、72.7%(24/33)、87.9%(29/33),差异均有统计学意义(χ2=18.19,P<0.05)。
3 讨论
N分期对于NSCLC治疗方案的选择具有重要意义[6]。胸部CT是目前术前预测NSCLC淋巴结转移最常用的无创方法,主要是通过观察淋巴结的大小和形态判断,有一定的局限性,其判断NSCLC淋巴结转移的敏感度较低[7-8],而支气管镜、纵隔镜及经支气管穿刺等方法也有其局限性,会给患者带来一定的创伤,并存在操作风险。因此,寻找一种简单有效的方法判断淋巴结转移是临床亟待解决的问题,也是目前研究的热点。18F-FDG PET/CT集解剖形态成像与功能代谢成像于一身,在恶性肿瘤尤其是肺癌的诊断、分期、疗效评价等方面发挥重要作用[9-10]。SUVmax是病灶葡萄糖代谢的最高值,SUVmean是病灶葡萄糖代谢的平均值。MTV和TLG是PET/CT的体积参数。MTV是图像上 SUV处于一定阈值内所有病灶的体积,TLG是SUVmean和MTV的乘积,既能够反映病灶的代谢水平,也能反映病灶的代谢体积大小。本研究结果表明,肿瘤原发灶体积参数MTV、TLG与淋巴结转移无相关性;任胜男等[11]对93例N1~N2期NSCLC病例研究表明,SUVmax、SUVmean、MTV和TLG均与NSCLC的淋巴结转移有相关性,并且TLG对于预测淋巴结转移有较高的效能。本研究不完全相符,可能是因为此前研究采集的样本中仅包含N1~2分期,本研究的样本中包含了 N3分期,样本选择的改变可能是造成研究结果不一致的原因;也可能因为部分肿瘤原发灶周围合并炎症、与邻近转移的淋巴结融合,导致测量MTV时部分测量数据偏高,可能对统计结果产生一定的影响。通过ROC曲线分析,PET/CT代谢参数SUVmax对淋巴结转移有更好的预测效能(AUC=0.684,P<0.05)。当SUVmax=5.75时,约登指数最高,AUC值最大,提示SUVmax=5.75是预测淋巴结转移的界值,此时诊断敏感度较高;当SUVmax>5.75时,淋巴结转移的发生率明显高于SUVmax<5.75者,这可为临床制订治疗方案提供参考意见,既往研究表明,NSCLC原发灶的代谢参数SUVmax与淋巴结转移呈正相关,是预测淋巴结转移的较好指标[12-14],本研究与此结果相符。

图2 低危和高危肺癌患者的典型PET/CT图像。男,74岁,右肺中叶高分化腺癌,T1cN0M0,临床分期Ia 3期。18F-FDG PET/CT示右肺中叶外侧段软组织密度结节灶(箭,A~D),FDG代谢轻度异常增高,SUVmax 1.36,SUVmean 0.79,MTV 5.39 cm3,TLG 4.25 g,未见淋巴结转移。男,75岁,右肺上叶低分化腺癌,T4N3M1c,临床分期IVb期。18F-FDG PET/CT示右肺上叶软组织密度肿块(箭,E~H),FDG代谢异常增高,SUVmax 11.66,SUVmean 5.75,MTV 416.27 cm3,TLG 2393.82 g。右肺门、纵隔内(箭头,F)及腹腔淋巴结转移,双侧肾上腺转移(箭头,G)
本研究结果表明,NSCLC原发灶最大径与肿瘤N分期呈正相关,原发灶最大径越大,肿瘤的N分期越高,与既往相关研究结果相符[15]。ROC曲线分析显示,原发灶最大径对淋巴结转移有较好的预测效能(AUC=0.681,P<0.05),当原发灶长径>4.95 cm时,发生淋巴结转移的几率明显增加。因此,根据术前或肺穿刺及淋巴结活检前的肿瘤原发灶最大径和SUVmax将肿瘤分为低危组、中危组、高危组,3组的淋巴结转移率分别为33.3%、72.7%和87.9%,低危组的淋巴结转移率明显低于中危组和高危组,表明当肿瘤原发灶最大径≤4.95 cm 且 SUVmax≤5.75时,NSCLC发生淋巴结转移的几率较其他情况明显降低。因此,临床医师可根据术前病灶的PET/CT显像特点选择不同的手术方式及治疗方案,从而减少患者的创伤,避免无效治疗。
本研究存在一定的局限性:①本研究是单中心、回顾性分析,例数较少,可能导致病例选择存在一定的偏倚;②本研究未对淋巴结大小和淋巴结的SUV值进行分析;③本研究样本中鳞癌数较少,故未将腺癌、鳞癌分别研究,后续将增加样本量分别研究。
总之,18F-FDG PET/CT所测的NSCLC原发灶的SUVmax和最大径与淋巴结转移有关;肿瘤原发灶的SUVmax联合原发灶的最大径可以预测淋巴结转移的风险;SUVmax越大、原发灶最大径越大,越易发生淋巴结转移。PET/CT显像结果可为临床制订个性化的治疗方案提供参考依据。
