淋巴瘤治疗相关的心血管并发症研究*
2019-04-18韩森安涛刘卫平米岚季新强方健张宇辉朱军
韩森 安涛 刘卫平 米岚 季新强 方健 张宇辉 朱军
淋巴瘤为一种起源于淋巴结或淋巴组织的恶性肿瘤。随着治疗手段的提高,患者的预后明显改善[1],但是许多治疗相关的并发症,尤其是心血管并发症可能显现出来。既往研究药物的心血管并发症一般是按照不同的药物分类进行,如蒽环类药物的心脏毒性,可能导致心功能不全/心力衰竭,严重时危及生命[2-3],但是心血管并发症的研究很少按照疾病分类进行。淋巴瘤患者作为一组特殊人群,在抗肿瘤治疗过程中和随访期间会发生怎样的心血管并发症,以及这些心血管并发症对预后产生何种影响,目前鲜见大规模的临床研究报道。因此,本文对1 173例淋巴瘤患者的心血管并发症进行研究,旨在更好地认识和处理淋巴瘤治疗相关的心血管并发症。
1 材料与方法
1.1 病例资料
收集北京大学肿瘤医院1995年1月至2017年12月期间收治的淋巴瘤患者,筛选出其中病历资料完整、并有完整随访的患者作为研究对象。入选标准为:1)经过病理学证实的淋巴瘤患者;2)随访已经结束,即观察到患者的生存终点。
排除标准为:1)临床诊断疑似淋巴瘤,但尚无病理学确诊的患者;2)淋巴结转移癌,即淋巴结只是其他原发恶性肿瘤的转移部位;3)临床病历资料严重缺失;4)失访和正在随访中的患者。
1.2 研究方法
收集患者的临床病历资料,包括患者的基本信息、确诊淋巴瘤的时间、肿瘤病理诊断及分期、抗肿瘤治疗情况、是否发生心血管并发症、是否因心血管并发症导致治疗方案改变、患者的生存期(overall survival time,OS)。淋巴瘤的病理类型分为两大类,即霍奇金淋巴瘤(Hodgkin's lymphoma,HL)和非霍奇金淋巴瘤(non-Hodgkin's lymphoma,NHL)。心血管并发症包括下述9 大类[4]:1)心功能不全/心力衰竭;2)高血压;3)冠心病;4)心律失常;5)血栓栓塞性疾病;6)周围血管病和脑卒中;7)肺动脉高压;8)瓣膜病;9)心包疾病及其他。
本研究为回顾性研究,对患者无干预。研究流程符合北京大学肿瘤医院伦理学要求及赫尔辛基宣言。
1.3 统计学分析
采用SPSS 21.0软件进行统计学分析。连续变量用表示,采用t检验进行比较。分类变量用计数及百分数表示,采用χ2检验或Fisher精确检验进行比较。生存分析采用Kaplan-Meier 法。采用Log-rank检验比较组间的生存差异。P<0.05(双侧)为差异具有统计学意义。
2 结果
2.1 基线资料
1 173 例患者中男性742 例(63.3%),女性431 例(36.7%),年龄8~92 岁,中位年龄56 岁。HL 77 例(6.6%),NHL 1 095 例(93.4%),病理分类不明确1例。肿瘤分期情况:Ⅰ期60 例(5.1%);Ⅱ期196 例(16.7%);Ⅲ期225 例(19.2%);Ⅳ期672 例(57.3%);分期不详/无法分期20 例(1.7%)。总体人群的OS为0~253个月,中位生存期为20个月。
2.2 淋巴瘤患者的治疗情况
因为淋巴瘤患者的治疗情况复杂多样,难以进行统一分类和统计,因此本研究仅统计主要的药物治疗方案。HL 的化疗方案包括ABVD 方案(多柔比星、博来霉素、长春新碱和达卡巴嗪)和BEACOPP 方案(博来霉素、依托泊苷、多柔比星、环磷酰胺、长春新碱、甲基苄肼和泼尼松)。NHL 的化疗方案包括CHOP 方案(环磷酰胺、多柔比星、长春新碱和泼尼松)、EPOCH方案(依托泊苷、泼尼松、长春新碱、环磷酰胺、多柔比星)、CHOP-EP 方案(环磷酰胺、多柔比星、长春新碱、泼尼松、依托泊苷、顺铂)、CHOP-L 方案(环磷酰胺、多柔比星、长春新碱、泼尼松、左旋门冬酰胺酶/培门冬酶)、R-CHOP方案(利妥昔单抗、环磷酰胺、多柔比星、长春新碱、泼尼松)、R-COP 方案(利妥昔单抗、环磷酰胺、长春新碱、泼尼松)、RCHOPE方案(利妥昔单抗、环磷酰胺、多柔比星、长春新碱、泼尼松、依托泊苷)、FCR方案(氟达拉滨、环磷酰胺、利妥昔单抗)、R-TOPP方案(利妥昔单抗、替莫唑胺、长春新碱、甲基苄肼、泼尼松)、BFM-90 方案[VDLP 方案(长春新碱、柔红霉素、左旋门冬酰胺酶/培门冬酶、泼尼松)/CAT 方案(环磷酰胺、阿糖胞苷、6-巯嘌呤)/MTX(甲氨蝶呤)交替化疗]、hyper-CVAD±R 方案[A 方案(环磷酰胺、长春新碱、多柔比星、泼尼松)/B方案(甲氨蝶呤、阿糖胞苷)交替化疗]。
不同化疗方案存在较大差异,相同方案的具体剂量也不同。因为本研究重点关注心脏毒性,所以仅选取具有代表性的蒽环类药物进行统计。蒽环类药物有很多种,包括阿霉素(多柔比星)、表阿霉素(表柔比星)、吡柔比星和脂质体阿霉素等,为方便计算,本研究中不同蒽环类药物均换算成阿霉素剂量密度(mg/m2)来计算。本研究结果显示:蒽环类药物(阿霉素)的累积剂量为0~850 mg/m2,中位数为200 mg/m2,见表1。
1 173 例患者中,8 例(0.7%)接受过胸部/纵隔放疗;131 例(11.2%)接受过大剂量化疗联合自体干细胞移植治疗。
一线治疗效果:完全缓解(complete response,CR)/不确定的完全缓解(unconfirmed complete remission,Cru)患者200 例(17.1%),部分缓解(partial response,PR)患者455例(38.8%),疾病稳定(stable disease,SD)患者137 例(11.7%),疾病进展(progressive disease,PD)患者130例(11.1%),未评效/评效不详者251例(21.4%),见表1。

表1 蒽环类药物的累积量和一线治疗效果
2.3 治疗相关的心血管并发症
1 173 例患者中发生治疗相关的心血管并发症137 例(11.7%)。具体情况包括:心功能不全/心力衰竭15例,高血压2例,冠心病9例,心律失常54例,血栓栓塞性疾病44例,周围血管病和脑卒中7例,肺动脉高压1 例,心包疾病及其他5 例,无1 例瓣膜病,见表2。

表2 淋巴瘤患者的心血管并发症
按照淋巴瘤的病理分类,HL患者与NHL患者发生治疗相关心血管并发症的风险无显著性差异(9.1%vs.11.9%,P=0.463,表3)。根据淋巴瘤的生物学行为将NHL 进一步分为3 类:惰性淋巴瘤(如滤泡淋巴瘤、边缘区淋巴瘤、小淋巴瘤细胞淋巴瘤/慢性淋巴细胞白血病、淋巴浆细胞淋巴瘤、蕈样霉菌病等)、侵袭性淋巴瘤(如弥漫大B细胞淋巴瘤、NK/T细胞淋巴瘤鼻型及其他多数外周T/NK细胞淋巴瘤类型)、高度侵袭性淋巴瘤(如淋巴母细胞淋巴瘤、伯基特淋巴瘤)。3组患者发生心血管并发症的风险无显著性差异(9.1%vs.12.7%vs.9.1%,P=0.296,表3)。
2.4 心血管并发症对原定抗肿瘤治疗方案的影响
104 例(8.9%)患者因为心血管并发症导致原定抗肿瘤治疗方案的调整,包括终止治疗、暂停原治疗方案、化疗减量、更换原化疗方案中的药物等。另外,患者均未使用蒽环类药物心脏保护剂右丙亚胺。
2.5 心血管并发症对预后的影响
发生心血管并发症患者的中位生存期为25.0 个月,未发生心血管并发症患者的中位生存期为20.0个月,两组之间的差异无统计学意义(P=0.135,图1)。
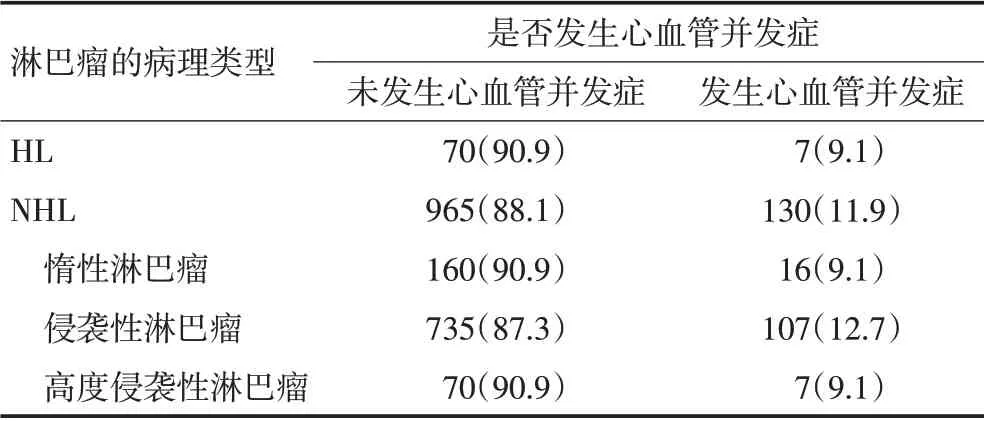
表3 HL与NHL患者的心血管并发症情况 例(%)

图1 淋巴瘤患者的生存曲线
3 讨论
心血管病为导致淋巴瘤患者死亡的一项重要原因[5-6]。有研究显示,与普通正常人群相比,年龄<21岁的HL 患者心血管病的相对死亡风险高达13.6倍[7]。有研究发现弥漫大B 细胞淋巴瘤患者死于心血管病的概率是普通人群的26.4 倍[8]。一项针对老年初治弥漫大B细胞淋巴瘤的临床试验中,399例患者接受CHOP或R-CHOP方案化疗,在随访5年时11例患者(2.8%)死于心血管病[9]。因此,淋巴瘤治疗相关的心血管并发症受到越来越多的关注。
本研究显示,淋巴瘤患者中治疗相关的心血管并发症的发生率为11.7%,属于常见的不良反应。主要原因考虑为:1)淋巴瘤的治疗中常用的CHOP 方案、CHOP-E 方案、CHOP-L 方案、ABVD 方案、BEACOPP 方案、EPOCH 方案等,均含有潜在心脏毒性的蒽环类药物(多柔比星、表柔比星、吡柔比星和脂质体阿霉素等);2)除蒽环类药物以外,淋巴瘤化疗常用的烷化剂,包括环磷酰胺(CTX)和异环磷酰胺,另外还有顺铂、氟达拉滨、长春花碱类,均有一定的心血管毒性[4];3)淋巴瘤患者的生存期较长,接受的化疗周期数多,蒽环类药物的累积剂量大,随着时间的延长,蒽环类药物的长期并发症可能显现出来[10]。虽然本研究中患者的蒽环类药物累积剂量范围不大,换算为阿霉素的中位剂量仅200 mg/m2,但不能仅根据蒽环类药物的剂量来判断是否容易产生心血管并发症。因为蒽环类药物导致心脏毒性的危险因素包括:累积剂量、女性、年龄(>65岁或<18岁)、肾功能不全、纵隔放疗史、使用其他具有心脏毒性的伴随药物(包括CTX、曲妥珠单抗和紫杉醇)以及既往的心血管疾病等[11-13]。本研究中淋巴瘤治疗相关的心血管并发症发生率可能低于国外的报道,如国外一项研究显示老年进展期的NHL患者,随访5年后心力衰竭的发生率达到17%。原因可能为:本研究收集的心血管并发症多来自门诊和住院治疗期间,而抗肿瘤治疗结束后患者可能随访不充分,因此统计得出的心血管并发症的比例低于实际发生率。
本研究中,最常见的心血管并发症是心律失常和血栓栓塞性疾病。而国外研究显示,心功能不全/心力衰竭可能是肿瘤患者最常见的心血管并发症[14]。考虑原因可能为:1)部分心功能不全的患者无明显症状,所以不易被临床发现,而心律失常的症状相对比较明显,并且心电图检查是常规而简便的检查,容易发现心律失常这一心血管并发症;2)静脉血栓栓塞症是肿瘤患者常见的并发症[15-16]。在活动性肿瘤,尤其是肺癌、胰腺癌和血液系统恶性肿瘤中,静脉血栓栓塞症的发生风险可能更高[17]。在接受系统性治疗尤其是化疗时,静脉血栓栓塞症的发生风险显著增加[18]。而且静脉血栓栓塞症容易出现下肢水肿或胸闷等症状,容易引起临床医生的重视;3)心功能不全/心力衰竭有很多发生在淋巴瘤治疗结束的长期随访中,而不是抗肿瘤治疗期间。按照心脏毒性出现的时间,其可以分为急性、慢性和迟发性心脏毒性。其中,急性多表现为心律失常,其中以QT间期延长的发病率较高和危害性较大[19]。慢性和迟发性心脏毒性主要为心功能不全和心力衰竭。
本研究中不同类型的淋巴瘤患者治疗相关的心血管并发症发生率并无明显差异。原因考虑为:1)虽然蒽环类药物的心脏毒性呈现剂量累积性,但本研究中绝大部分患者的蒽环类剂量并不大,所以总体心血管并发症的风险不高;2)本研究对于淋巴瘤类型的区分并不详细,仅大致分为HL 和NHL,NHL仅大致分为惰性、侵袭性和高度侵袭性淋巴瘤。而淋巴瘤的类型复杂多样,若详细分析不同亚型,其心血管并发症可能会有所差别。本研究还分析了心血管并发症对于患者预后的影响。结果显示虽然部分淋巴瘤患者出现治疗相关的心血管并发症,但并未影响到患者的OS。考虑原因为:1)虽然患者出现心血管并发症,但是处理及时,并且后续的治疗方案做出相应调整,减少了有潜在心脏毒性药物的使用。例如,本研究中8.9%患者因为心血管并发症调整了治疗方案;2)本研究中的心血管并发症大部分为急性,经过治疗后很可能稳定或好转,因此并不影响患者的长期预后。
本研究的局限性包括:1)虽然淋巴瘤患者病例数较多,但均来自北京大学肿瘤医院单中心,因此可能存在偏倚;2)本研究收集到的心血管并发症大多发生在抗肿瘤治疗期间门诊和住院的病历资料相对完整,而长期随访中的患者情况不易准确获得,因此低估了心血管并发症的发生率;3)随访时间较短,许多治疗相关的心血管并发症的出现时间较晚,因此可能未能随访到此类心血管并发症的全貌;4)本研究未统计淋巴瘤患者既往的心血管病史及其高危因素,因此淋巴瘤治疗相关的心血管并发症无法具体分析是新出现的疾病,还是原有心血管病的复发和加重;5)严格意义上讲应该对所有治疗相关的心血管并发症按照常见不良事件评价标准(CTCAE)进行分级,但本研究的数据收集不够精细,未能对心血管并发症的严重程度进行分级,故无法进行更深入的分层分析。
综上所述,心血管并发症为淋巴瘤治疗相关的常见并发症,其中以心律失常和血栓栓塞性疾病为主。不同类型的淋巴瘤患者之间心血管并发症发生率无显著性差异。淋巴瘤治疗相关的心血管并发症对患者的预后无明显不良影响。深入了解淋巴瘤治疗相关的心血管并发症,有利于采取措施进行相应的预防和治疗。
