内镜括约肌切开联合腹腔镜胆囊切除术治疗胆囊结石合并胆总管结石的Meta分析
2019-04-18汤普森刘正昊崔君鹏刘宝林
汤普森, 刘正昊, 崔君鹏, 刘宝林
中国医科大学附属盛京医院普外科,辽宁 沈阳 110004
研究表明,近10%的患者身上可发现胆囊结石合并胆总管结石,并引发如胆管炎和胰腺炎等严重并发症[1]。传统术式,开腹胆总管探查术,在一段时期内保持着优势地位[2]。然而,自80年代末期随着腔镜技术、内镜技术的发展,人们在针对胆总管结石的处理方法上有了更多的思考和争议[3]。
对于合并胆总管结石的治疗,目前可行的术式包括:术前行内镜下胰胆管逆行性造影(endoscopic retrograde cholangiopancreatography, ERCP)、内镜下括约肌切开(endoscopic sphincterotomy, EST)联合腹腔镜下胆囊切除术(laparoscopic cholecystectomy, LC)[4-5]、经胆囊管胆道造影合并胆总管探查术[6]、术后ERCP、EST取石术[7]、LC合并腹腔镜胆总管探查术(laparoscopic common bile duct exploration, LCBDE)[4]或术中ERCP、EST取石术[8],以及开腹胆囊切除胆总管探查术[9]。
随着手术的开展,临床医师对于胆总管结石应该采用一期处理方式或两期处理方式发生争议[10-11]。尽管有报道称,胆囊结石合并胆总管结石的一期处理具有高效、减少平均住院日的优势[12]。仍有观点认为EST联合LC有其独特的优势。因此,我们通过该研究来比较两种微创术式治疗胆囊结石合并胆总管结石的有效性和安全性。
1 材料与方法
1.1文献检索策略从Cochrane Library、PubMed、CNKI、万方数据库中,以“合并胆总管结石”、“内镜下括约肌切开术”、“腹腔镜胆囊切除术”为主题词,搜索已公开发表的全部文献,无语言限制,出版日期截至2018年4月,同时查阅纳入研究的参考文献。
1.2文献的纳入标准纳入该研究的文献需要满足如下纳入标准:(1) 研究类型:随机对照试验(randomized controlled trails,RCTs);(2) 研究人群:确诊或可疑胆总管结石合并胆囊结石的患者;(3) 干预措施:LC+LCBDE;LC+EST;(4) 预后统计:结石清除例数、残石情况、中转其他术式、手术时间、住院时长和并发症的发生。
1.3数据提取数据由2位作者使用保准数据提取表进行数据提取,并进行交叉核对,针对异议,讨论并达成一致后,纳入研究。提取的信息包括:第一作者、出版年月、国家、性别组成、各组病例数、平均年龄、结石清除率、残石率、中转率、手术时间、住院时间和并发症发生数。
1.4文献质量评价本研究依照Cochrane协作网偏倚风险评价标准[13],根据随机分配方法,分配方案隐藏,盲法的实施,数据的完整性,选择性报告研究结果,其他偏倚来源,将各研究评估为“低风险偏倚”、“偏倚风险不确定”、“高偏倚风险”。
本研究使用证据推荐分级的评估、制定与评价工作组(Grading of Recommendations Assessment Development and Evaluation, GRADE)[14]的方法来评估证据的质量。本文使用GRADE profiler 3.0 绘制出评价表。
1.5统计学分析该研究使用RevMan 5.3软件进行Meta分析。本研究对二分类变量及连续性变量分别使用RR及其95%IC,WMD及其95%CI为效应分析统计量。本研究通过卡方检验,I2检验进行合并统计量的同质性检验,当I2<50%,P>0.05时,使用固定效应模型计算合并统计量,而I2≥50%,P<0.05时,则使用随机效应模型。因纳入研究较少,本研究未应用漏斗图检验可能存在的发表偏倚。P<0.05为差异有统计学意义。
2 结果
2.1文献检索初步检索出文献54篇,Cochrane Library 4篇,PubMed 40篇,CNKI 10篇,重复文献4篇,经过标题、摘要,以及全文筛选,最终9篇 RCT研究[15-23]符合纳入标准,纳入本研究中。筛选流程图见图1。
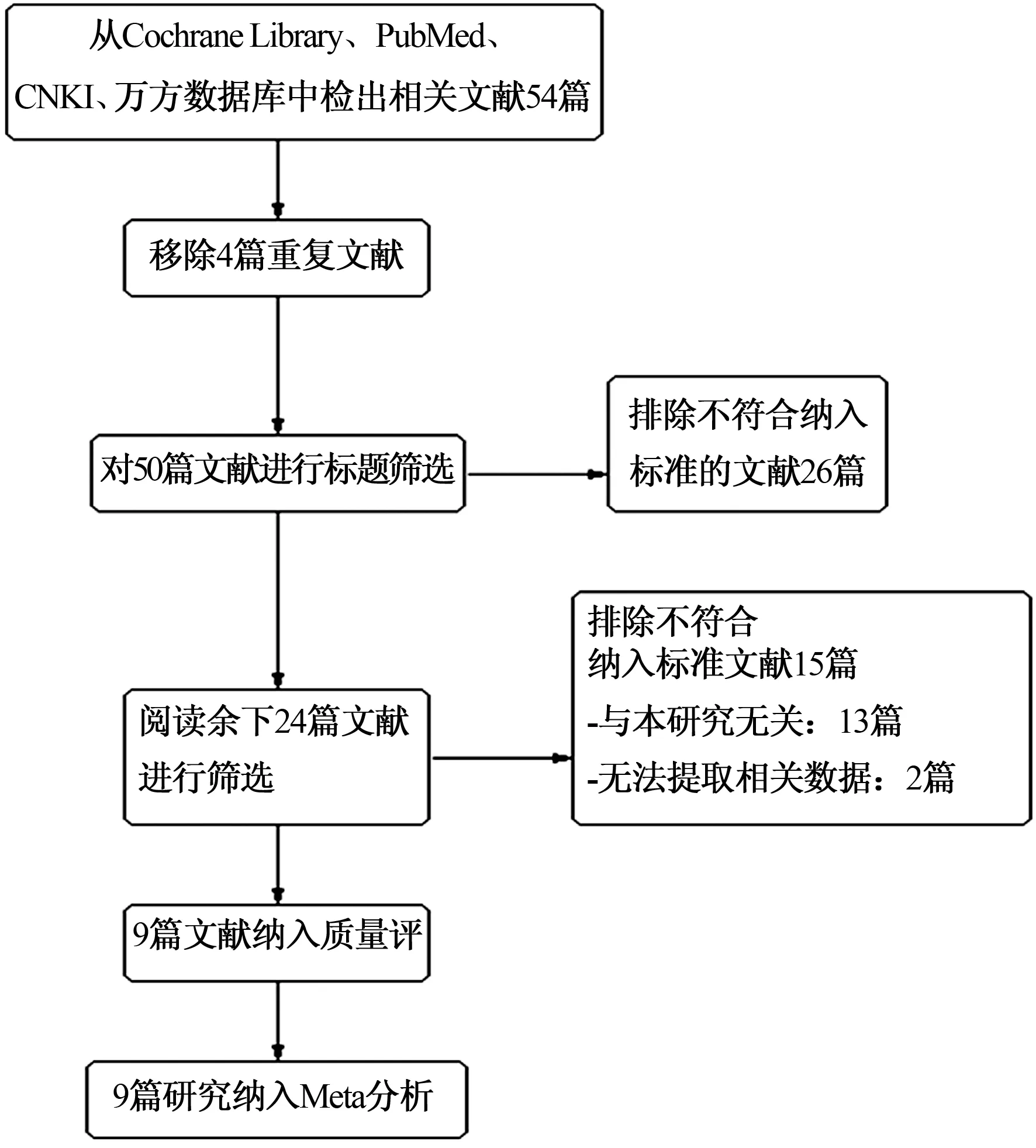
图1 文献筛选流程图Fig 1 Study-eligibility flow diagram
2.2研究特点纳入文献的基本信息见表1。纳入的研究发表于1996年至2016年,其中一项为多中心研究[23],样本合计1 154例。纳入的9篇RCTs中,3篇研究[16-17,20]使用一期EST+LC的方式治疗胆囊结石合并胆总管结石,而余下6篇研究[15,18-19,21-23]则采用二期手术(术前EST+LC)的方式。
2.3文献质量评价偏倚风险评估的细节总结见图2。纳入的9项研究中,6项研究[15,18-21,23]明确阐述了随机分配方法及分配方案的隐藏。然而,无研究报道具体盲法的实施,但考虑到鉴于手术的特质而难以实施双盲,以及手术结果的评估受盲法的影响较小。因此,本研究将盲法的实施评价为“偏倚风险不确定”。在纳入的研究中,我们并未发现数据的不完整,选择性报道研究结果,以及其他偏倚。
对于预后结果的GRADE证据评价见表2。因为“住院时长”和“手术时间”两项结果明显的异质性,本研究将这两项的证据质量的不一致性评为有影响,进而下调证据质量评级。同时,因为这两项预后结果具有较大的样本量,本研究上调了其证据质量评级。所以,如表2所示,所有预后结果均具有较高GRADE评级,表明研究结果可靠。
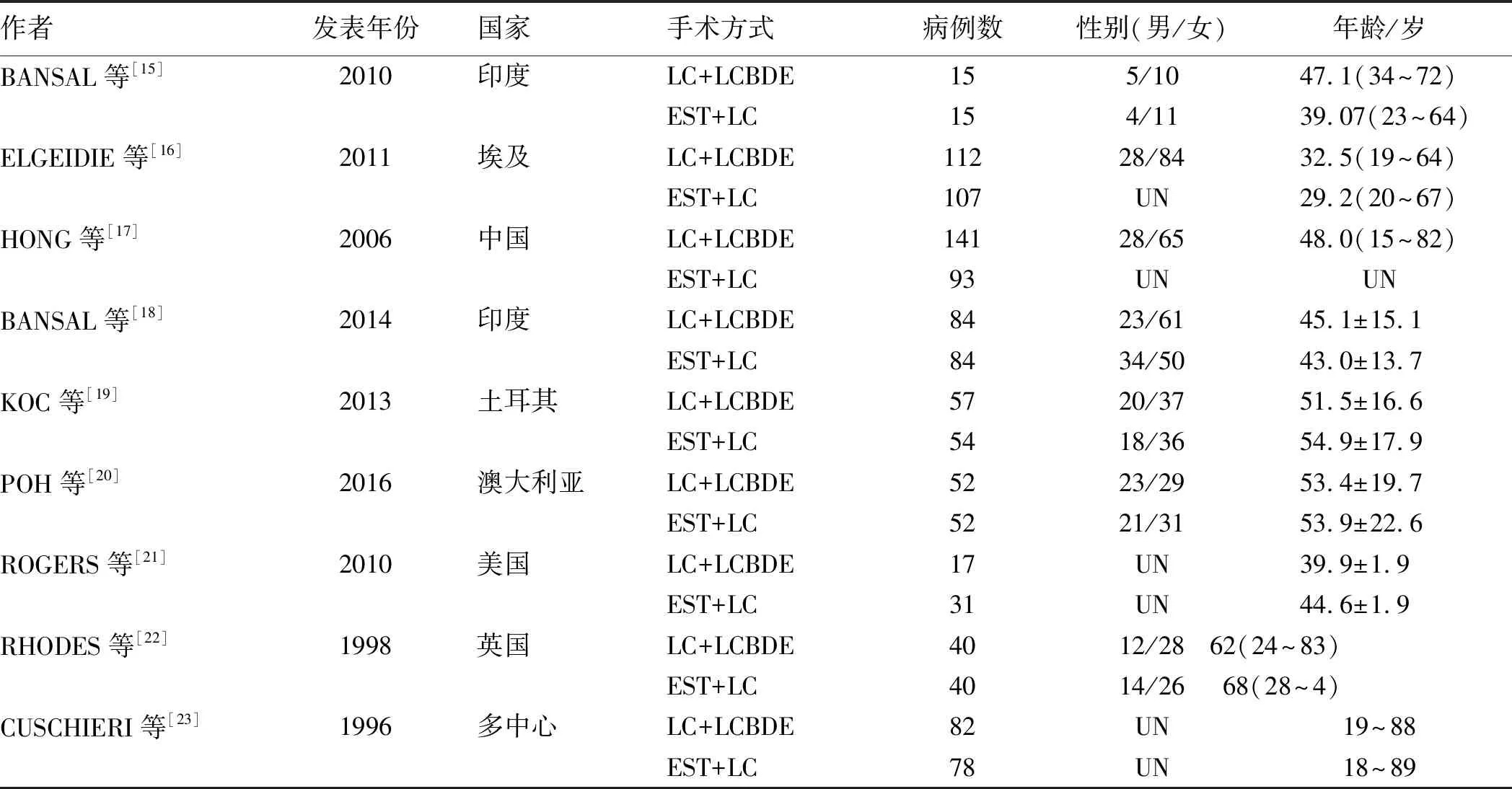
表1 纳入研究基本特征Tab 1 Baseline characteristics of included studies
注:UN:未统计。
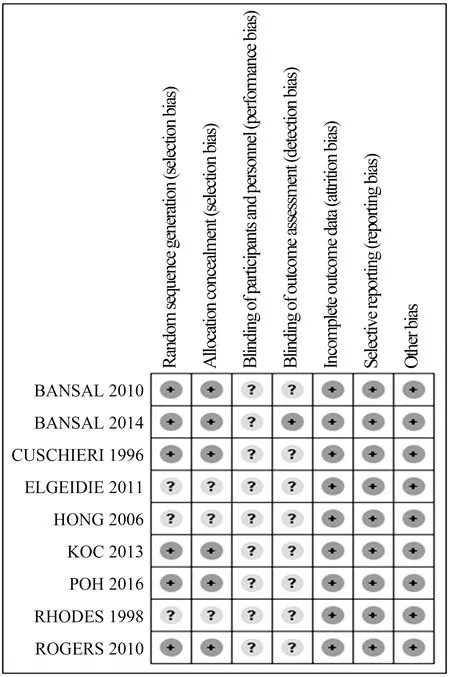
图2 偏倚风险总结Fig 2 Risk of bias summary
2.4Meta分析结果
2.4.1 胆总管结石清除率:纳入的9项研究均比较了LC+LCBDE和EST+LC手术的胆总管结石清除率。异质性检验结果显示,各研究间存在异质性(P=0.04,I2=50%),故采用随机效应模型进行Meta分析,结果显示两组胆总管结石清除率差异无统计学意义(RR=0.98,95%CI: 0.92~1.04,P=0.44)(见图3)。
2.4.2 残石率:6项研究报道并比较了LC+LCBDE和EST+LC手术的残石率。异质性检验结果显示各研究间不存在异质性(P=0.40,I2=2%),故采用固定效应模型进行Meta分析,结果显示,两组残石率差异有统计学意义(RR=2.35,95%CI:1.33~4.13,P=0.003)(见图4),可认为LC+LCBDE组的残石率高于EST+LC组。
2.4.3 中转其他术式:6项研究报道并比较了LC+LCBDE和EST+LC手术的中转其他术式情况。异质性检验结果显示各研究间不存在异质性(P=0.29,I2=19%),故采用固定效应模型进行Meta分析,结果显示两组中转其他术式率差异无统计学意义(RR=1.12,95%CI: 0.73~1.70,P=0.60)(见图5)。
2.4.4 术后并发症:纳入的9项研究均比较了LC+LCBDE和EST+LC手术的术后并发症。异质性检验结果显示各研究间不存在异质性(P=0.59,I2=0),故采用固定效应模型进行Meta分析,结果显示两组住院时间差异无统计学意义(RR=1.00,95%CI: 0.77~1.31,P=1.00)(见图6)。
2.4.5 手术时间:7项研究比较了LC+LCBDE和EST+LC手术的手术时间。异质性检验结果显示,各研究间存在异质性(P<0.05,I2=97%),故采用随机效应模型进行Meta分析,结果显示两组住院时间差异无统计学意义(WMD=0.89,95%CI:-15.20~16.98,P=0.91)(见图7)。

表2 GRADE证据分级Tab 2 GRADE evidence profile
2.4.6 住院时间:8项研究比较了LC+LCBDE和EST+LC手术患者的住院时间。异质性检验结果显示各研究间存在异质性(P=0.03,I2=56%),故采用随机效应模型进行Meta分析,结果显示两组住院时间差异有统计学意义(WMD=-0.70,95%CI:-1.14~-0.25,P=0.002)。
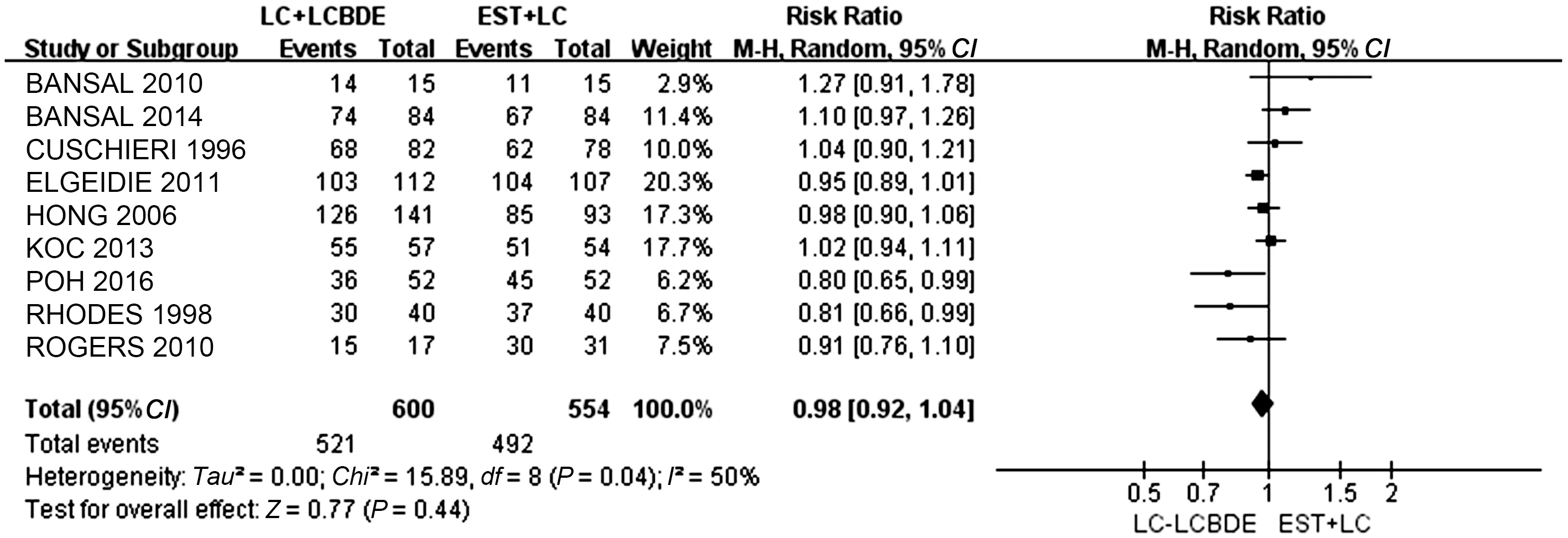
图3 LC+LCBDE与EST+LC的胆总管结石清除率对比 Fig 3 Comparison of common bile duct stones clear rate between LC+LCBDE and EST+LC
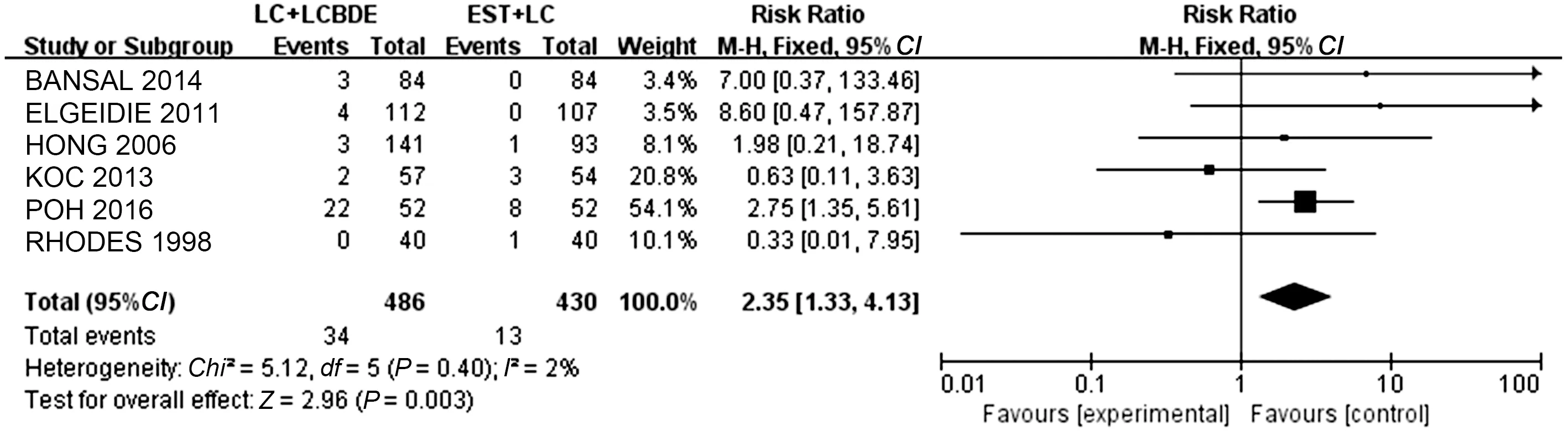
图4 LC+LCBDE与EST+LC的残石率对比

图5 LC+LCBDE与EST+LC的手术中转率对比Fig 5 Comparison of length of conversion rate between LC+LCBDE and EST+LC

图6 LC+LCBDE与EST+LC的并发症发生率对比Fig 6 Comparison of incidence of complication between LC+LCBDE and EST+LC
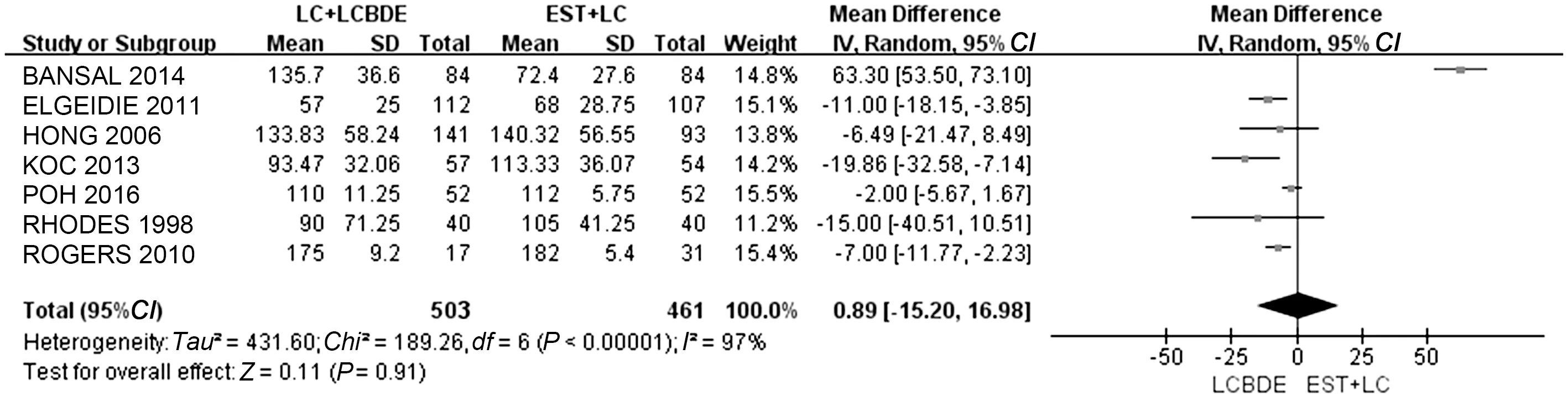
图7 LC+LCBDE与EST+LC的手术时间对比Fig 7 Comparison of length of operative time between LC+LCBDE and EST+LC
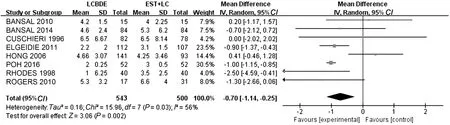
图8 LC+LCBDE与EST+LC的住院时间Fig 8 Comparison of length of hospital stay between LC+LCBDE and EST+LC
3 讨论
本研究的目的是比较LC+LCBDE和EST+LC两种术式在治疗胆囊结石合并胆总管结石时的安全性和有效性。本研究显示,在胆总管结石清除率、中转率、并发症发生率及手术时间方面,LC+LCBDE与EST+LC差异无统计学意义。然而,LC+LCBDE较EST+LC具有较高的残石率以及较少的住院时间。
胆总管结石多由胆囊结石通过胆囊管进入胆总管造成的。研究表明,高达18%的患者行胆囊切除术时,发现合并胆总管结石[24]。LC+LCBDE及EST+LC作为目前最理想的两种微创手术,广泛应用于胆囊结石及胆总管结石的治疗[25-26]。
本篇Meta分析发现,两种术式的胆总管结石清除率差异无统计学意义,这与之前的研究相符[26]。同时,在纳入的研究中,LC+LCBDE较EST+LC有较高的残石率,这可以为内镜医师提供整体并详细的胆管情况,进而明确结石位置,协助手术[20]。同时,在EST术中行括约肌切开的患者,即使在胆管造影中有遗漏的结石,也可因较宽的出口,而发生无症状的排石。
LC+LCBDE较EST+LC住院时间有明显的优越性。LC+LCBDE术可以在一次手术操作中,同时解决了胆囊结石及胆总管结石的问题。而EST+LC则为两次独立的操作,并且两次操作间隔的时间,目前也无明确规定。有研究[27]指出,EST术后超过72 h行LC术时,术后会有较高的复发率。并且,一期手术(LC+LCBDE)较两期手术(EST+LC)减少了操作损伤,以及相关术后并发症的发生,进一步减少了住院时间。
本研究表明,LC+LCBDE术及EST+LC术在清除胆总管结石方面均较有效,并发症的发生差异也无统计学意义。然而,LC+LCBDE具有较高的残石率和较短的住院时间。考虑到残石对患者术后具有更大的影响,笔者建议在临床工作中,外科医师可合理应用EST+LC术式治疗胆囊结石合并胆总管结石。
本研究应用Meta分析的方法,系统性评价了LC+LCBDE与EST+LC治疗胆囊结石合并胆总管结石的效果,为临床工作者在制定临床决策时提供了新的循证医学的证据,更好地指导临床工作。同时,本研究也存在一定的局限性。首先,纳入的研究具有一定的异质性。考虑到纳入研究的人群基本特征的不同,两期手术的间隔时间不同,以及术者经验的差异,研究间的异质性是不可避免的。其次,文献检索可能不够全面。因此,本研究的结论仍需更多的大样本、多中心随机对照试验的验证。
