MRI在神经胶质瘤诊断及预后评估中的应用进展
2019-03-15丁磊隋赫李志歧
丁磊,隋赫,李志歧
1.吉林大学中日联谊医院放射线科,吉林长春 130031;2.解放军第二〇八医院放射CT科,吉林长春 130062;
近年来,随着高分辨结构成像的飞速发展,脑肿瘤成像及临床管理逐渐走向成熟[1]。MRI作为极为重要的非侵入性检查方法,对肿瘤的临床干预具有重要的指导作用[2]。本文拟对常规及特殊MRI方法在胶质瘤诊断、治疗规划以及肿瘤的生长监控等方面的应用进行论述,分析脑结构成像、扩散加权成像(DWI)、磁共振波谱成像(MRS)、灌注加权成像(PWI)等的优势、局限性及尚未解决的难题等。
1 神经胶质瘤概述
神经胶质瘤是最常见的一种脑肿瘤。2016年版WHO中枢神经系统(CNS)肿瘤分类中首次在组织学基础上加入分子学特征,打破了仅依靠显微镜对脑肿瘤进行病理分类的原则,为分子时代的CNS肿瘤的诊断提供了新概念[3]。
新分类中将所有弥漫型胶质瘤(无论星形细胞或少突胶质细胞)均归于一类,在传统组织学表型的基础上,将肿瘤分子基因型整合其中。局限性肿瘤一般边界明确,而弥漫性肿瘤无论级别高低,均呈浸润性生长[4]。尽管肿瘤的诊疗水平飞速进步,但高级别胶质瘤的预后仍较差。神经系统成像的进步能更好地抓住肿瘤的功能以及新陈代谢特征,更好地诊断并预测复发,对影像引导下的活检及治疗均有重要意义[5]。
通过MRI,可将功能性、血流动力学、代谢、细胞、微观结构和遗传信息纳入脑肿瘤患者的临床评估中,使脑肿瘤的诊断及术前分级、术中方式、监控及评估预后个体化,更准确地诊断和识别其危险因素。本文对目前胶质瘤的MRI判读提出新的视角,以细胞的形态、肿瘤的侵入性、细胞核的分裂能力、血管新生状态以及肿瘤细胞的坏死程度等病理生理学特征进行分类阐述。
2 MRI在观察细胞形态及肿瘤侵袭性中的应用
2.1 DWI DWI是目前在活体上进行分子扩散测量与成像的唯一方法,已广泛应用于急性脑梗死的诊断及鉴别脓肿与肿瘤的坏死。DWI可通过探测肿瘤中扩散受限的水分子,引起表观扩散系数(ADC)显著下降,以此作为早期衡量疗效的标志。通常ADC值降低表示细胞成分复杂及胶质瘤级别较高(图1)。由于肿瘤细胞分布不均,人为测量感兴趣区ADC值会导致样本数据的偏差。Young等[6]研究表明,与平均值相比,对ADC值进行直方图评估能更好地体现ADC值与胶质瘤分级的相关性,通过运用高b值以及对 ADC直方图的分析,发现与低级别胶质瘤相比,高级别胶质瘤的ADC值往往会显著降低。这种经过改进的分析方法提高了DWI作为一项生物指标在对肿瘤细胞性质诊断以及对监测疗效反馈方面的意义。
2.2 扩散张量成像(DTI) 瘤周组织的浸润程度是评估肿瘤侵袭性的一项重要指标。传统的MR图像因受瘤周水肿的干扰而不能准确地评估、辨别肿瘤是否存在侵袭性。最新研究表明,DTI对肿瘤浸润程度的判断具有重要作用。DTI通过获取 6个或更多的与DWI中3个方向相反的梯度方向测量所得的数据衡量及量化水分子的扩散情况。DTI依据脑白质纤维束长轴方向的水分子扩散运动表现为高信号,实现白质纤维束成像,通过DTI数据获得的各向异性分数(FA)表示脑组织纤维结构的完整性(图2C)。纤维跟踪算法可更好地展现胶质瘤及邻近的脑白质束间的关系,因此可以在胶质瘤的分级诊断[7]、手术计划的制订、肿瘤治疗的回馈及远期预后评估中起到一定作用。部分胶质瘤会对功能性皮质以及相应的白质纤维束产生影响。通过联合DTI和功能MRI,可以大致描绘出一条巡回通路,从而帮助制订手术计划、缩减手术时间、最小程度地减少术中对脑皮质的刺激及损伤(图1C)。

图1 男,42岁,右侧颞叶WHO Ⅲ级胶质瘤。ADC图示病灶信号明显降低(A);T1WI增强扫描显示病灶呈明显强化(B);DTI纤维束走行明显受压,占位内纤维束走行中断(箭,C)
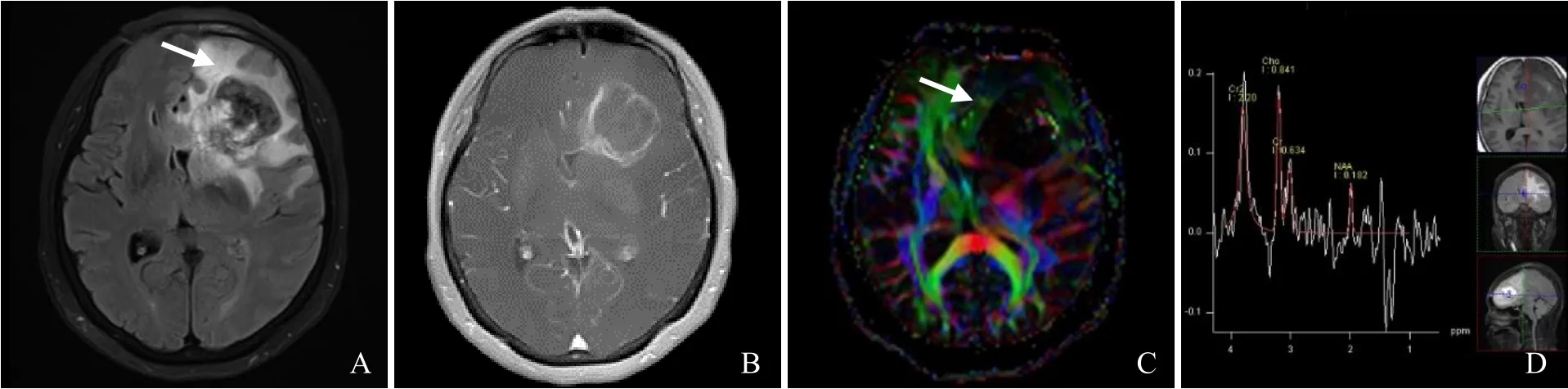
图2 女,35岁,左侧额叶WHO Ⅲ级胶质瘤。瘤周片状水肿带(箭,A);T1WI呈花环状强化(B);DTI-FA图示信号减低区,提示瘤周浸润(箭,C);MRS示Cho/Cr升高,细胞增生活跃(D)
2.3 扩散峰度成像(DKI) DTI的代数算法是以理想水的高斯分布为基础得出的,在活体人脑复杂环境中的应用并不完全符合实际情况。DKI是DTI模型的延伸,可以测量非高斯水的扩散程度,其价值已经Gupta等[5]关于峰值参数获取的研究中得到证实,较传统的扩散参数可以更好地区分高、低级别胶质瘤。
3 MRI在观察核分裂活动中的应用
3.1 钆增强T1WI 细胞核的有丝分裂及胶质瘤的扩散与肿瘤的预后相关。核抗原Ki-67的MIB-1抗体染色是目前广泛应用的方法,且Ki-67指数是更好的预后指标。传统MR增强扫描通过表现强化或非强化两种状态[8],能够分辨2.0%<Ki-67指数<8.1%。然而,这种二元的区别在判定胶质瘤强化等级方面有时不够充分。DWI及灌注MRI可同时应用于间接表现胶质瘤的有丝分裂活动[9]。
3.2 MRS MRS是一种探测活体人脑代谢活动的非侵入性手段[10]。目前临床上常用31P-MRS和1H-MRS。31P-MRS主要检测三磷酸腺苷(ATP)、磷酸肌苷(PCr)、无机磷(Pi)、磷酸单脂(PME)和磷酸双脂(PDE)等代谢物,其中ATP和PCr在能量代谢中起关键作用。1H-MRS检测的部分神经递质广泛应用于临床 MRS的研究,包括 N-乙酰天冬氨酸(NAA,2.02×10-6),胆碱(Cho,3.2×10-6),肌酸/磷酸肌苷(Cr/PCr,3.0×10-6),乳酸(3.2×10-6),脂质(0.9~1.5×10-6)以及肌醇(3.56×10-6)。尽管上述指标未具体界定对应何种肿瘤,但是如Cho/Cr比值(图2D)即可用于评价细胞的增生程度。Matsumura等[11]关于 MRS的多体素研究发现,Ki-67指数与Cho/Cr呈正相关,而与NAA/Cho呈负相关。
同时,MRS可对高、低级别神经胶质瘤进行分类:通常低级别神经胶质瘤的 NAA浓度相对较高,胆碱及乳酸水平低,脂质缺失。肌酸浓度增加表明低级别胶质瘤进展及恶变较快。胶质瘤等级升高一方面反映在NAA和肌醇水平的逐渐降低,另一方面表现在胆碱水平升高至Ⅲ级。由此可见,胆碱和 NAA水平与组织病理学增殖指数Ki-67具有良好的相关性。尽管传统对比增强 MRI在对胶质瘤的形态勾画中有非常重要的作用,但在肿瘤细胞核分裂最活跃的区域并不能呈现出非常明显的强化。在排除这种对比强化的情况下,运用多体素 Cho/NAA比率的化学位移成像可以有效定位活检取材的高增殖区域。此外,乳酸及脂肪的代谢活动均可以作为独立的预测项目,分别测定中等程度(Ki-67指数4%~8%)以及较强程度(Ki-67指数>8%)的细胞增殖活动,而高肌醇与低级别星形细胞瘤相关。同时,MRS也可作为一种无创性地鉴别诊断胶质瘤复发与放射性脑损伤的可靠方法,特别是Cho/Cr波峰比值及Cho/NAA波峰比值[12]。MRS检查方法有:①目前临床最常用的单体素1H-MRS;②多体素1H-MRS,包括2D PROBE-SI、3D Focal PROBESI、Full coverage MRSI以及 Ultro PROBE-SI。
4 MRI在观察血管再生中的应用
4.1 PWI 血管丰富既是恶性胶质瘤的特点、组织学分级的指标,也是新治疗方法中的主要治疗目标之一。主要的促血管新生因子是血管内皮细胞生长因子(VEGF),可促使新的血管系统形成,增加微血管渗透性及舒张性。胶质瘤中的新生血管内皮不规则,血-脑屏障不完善。这种由于非正常性血管增生所引起的管腔内径及肿瘤血管数目的异常可通过单位面积微血管密度(MVA)测得,并产生独立的生物诊断标记[13]。动态磁敏感对比增强成像(DSC)是一种快速、非侵入性评估MVA的技术,指在T2WI下观察注射对比剂后组织的强化情况。DSC可以生成一系列灌注参数,包括相对脑血容量(rCBV)、脑血容量(CBV)、平均通过时间(MTT)等,其中rCBV通常与肿瘤能量代谢有关,并对肿瘤的MVA有一个可靠、准确的评估[14]。Metaweh等[15]研究发现,DSC MR灌注是一种有效的、非侵入性的、用于区分复发性脑胶质瘤和放射性坏死的方法。该研究利用rCBV补充通过常规增强MRI获得的解剖信息,且可在常规MRI后在相同的环境中进行,可准确区分复发性脑肿瘤和放射性坏死。
动态对比增强MRI(DCE)是另一种灌注成像方法,与在DSC中应用的磁化效应不同,DCE依赖于弛豫作用,T1WI信号随着对比剂的注入而发生变化。因为钆剂对弛豫效能较磁敏感性更能发挥效用,DCE较DSC对于对比剂用量的要求更低,从而可进行更多次实验获取更多、更全面的灌注参数。
肿瘤新生脉管系统产生的血-脑屏障较为薄弱,故小分子的钆对比剂更容易从中渗出,从而低估肿瘤区域的rCBV。因此,需对对比外渗情况进行校正,否则相对脑血流量与组织学肿瘤分级并不总能保持一致[16]。因此,传统的T1WI强化对比成像以及rCBV可以在对肿瘤边界辨别、鉴别肿瘤及灶周水肿时起到互补作用。
作为一项衡量标准,在恶性胶质瘤放疗及替莫唑胺化疗的联合治疗下,临床症状无恶化征象,但T1WI增强扫描示强化区域呈扩大趋势,这一现象称为假性进展,多发生于化、放疗联合治疗时,也可发生于单独放疗或化疗时[17]。尽管传统的MR随访可证实最初的恶化征象,但是DSC MRI在评估治疗效果方面最佳。Sugahara等[18]的研究表明,强化病灶的标准化相对脑血流比率(肿瘤区域相对脑血流量/周边组织相对脑血流量)值>2.6则提示肿瘤复发,而<0.6则表明肿瘤的假性进展。
4.2 毛细血管通透性成像 除MVA外,毛细血管通透性是高级别胶质瘤中另一个提示血管再生的指标。MRI可以通过测定血管内外相对漏出率估测毛细血管的通透性,即对比传递系数(Ktrans)[19]。典型的低级别胶质瘤并无Ktrans升高,而高级别胶质瘤Ktrans可有明显升高。尽管大多数研究者均运用MRI评估脑肿瘤的灌注系数,CT灌注可以成为MRI禁忌患者的另一种选择,并可通过不同种类图像提供反映肿瘤血管生理功能的相应参数,效果与MR DSC灌注图像相当[20]。
4.3 肿瘤对贝伐单抗的应答图像 随着分子生物学的进步,作为高级别胶质瘤的新兴治疗方法,抗VEGF单克隆抗体的发展前景也日渐明晰。贝伐单抗是美国食品及药品管理局核定认可的单克隆抗体,可以预防VEGF受体酪氨酸激酶的相互作用,治疗恶性胶质瘤等多种癌症[21]。然而,在贝伐单抗的维持治疗中,恶性胶质瘤复发不可避免,而其通过反弹性水肿可呈现更高的侵袭性。肿瘤对于贝伐单抗治疗的应答具有特异性,药物可抑制强化区域肿瘤的进展,但对肿瘤的非强化区域及浸润性肿瘤并无确切疗效[22]。因此,这种以对比强化 MRI为基础的传统治疗反馈标准并不充分。通过一系列临床试验制订出新的脑肿瘤治疗反馈标准:以MRI为基础,结合T2WI及T2 Flair的信号变化评估恶性胶质瘤的浸润生长模式。
4.4 微脉管系统的磁敏感加权成像(SWI) 利用对肿瘤脉管系统及对出血探测的敏感性,SWI是最近引进以评估血管再生的一项技术,具有高分辨率及三维成像重建功能,建立在血氧依赖水平的基础上,并对顺磁物质具有很高的敏感性,如含血物质、铁及钙化等。Kong等[23]研究表明,恶性胶质瘤内的磁化信号与低级别胶质瘤及淋巴瘤相比有显著差异,特异性可达100%。超高磁场(7T)梯度回波MRI研究显示,在胶质瘤中弯曲走行的低信号区域(肿瘤样假性显色)与组织病理学上的微脉管大小及密度一致,并以此认为是一项有前景的探测肿瘤内微血管生成的图像生物标记。此外,SWI在评价患者采取贝伐单抗治疗期间微血管变化的应用中也有巨大帮助。SWI在鉴别增强扫描难以区分的脑脓肿及胶质瘤方面也具有一定的优势,脑脓肿SWI像中病变边缘所示“双边征”具有一定的特异性,胶质瘤中未见此征象。
4.5 分子MRI 随着纳米技术及生物技术的发展,科学家具有了能将顺磁性传导金属离子螯合物捆绑起来的能力,主要是钆螯合剂或超顺磁氧化铁(super paramagnetic iron oxide,SPIO)的生物学主动靶向纳米粒子,并且提供一种新的MRI工具以评估活体肿瘤血管系统的特异性。SPIO纳米微粒是具有聚合物涂层及可降解性质的氧化铁晶体,磁性微粒产生不均匀磁场,引起水质子失相位加速,进而使邻近质子相位偏移并缩短T2弛豫时间,影响T2WI对比度。Tomanek等[24]将一种由SPIO及抗胰岛素生成的结合蛋白7组成的抗体靶向MR对比剂应用于T2WI观察大鼠模型内恶性胶质瘤中非正常血管的生成。
作为主要的胶质瘤血管生成调节系统,VEGF及其受体在放射性核素基底成像中被定为攻击目标,由分子MRI调查评估,将抗VEGF受体2单克隆抗体与钆对比剂结合,并应用于He等[25]指导的大鼠C6胶质瘤模型中。VEGF受体2在神经胶质瘤组成血管内皮细胞中的表达以肿瘤血管容积的形式成功体现。
5 MRI在观察肿瘤坏死中的应用
5.1 T1对比增强加权像及质子MRS 肿瘤细胞缺氧而引起的坏死是恶性胶质瘤的特异性标志。在传统的T1WI图像上,坏死组织不强化,使得肿瘤的边缘强化不规则,但在肿瘤初期或坏死灶极小的情况下则难以判断。MRS可以在T1WI基本观察不到坏死的情况下表现特定坏死区域某一代谢物变化,如乏氧肿瘤中的无氧糖酵解及细胞膜降解死亡可以通过脂质和(或)乳酸峰表现出来。
5.2 放射性坏死及肿瘤复发 放射性坏死及高级别胶质瘤具有相似的图像特点,如强化后的边缘不规则、占位效应及血管源性水肿等,故难以鉴别[26]。Nakajima等[27]在关于MRS的研究中发现,Lac/Cho比率在放射性损伤中较恶性肿瘤的复发会显著上升,DSC灌注MRI也可以在有放射损伤的患者中表现出更高的相关峰高及rCBV。Larsen等[28]研究发现,临界值为2.0 ml/100 g的脑血容量值具有100%的特异性及敏感性。
先进的 MRI技术可以通过表现组织的生理学特点及代谢活动的方式,评估潜在关键组织的细胞病理学特点,从而提高肿瘤诊断、分级的准确性。功能性成像方法可以对胶质瘤的治疗及预后评估提供有效引导和监控,引领更加完善、个性化的诊疗方式。
