TC/HDL-C比值及超敏C反应蛋白与糖尿病视网膜病变相关性研究
2019-03-05王真艳陈晓莉李雪瑶周绍英宋永继陈为民
王真艳,陈晓莉,李雪瑶,周绍英,宋永继,陈为民
(重庆市渝北区人民医院眼科,重庆 401120)
糖尿病性视网膜病变是高血糖导致视网膜微血管损伤进展所致,是一种具有特征性的眼底病变,是目前国内最主要的致盲原因之一,有学者报道其发病率可高达糖尿病患者总数的30.47%[1]。导致微血管损伤的因素较多,是多种危险因素相互影响共同作用的结果,包括糖尿病病程、合并糖尿病肾病、糖尿病性周围神经病变、高血压以及血脂异常等都是影响因素[2]。血清总胆固醇(TC)一直被认为血管病变的重要因素,大多以与高密度脂蛋白胆固醇(HDL-C),低密度脂蛋白胆固醇(LDL-C)结合的形式存在于体内[3]。TC、LDL-C、HDL-C长期被作为调节血脂的主要参考指标,但是由于体内TC水平受饮食影响很大,因此单独用TC,HDL-C和LDL-C评价个体血管风险时可能存在矛盾和不全面,于是Framinghaim心脏病研究中心建立了用TC/HDL-C比值来作为评价个体冠心病风险性的综合血脂指标。已有部分前赡性研究证实,TC/HDL-C比值对心血管疾病,糖尿病血管病变有较重要的独立预测作用[4]。糖尿病视网膜病可能是多个因素的合力所致,已有学者研究发现,超敏C反应蛋白(hs-CRP)与糖尿病及其并发症的发生和发展具有相关性[5],C反应蛋白水平与血脂测定在预测2型糖尿病并发心血管疾病中具有重要的临床应用价值[6],因此本项目设计的研究对象为合并高血脂的糖尿病视网膜病患者,检测他们的血脂组分及血清hs-CRP水平,计算TC/HDL-C比值,从而探讨TC/HDL-C比值及血清hs-CRP水平与糖尿病视网膜病变发生及进展的关系。
1 资料与方法
1.1一般资料 研究对象全部选自重庆市渝北区人民医院内科糖尿病住院患者。健康对照组:随机挑选健康者100例,其中男41例,女59例,年龄30~70岁,排除肝脏、肾脏、内分泌和心脑血管疾病;研究组:研究对象为本院2015年7月至2017年7月内科糖尿病住院患者,共计1 373例,其中男性567例,女性806例,年龄30~70岁。各组之间性别比、年龄比均没有统计学差异,组间匹配合理,具有可比性。糖尿病的诊断标准为世界卫生组织(WHO)糖尿病专家委员会1999年提出的糖尿病经典诊断标准,同时排除如下:(1)1型糖尿病(T1DM)者;(2)伴各种急性并发症、甲状腺功能减低症、甲状腺功能亢进症、各种感染、肝脏及肾脏功能不全者、恶性肿瘤;(3)成人隐匿性免疫性糖尿病;(4)妊娠期糖尿病患者;(5)继发性糖尿病及应激状态下血糖暂时升高者;(6)意识不清或无法正常交流及配合眼底检查者。
1.2仪器与试剂 血清hs-CRP水平检测方式为免疫荧光干式定量法,设备为韩国Boditech Med Inc公司iCHROMATM Reader免疫荧光分析仪及配套hs-CRP试剂盒。血脂组分相关检测仪器为日立Hitachi 7600型全自动生化仪。康华瑞明APS-CER眼底荧光造影检查仪完成了眼底照相及荧光素钠造影检测。
1.3方法
1.3.1收集入选患者的相关资料包括患者姓名、住院号、性别、年龄、体质量、身高、病程,既往史(包括高血压、冠心病、糖尿病肾病、糖尿病性周围神经病变等病史)。
1.3.2分组 将参与研究的所有患者进行眼底检查,发现眼底病变的病例进一步病情评估,完善眼底血管荧光素钠造影检查,根据检查结果将研究对象分为3组:A组为未发生视网膜病变组;B组为糖尿病视网膜病变非增殖期组;C组为糖尿病视网膜病变增殖期组。根据1985年中华眼科学会制定的中国糖尿病视网膜病变分期标准[7]进行诊断和记录,将Ⅰ期、Ⅱ期、Ⅲ期归入B组;Ⅳ期、Ⅴ期、Ⅵ期归入C组。
1.3.3检测指标 hs-CRP,血脂7项,并计算TC/HDL-C比值。
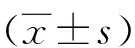
2 结 果
2.13组和健康对照组的TC/HDL-C比值,血清hs-CRP水平比较 研究糖尿病患者总数1 373例,其中发生糖尿病视网膜病患者数量361例,发病率为26.3%。通过配对t检验,结果显示,A、B、C组的hs-CRP水平、 TC/HDL-C比值均高于健康对照组,差异有统计学意义(P<0.05),而A组与B组、C组间比较差异有统计学意义(P<0.05),但是B组和C组间比较差异无统计学意义(P>0.05)。糖尿病患者的 hs-CRP水平、TC/HDL-C比值较普通健康人明显升高,尤其在发生糖尿病视网膜病变的患者中,上述两个指标升高更显著;但是发生糖尿病视网膜病变的患者中,并未能发现hs-CRP水平、TC/HDL-C比值的升高与病情进展程度相关,见表1。

表1 3组和健康对照组TC/HDL-C比值、hs-CRP水平比较
2.2糖尿病视网膜病患者的hs-CRP水平与TC/HDL-C比值的相关性分析 通过线性相关分析比较B组和C组患者的血清hs-CRP与TC/HDL-C比值的相关性,研究结果表明,B组的R2为0.848 8(P<0.01),C组的R2为0.869 9(P<0.01),提示B组、C组的hs-CRP与TC/HDL-C比值均呈正向线性相关,发生视网膜病变的患者血清hs-CRP水平升高和TC/HDL-C比值同时升高,因此考虑这两个因素在视网膜病变的发生过程中可能具有正向协同作用,见图1、2。
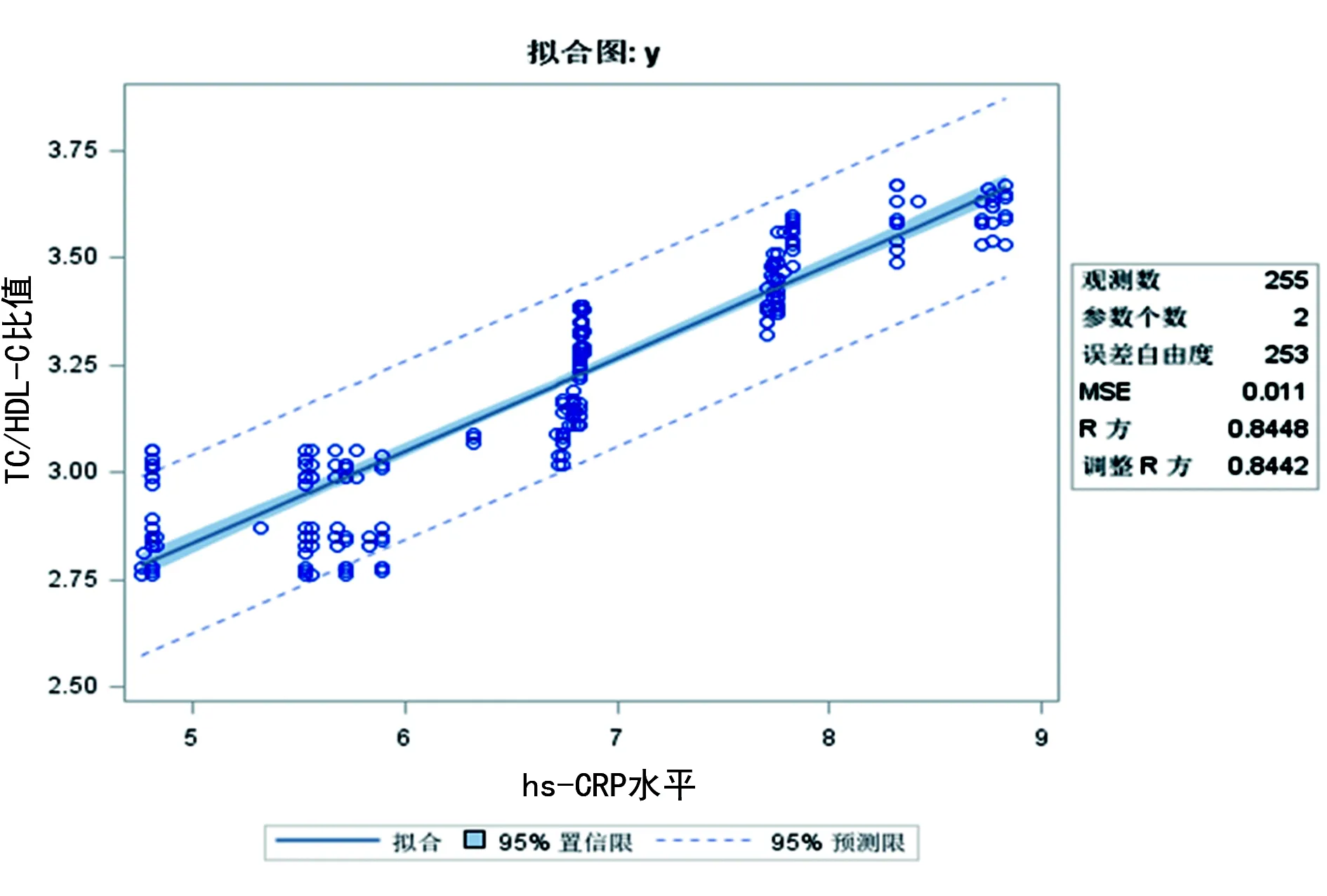
图1 B组hs-CRP与TC/HDL-C相关性
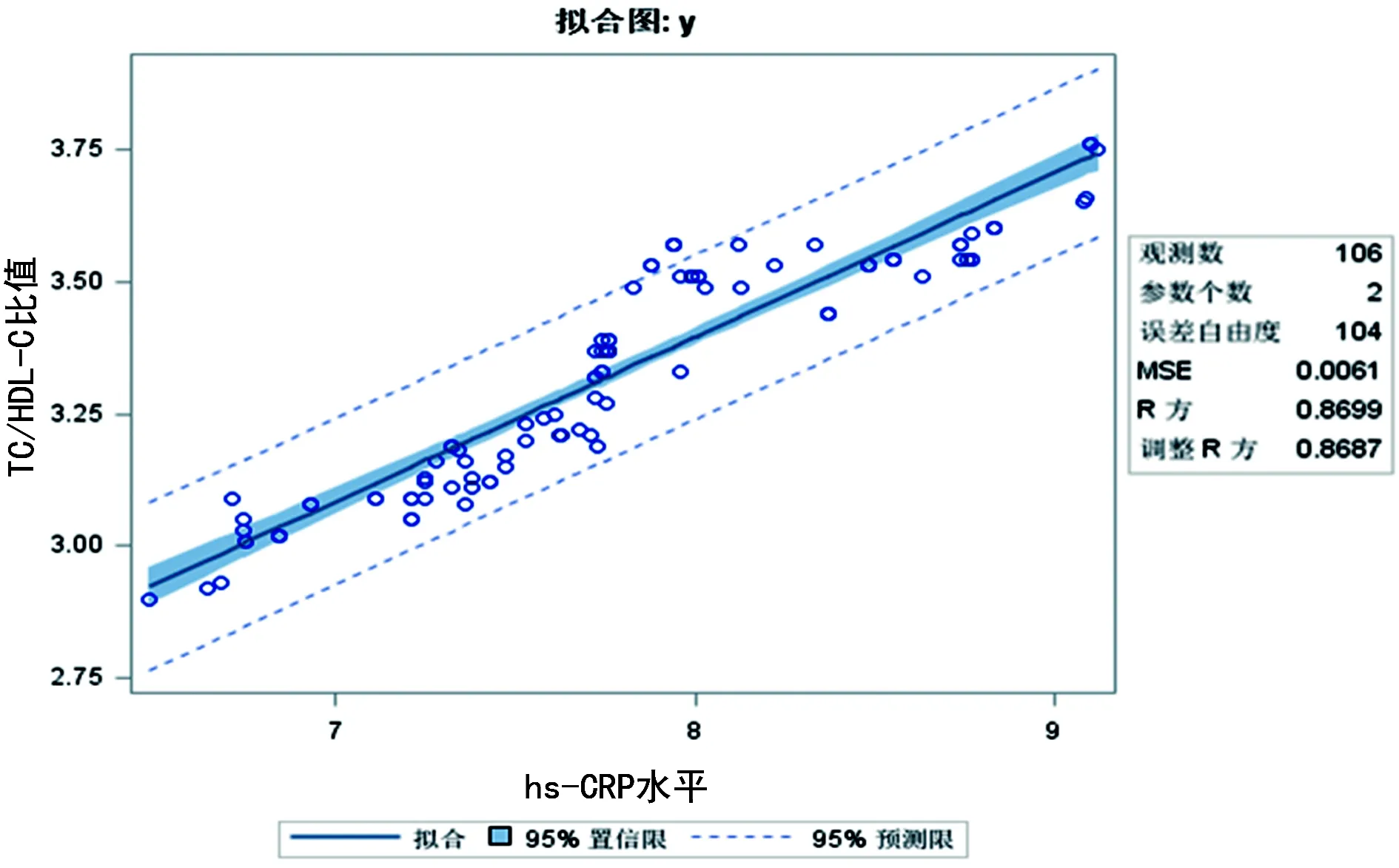
图2 C组hs-CRP与TC/HDL-C相关性
3 讨 论
高血糖、血脂代谢异常对于人体微血管的损伤已是众所周知,不少学者在血脂代谢异常和糖尿病视网膜病变发生及进展方面做了一些研究:澳大利亚的SASONGKO等[8]通过研究认为血清载脂蛋白与糖尿病患者的全身和视网膜微血管的功能有相关性,Apo A1是视网膜病变的高风险标志之一;TC/HDL-C与2型糖尿病合并急性冠脉综合征患者的冠脉病变程度呈正比[9]。伴有血脂紊乱的2型糖尿病患者,TC/HDL-C升高导致动脉粥样硬化的风险增大[6]。ALDEBASI等[10]发现血脂和脂质过氧化在糖尿病视网膜病变发病机制中起一定的作用,糖尿病视网膜病变患者显示出明显的血脂异常和脂质过氧化增加。控制血脂可以使2型糖尿病患者病情得到延缓;hs-CRP也是一个导致血管损伤的重要因素,既往研究显示,新发生的糖尿病患者血清hs-CRP水平存在显著的升高现象[11],hs-CRP与糖尿病及其并发症严重程度呈正相关,其水平越高则表明患者症状越严重[12],患者hs-CRP高水平状态导致发生心肌梗死或心脏致死的风险性高于健康人的3倍[13],在hs-CRP水平持续增高的情况下,患者再次发生急性心肌梗死概率大大增加[14],可能与2型糖尿病患者的机体内存在一些慢性炎性反应过程相关,这一炎症过程促发了动脉粥样硬化形成和发展[15]。因此,糖尿病视网膜病变从来不是一个孤立的问题,常常是代谢综合征的组成部分之一,血脂组分的异常和C反应蛋白可能都是重要的致病因素。
本文选择了糖尿病视网膜病变患者的血清hs-CRP水平和TC/HDL-C比值进行研究。TC/HDL-C比值作为综合性血脂指标,虽然已有研究显示其对糖尿病血管病变有预测作用,但国内目前鲜有发现其用于观测糖尿病视网膜病变的报告;血清hs-CRP是机体内的一种非特异性炎性标志物,有研究发现其水平升高与血管病变有很大的联系[16],但国内关于hs-CRP与糖尿病视网膜病变的研究鲜有报道。糖尿病性视网膜病变是糖尿病性微血管病变中最重要的表现,微血管基本病理表现为毛细血管基底膜增厚并有透明样物质沉积,合并内皮细胞的损伤,血管管径缩小,血管内壁粗糙,弹性及收缩力下降。这些改变导致了血流不畅、淤滞,甚至阻断,使体内组织处于缺氧状态,引发新生血管的产生,最终导致了各种并发症和严重后果。通过研究发现糖尿病患者的 hs- CRP水平、TC/HDL-C比值较健康人明显升高,尤其在发生糖尿病视网膜病变的患者中,上述两个指标升高更显著。由此可以推断,血清hs-CRP水平升高,TC/HDL-C比值升高会大大增加糖尿病视网膜病变的发生概率,对糖尿病视网膜病变发生有预测意义。但是本课题组同时也发现糖尿病视网膜病变的患者中,增殖期患者的hs-CRP水平、TC/HDL-C比值与非增殖期患者相比,两项指标的升高并没有统计学差异。糖尿病微血管病变是一种相对低水平的炎性病变过程,血脂异常与C反应蛋白升高到一定水平却不会持续升高,达不到机体急性炎性反应时的水平。因此笔者认为,在糖尿病视网膜病变发生发展的过程中,hs-CRP和血脂组分异常是重要因素,却不是单一的影响因素,可能还有血糖水平,病程长短等其他原因共同作用导致了病情的进展。同时通过线性相关分析,发现糖尿病视网膜病组(B组和C组)患者的血清hs-CRP与TC/HDL-C比值具有正向相关性,由此可以推断出这两个因素在视网膜病变的发生过程中可能具有正向协同作用。C反应蛋白、补体复合物以及泡沫细胞等可以沉积在合并高血脂的糖尿病患者血管壁内,同时C反应蛋白可能进一步与脂蛋白结合,激活补体系统,产生炎症介质,释放氧自由基,最终造成血管内膜损伤、血管痉挛和血管硬化等微血管病变,从而导致糖尿病患者的视网膜微血管损伤进一步加剧。
4 结 论
血脂代谢异常、hs-CRP升高都是糖尿病视网膜病发生以及进展的高危因素,在常规降低血脂水平的基础上,合理地控制血脂组分可能有利于降低hs-CRP所致的微血管损伤风险,TC/HDL-C比值和hs-CRP都可以作为糖尿病视网膜病变治疗过程中的重要监控指标。
