中医化湿泄浊、调理脾胃法加减治疗慢性肾功能衰竭患者34例效果观察
2019-03-05刘宏
刘宏
慢性肾功能衰竭(CRF)是多种慢性肾脏疾病导致的肾脏功能衰竭,是由环境、生活方式、遗传等多重因素影响的不可逆疾病[1-3]。CRF具有病程长,并发症多,病情复杂等特点,早期临床表现为身体无力、恶心呕吐、面色萎黄等症状,中晚期临床表现为肢体麻木、下肢浮肿、经常性牙龈出血或流鼻血[4-6]。目前西医治疗效果有限,而且CRF末期的替代治疗可能会导致严重的并发症,由于肾源、经济等方面困难,难以广泛应用[7]。因此,寻找行之有效的治疗CRF方法尤为重要[8]。近年来在常规西医治疗的基础上加用中医药治疗在CRF广泛应用,为进一步研究中医药在CRF患者中的应用效果,现将我院采用中医化湿泄浊、调理脾胃法加减治疗CRF的效果报告如下。
1 材料和方法
1.1 一般资料 选取2015年8月至2017年6月在我院治疗的CRF患者68例,按照治疗方法不同分为观察组和对照组,各34例。观察组男18例,女16例;年龄32~60岁,平均年龄(42.23±15.16)岁;病程0.5~13年,平均病程(7.26±1.26)年;其中糖尿病肾病6例,狼疮性肾病6例,痛风性肾病8例,慢性肾盂肾炎5例,慢性肾小球肾炎9例。对照组男15例,女19例;年龄30~62岁,平均年龄(41.63±14.16)岁;病程0.5~15年,平均病程(7.01±2.01)年;其中慢性肾小球肾炎10例,狼疮性肾病5例,痛风性肾病8例,慢性肾盂肾炎11例。两组患者在性别、年龄、病程等方面差异无统计学意义(P>0.05)。
纳入标准:①所有患者均符合CRF相关诊断标准。②患者及其家属均知情本次研究,且在知情同意书上签字,并通过我院伦理委员会认证。排除标准:①患者诊断疑有恶性病变者。②妊娠期或哺乳期妇女。③已经接受过透析治疗的患者。④对相关药物过敏者。
1.2 治疗方法 对照组患者低盐、低磷、低蛋白(蛋白日摄入量控制在0.4~0.6 g/kg)、适量维生素及微量元素饮食,控制患者血压[维持在155/85 mmHg(1 mmHg=0.133 kPa)以下],应用常规西医治疗手段及时纠正患者体内的酸中毒,平衡水电解质紊乱,静脉注射红细胞生成素,3次/周,纠正患者贫血,服用肾骨胶囊纠正低钙血症,维持治疗3个月。治疗前后分别抽取各患者的空腹静脉血,检测分析血液中尿素氮(BUN)、血肌酐(SCr)水平,计算内生肌酐清除率(CCr)。用酶联免疫吸附试验(ELISA法)检测并记录白介素-6(IL-6)、白介素-8(IL-8)、白介素-10(IL-10)水平。
观察组在对照组治疗基础上增加中医化湿泄浊、调理脾胃法加减治疗,配方如下:仙灵脾、丹参、蒲黄各20 g,生黄芪、白术、茯苓各15 g,当归、生大黄、枸杞、山楂各10 g。根据症状加减配方:恶心呕吐患者加半夏或代赭石,咳嗽者加麻黄或射干,有下肢水肿者加车前子。水煎取200 mL,饭后温服,1剂/d,服用3个月。
1.3 观察指标 临床疗效指标:根据中华中医药学会肾病分会《慢性肾衰竭的诊断、辨证分型及疗效评定》标准判定,经治疗后显效标准:①经治疗后临床症状减轻或消失。②CCr≥30%,计算公式为CCr=[(140-年龄)×体质量(kg)]×88.4/72×血肌酐(女性结果×0.85)。③BUN、SCr降低≥30%。以上标准①项具备,②③项具备其一,即可作显效。经治疗后有效标准:①经治疗后临床症状减轻或消失。②CCr≥20%。③BUN、SCr降低≥20%。以上标准①项具备,②③项具备其一,即可作有效[9-10]。经治疗后无效标准:临床症状无改善,达不到显效和有效条件者。
1.4 统计学分析 采用SPSS 18.0统计学软件进行数据分析,计量资料用(±s)表示,两组间比较采用t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗后临床疗效比较 治疗后,观察组患者总有效率为94.12%(32/34)高于对照组患者总有效率61.76%(21/34),差异有统计学意义(P<0.05,表1)。
2.2 两组患者治疗前后肾功能指标比较 两组患者治疗后BUN、SCr水平有明显下降,CCr水平明显上升,并且观察组患者治疗后BUN、SCr水平明显低于对照组,CCr水平明显高于对照组,差异有统计学意义(P<0.05,表2)。
2.3 两组患者治疗前后炎症因子水平比较 两组患者治疗后IL-6、IL-8和IL-10水平均降低,且治疗后观察组后IL-6、IL-8和IL-10水平低于对照组,差异有统计学意义(P<0.05,表3)。

表1 两组患者治疗后临床疗效比较[n(%)]
表2 两组患者治疗前后肾功能指标比较(±s)

表2 两组患者治疗前后肾功能指标比较(±s)
注:与治疗前相比,*P<0.05
组别 例数 BUN/(mmol·L-1) SCr/(μmoL·L-1) CCr/(mL·min-1)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 34 21.32±2.14 16.42±3.42* 400.52±25.32 360.24±22.67* 21.64±4.52 23.86±4.63*观察组 34 21.05±3.32 13.61±3.91* 401.84±22.68 288.41±42.52* 20.37±5.42 29.83±7.42*t值 0.398 6 3.154 2 0.226 4 8.692 1 1.049 3 3.980 2 P值 0.691 5 0.002 4 0.821 6 0.000 0 0.297 9 0.000 2
表3 两组患者治疗前后炎症因子水平比较(±s) 单位:pg/mL
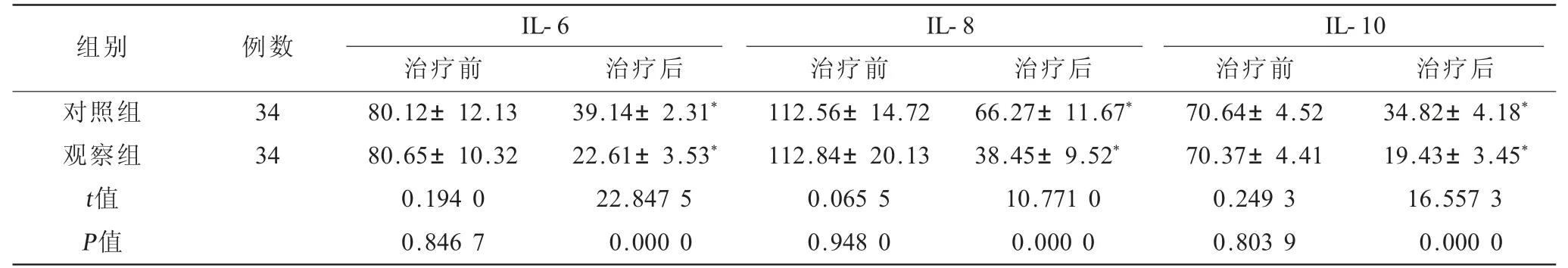
表3 两组患者治疗前后炎症因子水平比较(±s) 单位:pg/mL
注:与治疗前相比,*P<0.05
组别 例数 IL-6 IL-8 IL-10治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 34 80.12±12.13 39.14±2.31* 112.56±14.72 66.27±11.67* 70.64±4.52 34.82±4.18*观察组 34 80.65±10.32 22.61±3.53* 112.84±20.13 38.45±9.52* 70.37±4.41 19.43±3.45*t值 0.194 0 22.847 5 0.065 5 10.771 0 0.249 3 16.557 3 P值 0.846 7 0.000 0 0.948 0 0.000 0 0.803 9 0.000 0
3 讨论
CRF病情复杂,临床治疗难度高,尚未有根治措施[11]。但是正规治疗,合理的饮食,积极的体育锻炼能够延缓CRF的恶化时间,延长患者生命[12]。目前CRF末期的替代治疗(血液透析、腹膜透析、肾移植)需要大量医疗资源支撑,大部分家庭无力承担高昂医疗费用,而西医的常规治疗无法有效的遏制CRF恶化速度[13]。随着中医药学的发展,中医药学在CRF中的应用越来越广泛。中医学认为CRF病根为脾肾虚损,化湿泄浊、调理脾胃法紧紧抓住脾肾虚损的病根,补肾利水,通腹泄浊,能够行之有效的延缓CRF的恶化时间[14-15]。
本研究中,化湿泄浊、调理脾胃方中仙灵脾、生黄芪、茯苓、枸杞能够滋补脾胃,补肾益气,为本方之主药,辅以蒲黄、大黄通二便以泄浊,当归、丹参活血通络达到温肾泄浊,扶正祛邪之功效,白术祛湿化毒,山楂健脾开胃、利水化滞、温肾健脾,达到标本兼治的效果。西医常规疗法结合化湿泄浊、调理脾胃法治疗后观察组患者总有效率达到了94.12%,明显高于对照组总有效率的61.76%,说明化湿泄浊、调理脾胃法是一种行之有效的治疗CRF的手段。治疗后观察组BUN、SCr水平低于对照组,CCr水平高于对照组,说明化湿泄浊、调理脾胃法能够更好的增强患者肾功能。治疗后观察组的炎症因子IL-6、IL-8和IL-10水平低于对照组,说明化湿泄浊、调理脾胃法能够减轻患者炎症反应。
综上所述,调理脾胃、温肾泄浊法可以有效延缓CRF恶化时间,改善肾功能,降低患者炎症反应,值得大力推广。
