3D腹腔镜手术治疗进展期胃癌围术期疗效分析
2019-03-03严东羿曹东亮蒋小华
严东羿, 张 顺, 袁 彪, 杨 飖, 曹东亮, 蒋小华
(同济大学附属东方医院胃肠肛肠外科,上海 200123)
胃癌是常见的消化道恶性肿瘤之一,占全世界恶性肿瘤发病率第5位[1]。根据2015年中国癌症统计报道,我国胃癌的发病率及死亡率均居恶性肿瘤第2位[2]。目前胃癌的治疗仍以手术为主。近年来,腹腔镜技术得到广泛应用。随着3D腹腔镜的推出,其立体的视觉效果降低了腹腔镜手术的操作难度,缩短腹腔镜手术的学习曲线。目前,早期胃癌行腹腔镜手术已被指南作为推荐治疗,腹腔镜下胃癌D2根治术对进展期胃癌的适用性则尚未得到专家共认。本研究回顾性分析我科2016年1月至2018年12月,3D腹腔镜与开腹手术治疗进展期胃癌的临床资料,探讨3D腹腔镜胃癌D2根治术对进展期胃癌的围术期疗效。
资料与方法
一、一般资料
我科2016年1月至2018年12月,共181例病人纳入研究。其中3D腹腔镜胃癌D2根治术87例(3D 组),男 60 例,女 27 例,平均年龄(65.33±9.34)岁。开腹胃癌D2根治术94例(开腹组),男70例,女24 例,平均年龄(63.60±10.37)岁。
病例特征:①病理诊断为胃腺癌;②术前经胃镜或影像学检查确定为非早期胃癌,即肿瘤浸润深度为T2~T4a;③淋巴结清扫范围为D2根治术。本研究病例资料术前及术中未发现远处转移;无重要器官严重合并症。病例资料均完整。每例病人术前均签署知情同意书。
二、方法
3D组取平卧分腿位,常规5孔法置入trocar,术者位于病人左侧。进腹后探查腹腔,确定肿瘤无远处转移。随后,自横结肠中段开始,沿横结肠上缘游离大网膜,先向右侧至结肠肝曲,同时切除横结肠系膜前叶。游离胃十二指肠和横结肠系膜之间的融合部位及胰头表面,于根部离断胃网膜右动、静脉,显露胃十二指肠动脉,清扫第6组淋巴结。沿肝十二指肠韧带分离显露胃右动脉,于根部离断,清扫第12a组淋巴结。游离十二指肠,使用切割关闭器离断十二指肠。再向横结肠左侧方向游离大网膜及结肠系膜前叶,于根部离断胃网膜左血管,清扫第4sb组淋巴结。紧贴胰腺上缘分离,显露脾动脉,清扫第11组淋巴结。分离胃左动、静脉,于根部结扎离断,清扫第7、8、9组淋巴结。随后沿胃小弯清扫第1、3组淋巴结。全胃切除时,继续沿胃大弯向头侧游离至贲门,清扫第4sa组及第2组淋巴结,游离食管下段。切割闭合器切断胃或食管下段。自上腹部正中辅助小切口,取出标本。最后采用毕Ⅰ、毕Ⅱ、Roux-en-Y吻合重建消化道。毕Ⅰ、毕Ⅱ式吻合采用体内吻合。Roux-en-Y吻合的远端小肠吻合口于体外吻合,小肠与食管吻合口采用体内重叠吻合或小切口辅助管型吻合器吻合。远端胃癌根治术常规不留置胃管,全胃手术放置经鼻空肠营养管。
开腹组取上腹部正中切口进腹。游离胃、清扫淋巴结、重建消化道方式均与3D组相同。
三、分析指标
手术及围术期相关指标有:手术时间及术中出血量(均以麻醉记录单为准)、术后首次排气时间、术后进食流质及半流质的开始时间、白细胞计数(术后1 d和5 d)、术后住院时间、住院费用等。术后病理检查指标有:淋巴结清扫总数、淋巴结清扫阳性数、肿瘤TNM分期。分析术后并发症发生指标。术后采用门诊和电话方式随访。
四、统计学处理
采用SPSS 19.0软件进行分析。计量资料以均数±标准差表示,组间比较采用独立样本t检验。计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
结 果
3D组与开腹组术前体质量指数(body mass index,BMI)、ASA 评分、T 分期、白细胞计数等数据差异均无统计学意义(见表1)。

表1 两组一般资料比较
两组手术情况比较(见表2)。3D组全胃手术27例,远端胃癌根治术60例;开腹组全胃手术30例,远端胃癌根治术64例。两组间重建方式差异无统计学意义(P>0.05)。3D组无中转开腹。两组手术均为R0切除。消化道重建方式分别为毕Ⅰ、毕Ⅱ、Roux-en-Y吻合。两组手术时间差异无统计学意义(t=0.386,P=0.7)。3D组术中出血量少于开腹组,差异有统计学意义(t=-2.123,P=0.035)。
3D组术后首次排气时间早于开腹组,差异有统计学意义(t=-2.910,P=0.004)。3D组术后进流质和半流质的开始时间均早于开腹组,差异有统计学意义(P<0.05)。术后第1天白细胞计数,3D组低于开腹组,差异有统计学意义(t=-2.073,P=0.04),术后第5天时差异则无统计学意义(t=-0.515,P=0.607)。两组术后住院时间及住院费用差异均无统计学意义(P>0.05)(见表 3)。
两组均为R0切除。两组间肿瘤最大径、分化程度、TNM分期差异均无统计学意义(P>0.05)。淋巴结清扫总数及淋巴结清扫阳性数根据全胃切除及远端胃切除进行分组比较,差异均无统计学意义(P>0.05)(见表 4)。
两组围术期均无死亡病例。两组术后并发症发生率差异无统计学意义(P>0.05)(见表5)。3D组并发症16例(18.39%)。1例腹腔出血,行腹腔镜手术探查,发现血管夹脱落导致出血。2例吻合口漏,经胃管肠内营养等非手术治疗后愈合。2例气胸,均发生于全胃切除术后,经闭式引流后愈合。腹腔感染4例、乳糜漏2例、肺部感染3例、胃动力障碍1例、炎性肠梗阻1例,均经非手术治疗后缓解。开腹组并发症19例(20.21%)。其中2例同时出现2种并发症,1例腹腔感染合并切口感染,经腹腔冲洗引流后治愈,另1例肺部感染合并切口感染,抗感染治疗后缓解。开腹组切口感染共5例,程度均不重,以切口积液为主,早期发现后予以充分引流后好转,未出现切口全层裂开、重新缝合等情况。另有1例吻合口漏,同样经胃管肠内营养等非手术治疗后好转。胃动力障碍、乳糜漏、炎性肠梗阻、腹腔感染、肺部感染等病人经非手术治疗后好转。
讨 论
传统腹腔镜的平面视野缺乏纵深感,空间定位困难,学习曲线相对较长。近年来3D腹腔镜以其立体的视觉空间感受和对解剖的立体辨识,使操作者有更好的视觉和操作体验。学习曲线比传统2D腹腔镜短[3-5],给很多学习腹腔镜手术的医师提供更好的操作平台。
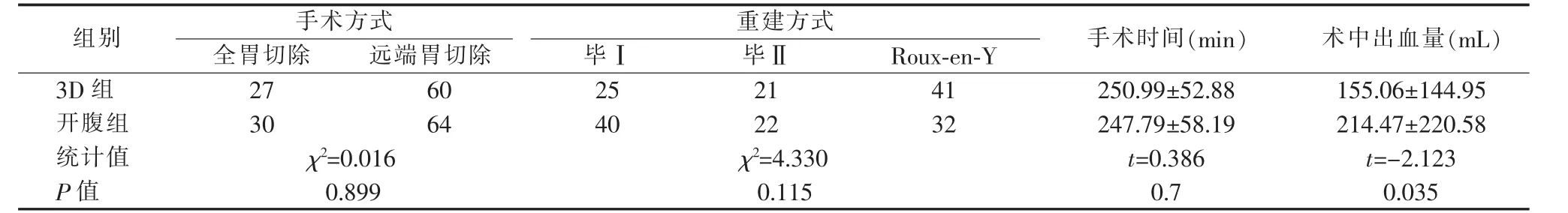
表2 两组手术方式和指标比较

表3 两组术后恢复情况和住院费用比较

表4 3D组与开腹组病理检查结果比较
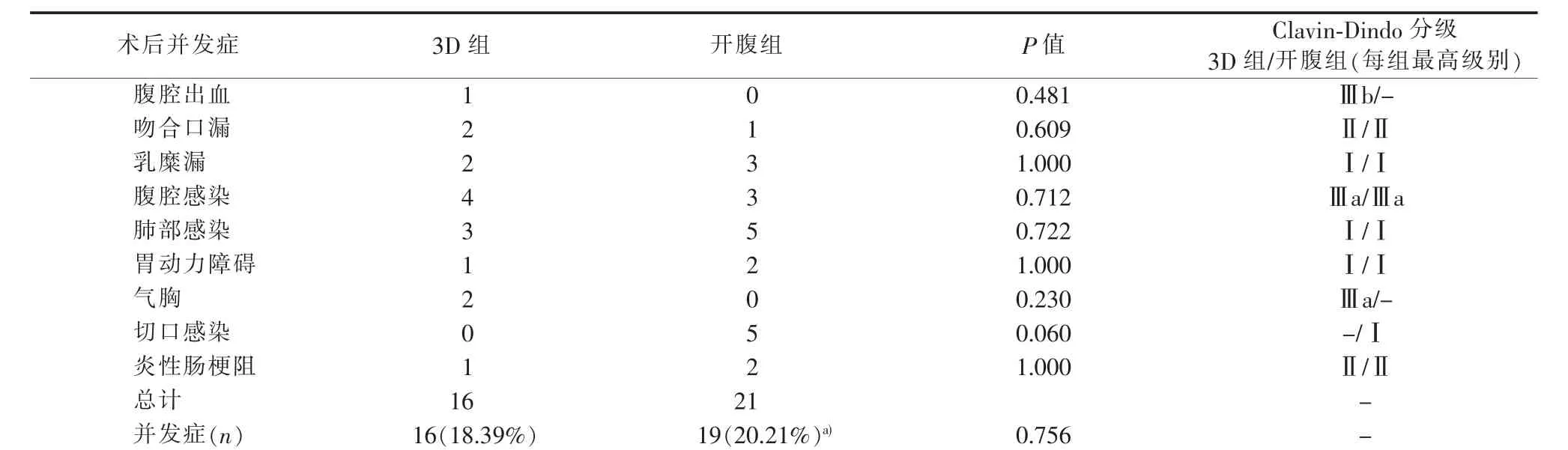
表5 两组术后并发症发生比较
我国胃癌病人以进展期居多。进展期胃癌的腹腔镜手术有较高的手术难度。1997年,Goh等[6]首次应用腹腔镜手术于进展期胃癌至今,这一手术方式还未得到一致认同。目前尚缺乏高级别循证依据和术后长期随访结果。
一、手术情况
一般认为,腹腔镜手术在出血量、术后早期活动、进食等方面较开腹手术有较大优势[7]。有报道腹腔镜手术可能比开腹耗时长。本研究3D组术中出血量明显少于开腹组,而手术时间则相似。Lu等[8]研究也提示,3D腹腔镜比2D腹腔镜能更好地控制术中出血量,这可能与3D腹腔镜的立体视觉使操作更流畅、快速、精准,减少损伤等因素相关,从而减少出血量和手术时间[9]。另外,本研究术后第1天白细胞计数、术后首次排气时间、进食时间等方面,3D组均优于开腹组,体现出3D腹腔镜创伤小、恢复快的优势。3D组术后住院时间比开腹组略长,但其差异无统计学意义,这可能与3D组术后出现腹腔感染和吻合口漏的病人住院时间稍长相关。马君俊等[10]研究显示,N0、N1、N2、N3期的病人 5 年总体生存率和5年无病生存率分别为72.5%、57.0%、41.6%、23.3%和 70.0%、53.9%、37.0%、32.4%,淋巴结转移率是影响术后整体生存率及无病生存率的独立因素。数据显示,早期胃癌胃周淋巴结转移率仅2.4%~16.7%,而进展期胃癌则达16.0%~46.7%[11]。淋巴结彻底清扫至关重要。以往认为腔镜清扫淋巴结较困难,目前越来越多的研究证实腹腔镜手术在胃周淋巴结清扫率上不低于开腹手术[12]。Chan等[13]回顾性分析中,腹腔镜手术的中位淋巴结清扫数(37枚)甚至比开腹手术(26枚)多。本研究3D组淋巴结清扫总数与开腹组相当。相比普通腹腔镜,3D腹腔镜在清扫淋巴结时操作更容易,尤其对第7、8、9组等清扫难度较大的淋巴结,普通腹腔镜缺乏空间定位,使操作时间长并可能增加损伤,甚至因此导致清扫不彻底,3D腹腔镜能较好地解决以上问题。
二、安全性
白军伟等[14]研究显示,3D腹腔镜胃癌根治术围术期并发症发生率低[7.69%(5/65)]。本研究3D组无一例因手术导致死亡,未出现因术中大出血或意外损伤而导致中转开腹。吻合口漏是术后较多见的并发症,尤其是全胃手术。为降低全胃手术时吻合口漏的发生率,笔者的经验是,行食管空肠吻合时,牵拉开两侧膈肌以增加操作空间,采用重叠吻合,使用两根倒刺线交叉缝合关闭共同开口,并加固吻合口。留置空肠营养管,术后早期可给予肠内营养。本研究3D组出现2例吻合口漏后,均通过胃管的肠内营养支持,经非手术治疗后好转。2例气胸病人均为全胃切除术后出现,经胸腔闭式引流后好转。考虑其可能是肿瘤位置较高,腹腔镜分离时胸膜破损导致,腹腔镜操作游离食管下段时需密切注意避免损伤胸膜。本研究两组间并发症发生率的差异无统计学意义,这与 Hu 等[15]及 Parisi等[16]的研究相似。另有学者认为腹腔镜手术气腹可能导致医源性腹腔内种植和trocar孔种植的发生。Zmora等[17]对1 737例腹腔镜结肠直肠癌根治术进行分析,仅有1%出现trocar孔复发。Zanghi等[18]的荟萃分析也显示,腹腔镜与开腹手术在发生肿瘤播散转移方面差异无统计学意义。因此,腹腔镜手术是一种安全的方式,其并发症发生率与开腹手术相仿。
三、远期效果
目前世界范围大样本的术后长期随访研究较少,且多为回顾性分析。本研究由于术后随访时间较短,有待以后统计。国内的CLASS-01多中心前瞻性研究显示,进展期胃癌行远端胃癌D2根治术后3年无病生存率腹腔镜组76.5%,开腹组77.8%;3年总体生存率腹腔镜组83.1%,开腹组85.2%,差异均无统计学意义[19]。另一些研究也显示,腹腔镜手术的总体生存率及无瘤生存率与开腹手术相当[20-21]。
综上所述,笔者认为,3D腹腔镜胃癌D2根治术治疗进展期胃癌是一种创伤小、安全可行、恢复快的手术方式,值得临床推广。其术后生存率的远期效果尚待进一步随访。
