产前超声心动图诊断胎儿心肌致密化不全
2019-02-20,,,,,,,,*
,, , ,,,, ,*
(1.首都医科大学附属北京安贞医院超声心动科二部 胎儿心脏病母胎医学研究北京市重点实验室北京安贞医院胎儿心脏病母胎医学会诊中心,北京 100029;2.日照市人民医院超声科,山东 日照 222000;3.福建省妇幼保健院超声科,福建 福州 350001)
心肌致密化不全(noncompaction of ventricular myocardium, NVM)又称海绵状心肌或心肌窦隙持续状态,有家族发病倾向;可孤立存在,也可与其他先天性心脏畸形并存,NVM儿童合并先天性心脏病的概率更高。临床上NVM患者常出现心力衰竭、心律失常以及由心力衰竭所致的动静脉系统血栓栓塞等并发症。2016年美国超声心动图协会(American Society Echocardiography, ASE)将NVM归类为遗传性心肌病。目前对于胎儿NVM(fetal NVM , FNVM)的研究相对较少。本研究分析FNVM的超声心动图特征以及常见的合并畸形。
1 资料与方法
1.1 一般资料 收集2010年8月—2018年3月来源于胎儿心脏病母胎医学研究北京市重点实验室数据库的30 009胎资料,选取其中诊断为FNVM的12胎,均为单胎妊娠,胎儿编号2、3、4来自于同一家庭;孕产妇年龄24~33岁,中位年龄27.5岁,孕周20~32周,中位孕周24.5周。12胎中,11胎孕妇及家庭在进行详尽咨询后决定终止妊娠,且签署胎儿尸体检查及基因检测同意书。本研究通过首都医科大学附属北京安贞医院伦理委员会批准。左心室NVM诊断依据[1]:二维超声显示心室壁异常增厚呈非致密层和致密层,外层致密化心肌明显变薄呈中低回声,内层非致密化心肌疏松增厚呈强回声,非致密层厚度(non compaction, N)/致密层厚度(compaction, C)比值>2;彩色多普勒超声显示左心室腔内血流与肌小梁网内血流相交通。由于目前右心室NVM尚缺乏明确的诊断标准,本研究参照既往产前NVM研究标准[2-3]进行诊断。
1.2 仪器与方法 采用GE Voluson E8/10彩色多普勒超声诊断仪,2D/3D容积探头,频率4~8 MHz。按照ASE推荐的规范化指南及中国《胎儿心脏病产前超声诊断一体化管理指南》[4]进行操作,对部分引产胎儿尸体行大体解剖、病理切片、单基因及拷贝数变异检测,分析胎儿超声心动图表现特征,根据胎儿心脏大小、心脏功能、动脉和静脉多普勒表现及有无水肿进行胎儿心血管整体评分(cardiovascular profile score, CVPS)[4]。
2 结果
本组FNVM的检出率约0.04%(12/300 09)。胎儿二维超声均显示外层致密化心肌明显变薄呈中低回声,内层非致密化心肌疏松增厚呈强回声,N/C比值>2(图1);彩色多普勒超声示左心室腔内血流与肌小梁网内血流相交通。FNVM累及双心室5胎(胎儿编号1、2、8、9、11),累及左心室5胎(胎儿编号3、4、6、7,12),累及右心室2胎(胎儿编号5、10);累及节段以左心室心尖段(n=10;胎儿编号1~4、6~9、11、12)为著。所有FNVM胎儿左心室N/C比值2.02~5.39,平均3.03±1.05,右心室N/C比值2.14~3.90,平均3.17±0.66。合并心脏结构异常7胎,其中室间隔缺损5胎、三尖瓣下移畸形2胎、肺动脉狭窄/闭锁3胎、右心室憩室1胎;合并心律失常3胎;合并浆膜腔积液5胎。所有胎儿的中位CVPS为7.0。
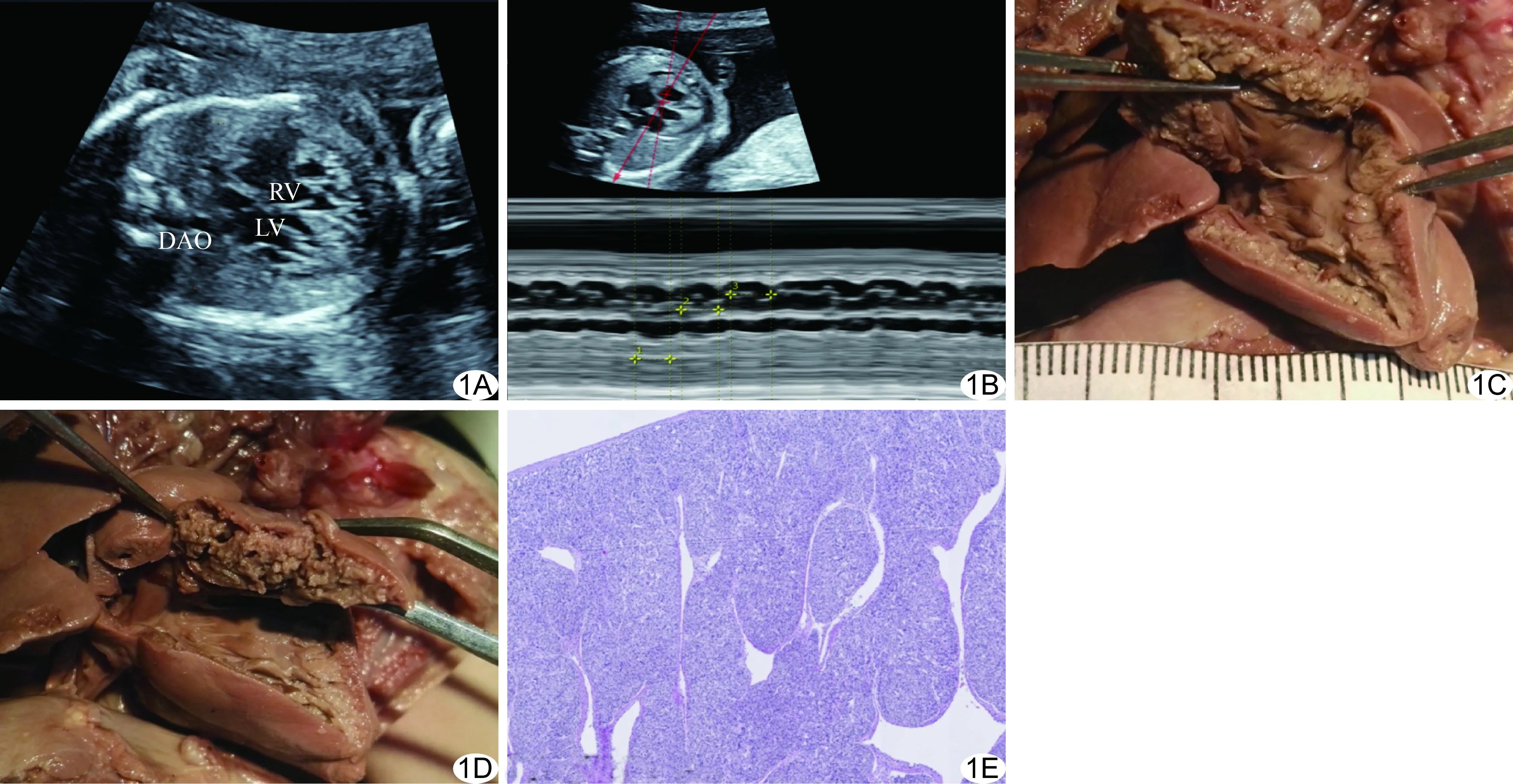
图1胎儿编号9,产前超声心动图、病理大体解剖及HE染色表现 A.四腔心切面示左、右心室中间段至心尖段呈致密及非致密层两层; B.M型超声示胎儿心律不齐,房室传导阻滞; C、D.左、右心室心肌壁厚,疏松,肉柱粗大; E.镜下心肌增厚,位于内侧小梁状心肌占心肌总厚度的3/4(HE,×250) (DAO:降主动脉;LV:左心室;RV:右心室)
11胎FNVM终止妊娠,其中10胎引产后经病理解剖证实(图1),1胎引产后未行病理检查;1胎失访。对8胎进行单基因及拷贝数变异检测,其中6胎(6/8,75.00%)检出致病性单基因变异,分别为LDB3(c.T964C/p.S322P;胎儿编号5)、PRKAG2(c.G869A/p.R290Q;胎儿编号8)和NONO(c.246_249del/p.P83fs7*;胎儿编号2~4、6);1胎检出疑似致病单基因变异KCNH2(c.A1847G/p.Y616C;胎儿编号9),1胎检出染色体微缺失(1q42.3-q44;胎儿编号12)。12胎FNVM的超声心动图特征及结局见表1。
3 讨论
3.1 FNVM的患病率及病因 胚胎发育5~8周,从心外膜到心内膜、基底部到心尖部心肌逐渐致密化,疏松的肌纤维网隐窝逐渐被压缩成毛细血管,继而形成冠状动脉的微循环系统,如若致密化过程异常终止则会导致FNVM。FNVM罕见,本组检出率为0.04%,与之前报道[2]相符。FNVM的病因尚不明确,可编码肌节蛋白或细胞骨架等收缩蛋白的基因变异(30%~50%)以及NOTCH信号通路的干扰、线粒体功能紊乱以及代谢异常均可导致FNVM[5]。家族性NVM患者中,30%的一级亲属均可存在相同临床表型,某些基因变异可以导致NVM与特定先天性心脏畸形同时出现[6]。本组FNVM基因变异阳性检出率较高,且LDB3(胎儿编号5)、PRKAG2(胎儿编号8)均为已知常见单基因变异,NONO(胎儿编号2~4、6)及KCNH2(胎儿编号9)为不常见的单基因变异。因此,建议孕育或连续孕育NVM胎儿的孕妇,在有条件的情况下进行遗传学检测,除外是否存在相关基因变异。
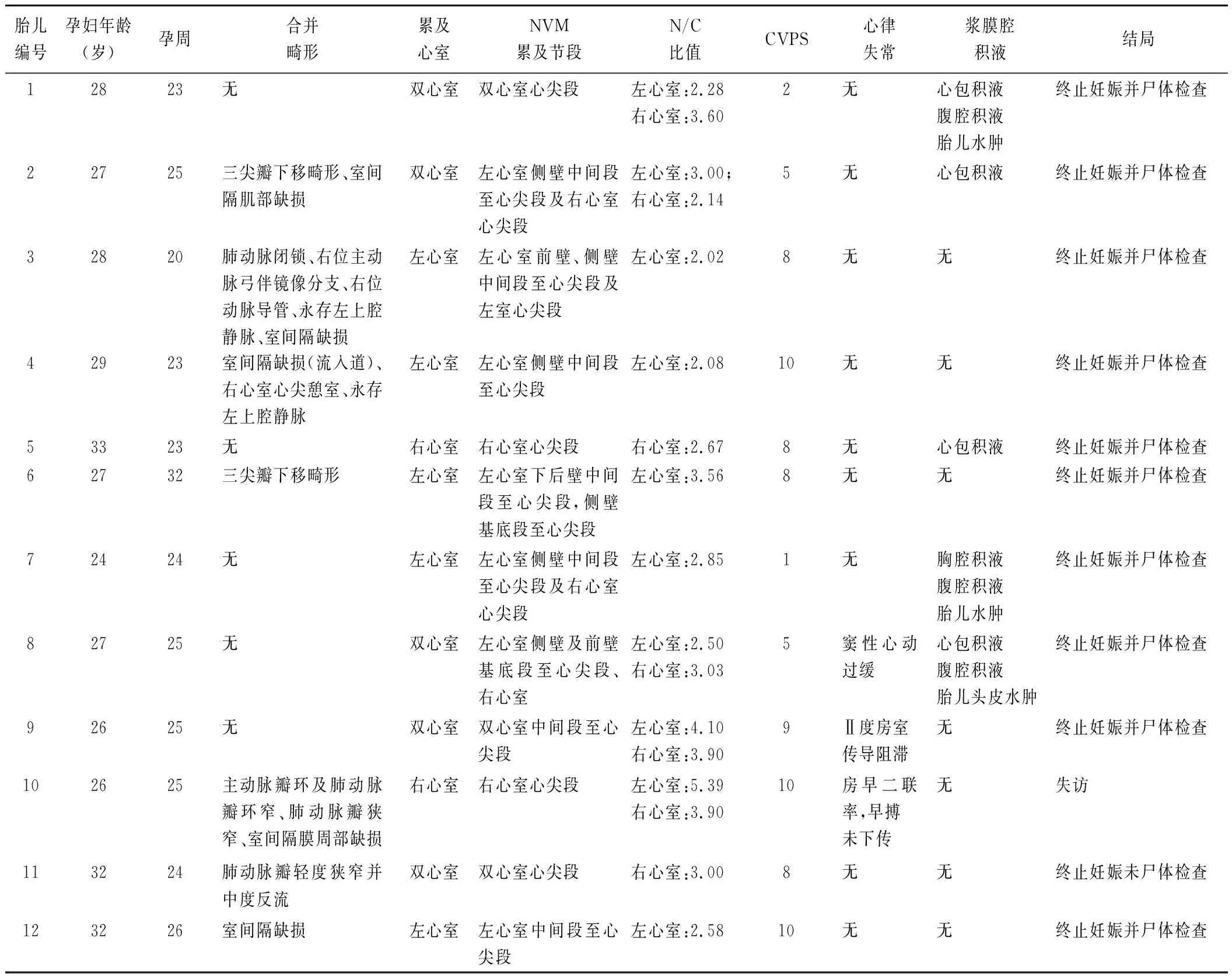
表1 FNVM胎儿超声心动图特征及结局
3.2 FNVM超声心动图及临床表现 超声心动图可定量评估胎儿心功能、描述病变范围、诊断是否合并心脏畸形以及心律失常等情况,是产前诊断FNVM的首选方法,有助于临床进行综合判断。
FNVM临床表现各异,与成人及儿童NVM相同,可伴发心室扩张、心肌肥厚以及心功能减低,亦可出现血栓[2]。NVM患儿可合并各种结构性心脏病,以先天性右心结构异常居多,包括三尖瓣下移畸形、肺动脉瓣狭窄/闭锁、三尖瓣闭锁、右心室双出口等[5,7]。本组FNVM中,6胎合并先天性右心结构异常。FNVM亦可合并心律异常,Stöllberger等[8]报道34%的FNVM存在完全型房室传导阻滞,8%胎儿存在缓慢型心律失常;本组3胎合并心律失常。此外,FNVM可累及双心室、左心室,亦可单独累及右心室[2],与成人NVM[9-10]类似。本组FNVM主要累及左心室心尖段[3],且以累及双心室及左心室者居多。
3.3 FNVM预后 FNVM整体预后较差,但也有少数胎儿出生后心功能明显改善的报道[11]。临床根据其初次发病胎龄、受累心室、潜在病因、心功能、合并先天性心脏病的种类、CVPS以及是否合并恶性心律失常等相关并发症综合评估其预后[3,12]。①FNVM发病胎龄不一,发病愈早,累及范围越大,预后愈差[3]。②FNVM预后与合并先天性心脏病的严重程度相关,FNVM的存在增加了胎儿出生后心脏手术的风险。③FNVM合并房室传导阻滞等预后较差,Arunamata等[3]研究发现81%的FNVM由于完全型房室传导阻滞引起心力衰竭而死亡。如FNVM随妊娠周数增加心功能减低,严重者会出现胎儿水肿;产前胎儿超声检查可见多发浆膜腔积液,二尖瓣、三尖瓣及静脉导管频谱异常,脐静脉搏动波等,导致胎儿CVPS减低。如CVPS≥7分,干预效果较好;而若CVPS≤5分,则无早期干预价值,甚至干预有风险[12]。最近一项研究[13]发现,CVPS为7分的胎儿围生期死亡风险高于CVPS为8分的胎儿(P<0.000 1)。本组胎儿中位CVPS为7.0,仅编号为1的胎儿复查时出现心功能进行性减低,CVPS降低至2分而终止妊娠;余11胎均在产前超声诊断为FNVM后终止妊娠,妊娠期间并未进行随访或相关宫内干预,因此无法准确预估NVM胎儿的预后。
综上所述,FNVM罕见,产前诊断并及时随访尤为重要。产前超声心动图不仅能明确FNVM累及心室部位、节段,还可明确胎儿是否合并结构性心脏畸形或节律异常,并进行CVPS评分以评估胎儿整体情况及完善遗传学检测,为FNVM家庭提供更完善的预后咨询。