2014~2018年我院耐碳青霉烯类肺炎克雷伯菌分布特点及感染患者的临床特点
2019-02-10吴方强许夕海
吴方强 许夕海

摘要:目的 调查某三甲医院近5年耐碳青霉烯类肺炎克雷伯菌的检出情况、感染患者的临床特点,为临床诊疗提供依据。方法收集2014年1月~2018年12月该院临床分离的肺炎克雷伯菌菌株,分析耐碳青霉烯类肺炎克雷伯菌检出率、标本来源分布、科室分布、耐药情况及预后因素。结果 共检出耐碳青霉烯类肺炎克雷伯菌690株,检出率为14.29%;2018年耐碳青霉烯类肺炎克雷伯菌检出率高于2014~2016年,差异有统计学意义(P<0.05);标本来源前5位分别为痰、中段尿、血、切口分泌物、导管,标本科室前5位分别是ICU、呼吸科、泌尿外科、烧伤科、神经外科。16种抗生素药敏检测中,CRKP对15种抗生素耐药率超过50%,耐碳青霉烯类肺炎克雷伯菌对复方新明、米诺环素、替加环素、多粘菌素耐药率相对较低,分别为46.91%、31.86%、10.73%、10.10%。治疗无效患者及治疗有效患者在合并基础病≥3种、患有糖尿病、患有恶性肿瘤、入住ICU、机械通气、保留导尿、其他侵袭性操作、混合感染间比较,差异有统计学意义(P<0.05);治疗无效患者及治疗有效患者在性别、吸烟、饮酒、心血管疾病、神经系统疾病、血液病、慢性肺病、慢性肝肾功能不全、近期大手术、既往多次住院或本次就诊前已住院间比较,差异无统计学意义(P>0.05)。结论 耐碳青霉烯类肺炎克雷伯菌感染呈逐年上升趋势,以ICU中耐青霉烯类肺炎克雷伯菌感染患者最多。临床应针对其可能的预后因素,采取有效、可行的诊治和防控措施预防与减少耐碳青霉烯类肺炎克雷伯菌感染发生几率。
关键词:耐碳青霉烯类肺炎克雷伯菌;耐藥性;抗菌药物;预后因素
中图分类号:R446.5 文献标识码:A DOI:10.3969/j.issn.1006-1959.2019.24.010
文章编号:1006-1959(2019)24-0028-04
Distribution Characteristics of Carbapenem-resistant Klebsiella Pneumoniae in our Hospital from
2014 to 2018 and Clinical Characteristics of Infected Patients
WU Fang-qiang,XU Xi-hai
(Department of Infectious Diseases,the First Affiliated Hospital of Anhui Medical University, Hefei 230022,Anhui,China)
Abstract:Objective To investigate the detection of carbapenem-resistant Klebsiella pneumoniae and clinical characteristics of infected patients in a top three hospital in the past 5 years, and to provide evidence for clinical diagnosis and treatment. Methods The clinical isolates of Klebsiella pneumoniae isolates from January 2014 to December 2018 were collected, and the detection rate of carbapenem-resistant pneumoniae pneumoniae, specimen source distribution, department distribution, drug resistance, and Prognostic factors. Results A total of 690 carbapenem-resistant Klebsiella pneumoniae strains were detected, with a detection rate of 14.29%. The detection rate of carbapenem-resistant Klebsiella pneumoniae in 2018 was higher than that in 2014~2016,the difference was statistically significant (P<0.05); the top 5 sources of specimens were sputum, middle urine, blood, and incision Secretions, catheters, and top 5 undergraduate departments are ICU, Respiratory, Urology, Burns, and Neurosurgery. Among 16 antibiotics, CRKP is more than 50% resistant to 15 antibiotics. Carbapenem-resistant Klebsiella is resistant to compound Xinming, minocycline, tigecycline, and polymyxin The drug resistance rates were relatively low, which were 46.91%, 31.86%, 10.73%, and 10.10%, respectively. There were statistically significant differences between patients who failed to treat and patients who had responded to treatment with a combination of ≥3 basic diseases, there were significant differences between patients with diabetes, malignant tumors, admission to the ICU, mechanical ventilation, retention of urinary catheterization, other invasive procedures, and mixed infections (P<0.05). Patients who failed treatment and patients who were effective in treatment there was no significant difference in smoking, drinking, cardiovascular disease, nervous system disease, blood disease, chronic lung disease, chronic liver and kidney insufficiency, recent major surgery, multiple previous hospitalizations, or hospitalizations before this visit (P>0.05). Conclusion Carbapenem-resistant Klebsiella pneumoniae infection has an upper-body trend year by year. The number of patients with penicillin-resistant Klebsiella pneumoniae infection in ICU is the highest. Clinically, according to its possible prognostic factors, effective and feasible diagnosis and treatment and prevention and control measures should be taken to prevent and reduce the incidence of carbapenem-resistant Klebsiella infection.
Key words:Carbapenem-resistant Klebsiella pneumoniae;Drug resistance;Antibacterials; Prognostic factors
肺炎克雷伯菌(Klebsiella pneumonia)是院内感染中最常见的革兰阴性细菌病原体之一,近10年来随着碳青霉烯类药物广泛使用,肺炎克雷伯菌对碳青霉烯类药物耐药率持续上升,并在全球范围内爆发流行[1,2]。耐碳青霉烯类肺炎克雷伯菌感染患者往往基础疾病较多,全身免疫力低下,目前尚无有效的治疗药物,因而耐碳青霉烯类肺炎克雷伯菌感染后治疗困难,其发病率和死亡率较高[3,4],尤其是重症监护病房(ICU)、实体器官移植和血液系统恶性肿瘤的患者[5,6]。因此,了解耐碳青霉烯类肺炎克雷伯菌的分布特点对于控制多重耐药菌的出现和传播具有重要意义。本研究主要探讨某三甲医院近5年耐碳青霉烯类肺炎克雷伯菌(CRKP)的检出情况以及感染患者的临床特点,现报道如下。
1材料与方法
1.1标本来源 收集2014年1月~2018年12月安徽医科大学第一附属医院各科室患者临床标本分离的肺炎克雷伯菌株4830株,其中检出耐碳青霉烯类肺炎克雷伯菌690株。耐碳青霉烯类肺炎克雷伯菌参照美国疾病预防控制中心耐碳青霉烯类肠杆菌控制指南,即药敏试验对任一碳青霉烯类抗菌药物耐药,亚胺培南、美罗培南或多立培南的最低抑菌浓度(MIC)≥4 mg/L或厄他培南MIC≥2 mg/L。剔除同一患者重复分离株。其中男474例,女216例;年龄7 d~95岁,平均年龄(59.84±18.57)岁。
1.2菌株鉴定与药敏试验 细菌分离培养按《全国临床检验操作规程》,采用法国生物梅里埃公司VITEK 2 Compact全自动细菌分析仪鉴定菌种;药敏实验按美国国家和临床实验室标准化协会(CLSI)推荐的纸片扩散法,部分采用琼脂稀释法测定最小抑菌浓度,具体结果参照CLSI2018年M100-S28的标准进行判读。
1.3观察指标 分析2014~2018年耐碳青霉烯类肺炎克雷伯菌检出率、标本来源分布、科室分布、耐药情况及预后因素。预后因素判断:预后因素包括吸烟、饮酒、合并基础疾病(≥3)、心血管疾病、神经系统疾病、糖尿病、血液病、恶性肿瘤、慢性肺病、慢性肝肾功能不全、入住ICU、机械通气、近期大手术、保留导尿、其他侵袭性操作(中心静脉置管等)、既往多次住院或本次就诊前已住院、混合感染;①治疗有效:患者感染的临床症状和体征全部消失,痊愈出院,包括或不包括病原学复查病原菌清除或患者感染的临床症状和体征部分消失,或由重症监护病房转入普通病房继续治疗或遵医嘱出院。②治疗无效:患者感染的临床症状和体征未见好转甚至出现恶化或导致死亡或自动出院。
1.4统计学方法 采用SPSS 25.0统计学软件进行数据分析。计数资料以(%)表示,采用?字2检验。P<0.05表示差异有统计学意义。
2结果
2.1检出率情况 2014年1月~2018年12月共检出耐碳青霉烯类肺炎克雷伯菌690株,检出率为14.29%;2018年耐碳青霉烯类肺炎克雷伯菌检出率高于2014~2016年,差异有统计学意义(P<0.05),见表1。
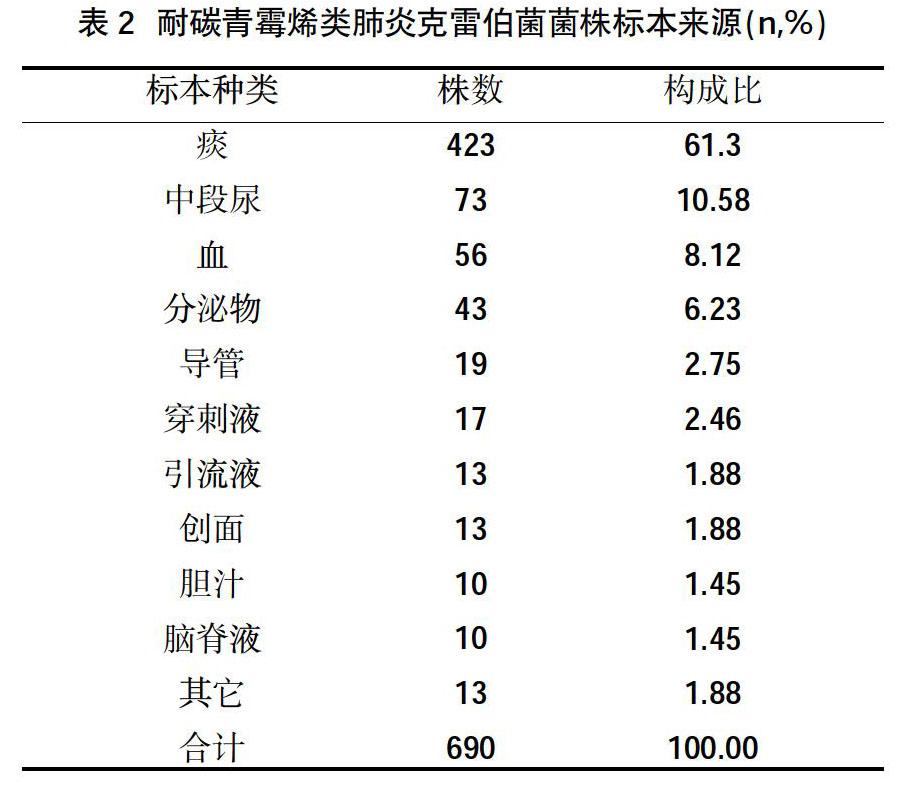
2.2标本来源构成比 690株耐碳青霉烯类肺炎克雷伯菌株标本来源前5位分别为痰、中段尿、血、切口分泌物、导管,见表2。
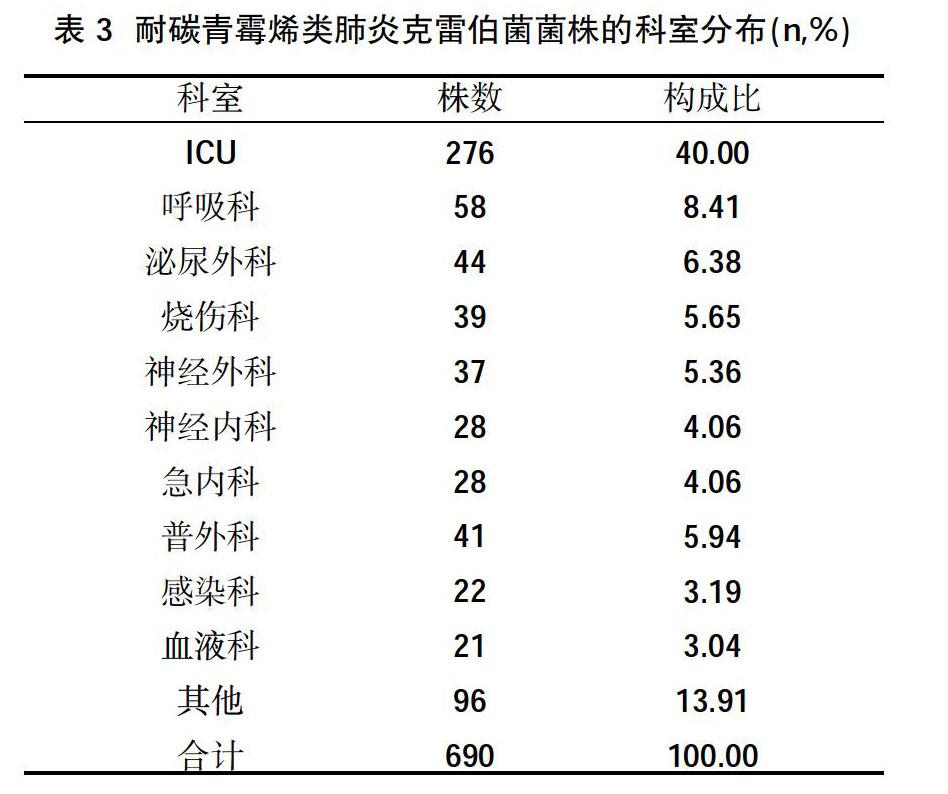
2.3标本科室分布 690株耐碳青霉烯类肺炎克雷伯菌株检出科室前5位分别是ICU、呼吸科、泌尿外科、烧伤科、神经外科,见表3。
2.4耐药情况 16种抗生素药敏检测中,CRKP对15种抗生素耐药率超过50%,耐碳青霉烯类肺炎克雷伯菌对复方新明、米诺环素、替加环素、多粘菌素耐药率相对较低,分别为46.91%、31.86%、10.73%、10.10%,见表4。
2.5临床预后因素分析 治疗无效患者及治疗有效患者在合并基础病≥3种、患有糖尿病、患有恶性肿瘤、入住ICU、机械通气、保留导尿、其他侵袭性操作、混合感染间比较,差异有统计学意义(P<0.05);治疗无效患者及治疗有效患者在性别、吸烟、饮酒、心血管疾病、神经系统疾病、血液病、慢性肺病、慢性肝肾功能不全、近期大手术、既往多次住院或本次就诊前已住院间比较,差异无统计学意义(P>0.05),见表5。
3讨论
肺炎克雷伯菌是一种常见的机会性致病菌,为医院内感染的重要病原菌之一。近年来,肺炎克雷伯菌的感染率及耐药率呈上升趋势,碳青霉烯类抗菌药是治疗该菌最有效的抗菌药物。但随着碳青霉烯类抗菌药使用的增加,其耐药性也不断增加。越来越多的证据显示,碳青霉烯类抗生素的大量消费与包括肺炎克雷伯在内的耐碳青霉烯类肠杆菌科的发生率之间存在显著关系[7]。而了解耐碳青霉烯类肺炎克雷伯菌的临床特点对于临床规范使用碳青霉烯类抗菌药物意义重大。
本研究结果显示,2014年1月~2018年12月共检出耐碳青霉烯类肺炎克雷伯菌690株,检出率为14.29%;2018年耐碳青霉烯类肺炎克雷伯菌检出率高于2014~2016年,差异有统计学意义(P<0.05),总体来看,其检出率呈逐年上升的趋势。690株耐碳青霉烯类肺炎克雷伯菌株标本来源前5位分别为痰、中段尿、血、切口分泌物、导管;耐碳青霉烯类肺炎克雷伯菌检出科室前5位分别是ICU、呼吸科、泌尿外科、烧伤科、神经外科,提示ICU患者抵抗力弱、有创操作频繁等与肺炎克雷伯菌耐药性增加有关。16种抗生素药敏检测中,CRKP对15种抗生素耐药率超過50%,说明耐碳青霉烯类肺炎克雷伯菌对临床大多数常见抗菌药物呈现高度耐药性;而耐碳青霉烯类肺炎克雷伯菌对复方新明、米诺环素、替加环素、多粘菌素耐药率相对较低,分别为46.91%、31.86%、10.73%、10.10%,因此需提高警惕,严格控制这一类抗生素的使用指征。引起耐碳青霉烯类肺炎克雷伯菌感染的相应风险因素,目前尚未有统一结论。有研究显示[8],入住ICU、中心静脉置管、机械通气、固体器官移植、暴露主要抗生素尤其是碳青霉烯类抗生素、酶抑制剂、硝基咪唑类、糖肽的广泛使用认为是耐碳青霉烯类肺炎克雷伯菌感染独立危险因素。其中吸痰、慢性合并症、实体肿瘤、合并真菌感染、更长的住院时间等在不同的文献报道中尚不统一[9]。本研究中,治疗无效患者及治疗有效患者在合并基础病≥3种、患有糖尿病、患有恶性肿瘤、入住ICU、机械通气、保留导尿、其他侵袭性操作、混合感染间比较,差异有统计学意义(P<0.05);治疗无效患者及治疗有效患者在性别、吸烟、饮酒、心血管疾病、神经系统疾病、血液病、慢性肺病、慢性肝肾功能不全、近期大手术、既往多次住院或本次就诊前已住院间比较,差异无统计学意义(P>0.05),提示在临床诊疗耐碳青霉烯类肺炎克雷伯菌患者过程中需密切关注死亡风险。
由于耐碳青霉烯类肺炎克雷伯菌的耐药机制复杂,预防和治疗耐碳青霉烯类肺炎克雷伯菌感染性疾病十分棘手,造成高死亡率、住院时间延长和医疗负担增加[10]。目前治疗耐碳青霉烯类肺炎克雷伯菌的抗生素选择十分有限,包括多粘菌素类、替加环素、头孢他啶阿维巴坦、氨基糖苷类、磷霉素类等。由于耐碳青霉烯类肺炎克雷伯菌感染患者临床预后较差,因此临床正寻找更多的替代疗法,抗生素联合治疗就是其中之一。有研究表明[11],联合治疗与单药治疗相比,能够提高患者生存率。联合治疗主要基于多粘菌素、替加环素、碳青酶烯类、头孢他啶阿维巴坦、氨基糖苷类、磷霉素类、米诺环素之间的组合,但关于最佳组合的选择目前尚未明确。
控制耐碳青霉烯类肺炎克雷伯菌等多重耐药菌的传播需要科学指导,目前院内感染控制措施主要包括严格的手卫生,教育和推广免洗手消毒剂;临床器械和操作做到严格无菌;规范抗生素使用管理;其他网络监测、加强环境卫生等[12]。随着耐药菌患病率逐年增加,本院正在加强院感防控措施,除上述措施外,还包括院感科、医务科、检验科、相关临床科室正密切合作,常态化院感知识培训,跟进升级院感防控信息系统,多重耐药菌按“危急值”处理,督促落实防控措施到位,并纳入绩效考核。每月公布各科室耐药菌检出情况,制定顶级抗生素申报使用等综合措施,以有效的控制细菌耐药的产生、发展及扩散。本研究还存在一些局限性:①本研究为单中心研究,因此结果可能不具有代表性;②该研究为回顾性研究,不是严格的临床对照实验,不能用于疾病的严重程度指数和死亡率评估。
总之,耐碳青霉烯类肺炎克雷伯菌感染呈逐年上升趋势,以ICU中耐青霉烯类肺炎克雷伯菌感染患者最多,几乎对大部分常用抗菌药物耐药,而且这些耐药菌随着时间的推移,耐药性也越来越强;因此针对病区内耐碳青霉烯类肺炎克雷伯菌感染患者应密切监测和增强感染控制措施,以减少其医院感染的发生及传播。
参考文献:
[1]Onori R,Gaiarsa S,Comandatore F,et al.Tracking Nosocomial Klebsiella pneumoniae Infections and Outbreaks by Whole-Genome Analysis:Small-Scale Italian Scenario within a Single Hospital[J].J Clin Microbiol,2015,53(9):2861-2868.
[2]Zhou Y,Wang X,Shen J,et al.Endogenous Endophthalmitis Caused by Carbapenem-Resistant Hypervirulent Klebsiella Pneumoniae:A Case Report and Literature Review[J].Ocul Immunol Inflamm,2018:1-6.
[3]Guducuoglu H,Gursoy NC,Yakupogullari Y,et al.Hospital Outbreak of a Colistin-Resistant, NDM-1- and OXA-48-Producing Klebsiella pneumoniae:High Mortality from Pandrug Resistance[J].Microb Drug Resist,2018,24(7):966-972.
[4]薛娟,谢敏,周婷.耐碳青霉烯类肺炎克雷伯菌感染患者的全因死亡率分析[J].中国临床药理学杂志,2018,34(18):2220-2223.
[5]Del Chierico F,Cardile S,Pietrobattista A,et al.Liver Transplantation and Gut Microbiota Profiling in a Child Colonized by a Multi-Drug Resistant Klebsiella pneumoniae:A New Approach to Move from Antibiotic to "Eubiotic" Control of Microbial Resistance[J].Int J Mol Sci,2018,19(5):E1280.
[6]Pouch SM,Satlin MJ.Carbapenem-resistant Enterobacteriaceae in special populations:Solid organ transplant recipients, stem cell transplant recipients, and patients with hematologic malignancies[J].Virulence,2017,8(4):391-402.
[7]张国兵,毛小红,吴志强,等.肺炎克雷伯菌耐药与抗菌药物使用强度的相关性分析[J].中华医院感染学杂志,2017,27(11):2427-2429,2452.
[8]Gao B,Li X,Yang F,et al.Molecular Epidemiology and Risk Factors of Ventilator-Associated Pneumonia Infection Caused by Carbapenem-Resistant Enterobacteriaceae[J].Front Pharmacol,2019(10):262.
[9]Liu P,Li X,Luo M,et al.Risk Factors for Carbapenem-Resistant Klebsiella pneumoniae Infection:A Meta-Analysis[J].Microb Drug Resist,2018,24(2):190-198.
[10]Priyendu A,Ahmed Z,Varma M,et al.Comparison of Direct Hospitalization Costs and Length of Stay In Carbapenem Resistant Versus Carbapenem Sensitive Klebsiella Pneumoniae Infections In A Tertiary Care Hospital[J].Value in Health,2015,18(7):A581.
[11]Wang X,Wang Q,Cao B,et al.Retrospective Observational Study from a Chinese Network of the Impact of Combination Therapy versus Monotherapy on Mortality from Carbapenem-Resistant Enterobacteriaceae Bacteremia[J].Antimicrob Agents Chemother,2019,63(1):e01511-e01518.
[12]張思兵,杜明梅,闫中强,等.基于信息化手段多学科防控耐碳青霉烯类肺炎克雷伯菌的效果分析[J].中华医院感染学杂志,2018,28(10):1569-1573.
收稿日期:2019-3-17;修回日期:2019-4-9
编辑/杜帆
