脑室镜下脑室肿瘤切除术的手术配合
2019-01-23殷延毅邱晓渝张军花陈传枝彭玉平南方医科大学南方医院神经外科麻醉科广东广州5055
殷延毅,李 煜,邱晓渝,冯 茜,张军花,姚 艳,陈传枝,彭玉平南方医科大学南方医院神经外科,麻醉科,广东 广州 5055
随着微创手术的不断发展和进步,颅内各种肿瘤的手术创伤越来越小,神经内镜技术的开展,使以往要骨瓣开颅的手术,变的只需经鼻孔或颅骨上开一小孔就能切除颅内肿瘤[1-3]。神经内镜下切除脑室内肿瘤是一项新技术,但使用的手术器械各不相同,我院自2012年起探索采用全程内镜内的手术方式,使用具有我国知识产权的透明导管鞘[4-5],钳夹式双极电凝和内镜内超声外科吸引器等新式器械,对22例小型的脑室内肿瘤进行了全部切除,均获得成功,现报道术中护士手术配合的临床体会。
1 资料与方法
1.1 临床资料
本组22例脑室内肿瘤中,男13例,女9例;年龄2月~61岁,平均33.7岁。临床表现为头痛10例,头晕4例,2例头部外伤后检查发现,5例体检时发现,1例出生前产检时发现脑积水。CT及MRI提示22例脑室内有占位病变,5例肿瘤位于侧脑室前角,13例位于侧脑室三角部,4例位于侧脑室体部。肿瘤最大径为3.0 cm,最小径为0.7 cm。
1.2 手术器械
神经内镜系统(德国ZEPPELIN和STORZ),0°和30°大通道工作镜,双通道镜及其配套的显示设备,如光源、录像系统、神经内镜专用剪刀、抓钳、取瘤钳等;以及神经内镜专用透明导管鞘、内镜下超声外科吸引器(CUSA,Soring sonoca400)和普通吸引器、REBEL 350型双极电凝系统、ERRB钳夹式双极电凝器、柱状双极电凝器、接触式激光、微型探针等。
1.3 手术方法
全麻后取仰卧位或俯卧位,头托固定,常规消毒铺巾,切开头皮至骨膜,切口一般为2.5~3.0 cm的弧形切口,但本组中2月患儿头皮切口仅为1.5 cm。乳突拉钩或缝线牵开头皮,以颅钻于切口下方颅骨上钻孔,骨孔直径一般为1.0~1.1 cm达穿刺部位后,拔出鞘头,然后再次导入神经内镜,若脑室内有出血视野不清时,以37 ℃林格氏液冲洗,或吸除脑室内脑脊液在空气环境下手术。术中尽量先电凝肿瘤表面,缩小肿瘤体积,断离肿瘤供血血管,完全游离肿瘤后用抓钳抓住肿瘤,连同内镜及导管鞘一起顺造瘘口通道取出,肿瘤可能在骨孔处受阻,此时再直视下分块取出。对于较大肿瘤取出困难者,使用CUSA将肿瘤吸除体积缩小后取出。取出肿瘤后探查脑室,未见活动性出血后拔出内镜及镜鞘,骨孔填塞明胶海绵,依次缝合帽状腱膜至头皮,采用皮内缝合方式,术后无需拆线。
1.4 手术配合
1.4.1 术前准备 常规开颅手术器械准备:按常规内镜下手术准备内镜手术器械包,电钻、普通双极电凝、吸引器,普通开颅手术器械。
内镜准备:神经内镜系统及其配套的显示设备,如光源主机、录像系统主机、显示器等术前摆放好位置,0°和30°大通道工作镜、光导纤维、摄像头、神经内镜专用剪刀、抓钳、取瘤钳及钳夹式双极电凝器、柱状双极电凝器、神经内镜专用透明导管鞘、接触式激光、微型探针等,还有CUSA专用工作镜等器械一般是环氧乙烷灭菌双重纸塑包装,拆开第一层包装时抓住绝对没有污染的位置取出内层包装,再再包装的另一头撕开内层包装取出内镜器械,确保器械绝对无菌。正确安装连接好这些器械,确保随时可以工作的状态。
手术体位:根据脑室内肿瘤大小,位置以及供血血管与肿瘤的关系确定手术入路,侧脑室前角入路取仰卧位,三角部入路及颞角入路取侧卧位,侧脑室后角入路取俯卧位。
术前用药:因颅内免疫系统薄弱,一旦感染后果严重,常规术前30 min使用抗菌素预防术后感染。准备好术中脑室内冲洗液。
观察记录:核对病人,诊断,手术部位,手术方式等,观察记录生命体征,尤其是瞳孔大小及对光反应情况,以利于术后对比。
1.4.2 术中配合 (1)常规消毒、铺巾、贴带漏液的脑外薄膜。(2)准备和配合使用普通双极电凝、吸引器,电动颅钻,骨膜剥离器,乳突牵开器等。(3)连接好台上使用的内镜摄像头和光导纤维,并检查其性能。正确装好工作镜和透明导管鞘。需要使用CUSA时要更换CUSA专用内镜,需熟练安装。(4)挂好冲洗液高度,位于头部中线高30 cm,冲洗液温度为37 ℃。(5)术中使用最多的也是手术最关键的器械是钳夹式双极电凝,该器械娇嫩,易粘连组织,术中经常要取出清除粘连物,此时应该用湿纱布轻柔多次擦拭,千万不可用锐器或用力清除粘连物,以防钳夹式双极电凝器损坏无法使用而报废。(6)术中需使用的其他内镜内器械是内镜内专用吸引器,剪刀,取瘤钳和抓钳。取出肿瘤是应该用尽量大号的抓钳,以利于抓紧抓牢肿瘤一次性取出。(7)术毕清点用物,一般不需要放置引流管,取出内镜,用明胶海绵三折严密填塞颅孔,防止术后头皮血液流入脑室内。依次缝合伤口并包扎。(8)做好内镜器械的清洗、上油、保养和还原工作。1.4.3 术后病人处理 掀开手术单即立刻观察双侧瞳孔情况,并做记录,以便后续的瞳孔变化做对比。严密观察病人生命体征、神志及瞳孔的变化,有无恶心、呕吐及四肢活动情况 。
2 结果
本组22例脑室内肿瘤全部达到全切除(图1)。病理检查证实脑膜瘤9例,脉络丛乳头状瘤8例,胶质瘤3例,神经上皮肿瘤1例,胶样囊肿1例。8例术前头痛患者术后均症状缓解,2例术前头晕患者术后症状减轻,其余无明显变化。术后颅内感染1例,余无其他并发症。1例2月大婴儿脉络丛乳头状瘤伴脑积水,手术切除肿瘤后1年复查仍有脑积水,但脑室有所缩小。17例手术切口给予皮内可吸收倒刺线缝合的患者无需拆线,术后4 d即出院。术后随访3月~4年,影像学检查均未见复发。
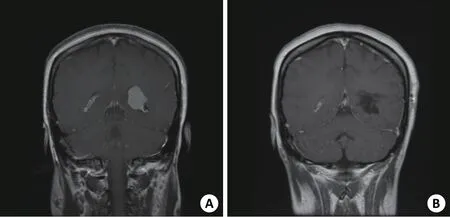
图1 左侧脑室三角部脑膜瘤手术前后增强磁共振
3 讨论
脑室内肿瘤种类多,以往这类肿瘤都是开颅显微镜下手术[6-8]。近年来随着神经内镜技术及器械的突飞猛进,神经内镜从过去的仅用于脑室内肿瘤活检,到现在完全利用内镜切除脑室内肿瘤,这得益于术者手术水平的提高以及关键手术器械的研发,改进及应用,新器械的出现及改进使神经内镜手术更加灵活,扩大了内镜手术的适应征,对于脑室内小型肿瘤就适合内镜下手术[9-11]。神经内镜手术较显微镜手术在切除脑室内肿瘤方面具有术中失血量少、创伤较小,术后恢复快,并发症少等优越性,其优势不仅在于更小的切口,更重要的减少造瘘过程中正常脑组织的损伤,通过内镜携带的光源,能够清晰看到深部血肿腔的情况,更加有利于手术效率而安全的进行[12-13]。
神经内镜手术分内镜内手术和内镜外手术,也有分为脑室镜手术、Endoport内镜控制手术和内镜辅助显微神经外科手术[14-15],目前所说的内镜下脑室内肿瘤切除大多为内镜外手术,即Endoport内镜控制下的手术,是胶片卷或专用的扩张导鞘在脑实质内造一2~3 cm手术通道,利用神经内镜提供视野及照明,内镜外用显微手术器械将肿瘤切除。手术头皮切口4~6 cm,骨窗直径2~3 cm,通过扩张器人为造一手术通道,头皮、颅骨及脑组织的手术切口仍较单纯内镜内手术大,创伤更大。利用创伤更小的全程神经内镜内技术切除脑室内肿瘤的方法目前仅见本单位少有报道[16-17]。本文主要探讨脑室镜下脑室肿瘤切除术的手术体会。
神经内经内技术切除脑室内肿瘤得以顺利进行,很重要的是依赖于大通道工作镜,透明鞘和配套的内镜内专用手术器械的完善和应用[5,18]。大通道神经内镜内径为3.7 mm,外径仍为6.5 mm,可通过数码放大获得清晰的图像,使用配套的手术器械可以更大以提高手术效率,如内镜内使用的剪刀,抓钳和吸引器均为毫米的较大内镜内手术器械。术中需要使用手术时CUSA时,需要更换专门与CUSA配套的内镜[19-20]。透明导管鞘使得内镜与导鞘形成一体而作为手术通道,手术切口小,减少穿刺过程中正常脑组织的损伤,而且操作更加灵活,头皮切口仅1.5~2.5 cm,骨孔1.0~1.1 cm。为此,在手术配合时应根据手术病人年龄的大小和肿瘤的大小确定手术切口的长短和孔径的大小。小儿头皮薄,不适合使用头皮牵开器,仅需切口头皮1.5 cm,用缝线牵拉头皮即可,而成人尤其是肥胖人头皮厚,切口相对要长,使用头皮牵开器方便些,还有头皮止血作用。颅孔大于0.8 cm均可通过神经内镜,但如果肿瘤较大难以通过颅孔取出肿瘤,使用适当大些的钻头有利于手术操作。本研究采用的手术方法与国内外脑室镜手术相似,不同的是本研究采用了具有自已知识产权的透明导管鞘将透明导管鞘与内镜合为一体。安装透明导管鞘后其外径为7.7 mm,鞘管有刻度标尺。这样可以直视下避开血管对脑室或病灶穿刺,取出鞘头后正常工作时内镜缩进透明导管鞘约1 cm范围内,可通过透明导管鞘头端将相连的肿瘤和脑室壁分开,创造出手术空间,使得内镜分离,止血,离断血管成为可能。通过透明导管鞘还可以随时观察穿刺通道上的出血,牵拉程度肿瘤与脑室关系等情况,使内镜下观察视野更广[4-5]。
内镜手术术者一手握镜子,另一手持器械,双眼不能离开手术屏幕,没有太多机会顾及手术护士的动作。手术室护士在整个手术过程中的配合显得更加重要。手术室护士配合手术要点:(1)手术体位根据肿瘤的位置和手术入路决定,肿瘤位于侧脑室前角或体部前方,取仰卧位,头屈曲20°,可使穿刺点位于最高位。如肿瘤位于侧脑室体部的后方,三角部或后角,则可取俯卧位,如肿瘤位于侧脑室下角或三角部,可取侧卧位。头部可用头架固定更加牢靠,但对于儿童病人则用头托。(2)颅骨显露:头皮薄的儿童患者头皮切口可适当短,头皮可用缝线牵开头皮显露颅骨。对于头皮较厚的成年患者则切开头皮后使用乳突牵开器方便些。根据肿瘤的大小确定颅骨钻头的粗细,可选择0.8~1.1 cm直径的钻头。(3)透明导管鞘的安装必须准确,牢固,要求是鞘头与鞘管的接触力度适中,以不透水为标准。鞘芯固定器要紧贴内镜末端,不能有空隙。(4)术中使用最多的器械是双极电凝,内镜内使用的双极电凝有多种,最适合这种手术的是钳夹式双极电凝。当电凝使用后有焦痂粘连电极时会影响电凝效果,必须清除焦痂。因这种电凝很娇嫩,清除焦痂时只能用湿纱布顺着电极的纵向轻轻擦拭,不可用大力或垂直方向擦拭,更不能用锐器清除。(5)使用内镜下接触式激光时,因光导纤维质地硬,且长,弹力大,使用时不能折弯,使用时始终要控制好光导纤维的两端,防止光导纤维弹出无菌区而受到污染。(6)遇术野出血时应使用37度林格氏液,用人造脑脊液更好。输液袋挂置的高度以高过头部30~40 cm为好,因挂太高遇到滴入脑室内液体因通道堵塞液体流出不畅通时可能导致颅内高压。一般不主张这类手术使用冲水泵,因难以控制术区进出水的速度,可能引起颅内高压。(7)除头皮薄的儿童患者外,因手术切口小,最好使用3个0的倒刺线皮内缝合头皮,这样可免拆线,缩短住院时间。(8)神经内经内技术切除脑室内肿瘤是比较复杂的手术,对手术器械的要求很高,术中随时可能更换不同的神经内镜,这就需要器械护士熟悉各种神经内镜的特点,摄像头和光导纤维应该消毒好使用,而不能用镜套隔离无菌。
在整个脑室镜下脑室肿瘤切除手术中手术器械的配备,正确使用和医护配合,是确保手术顺利的关键。
