增液地黄汤治疗急性视神经炎疗效研究*
2019-01-05薛晓辉崔阳阳肖津安
薛晓辉,崔阳阳,高 鸽,肖津安,姜 媛
西安市第四医院眼科(西安710004)
急性视神经炎根据病变部位分类,主要包括视神经乳头炎和球后视神经炎两类,临床主要表现为急性或亚急性视力下降、视野缺损及视觉诱发电位的异常,该病是眼科最常见的视神经疾病之一,多发于青壮年,据不完全统计,发病人群中40岁以下者高达86%[1]。目前对该病治疗,目前公认的是静滴或口服激素治疗,常采用激素大剂量冲击疗法,随着疾病后期激素副作用的不断发现,越来越多的临床工作者将中医药引入急性视神经炎的治疗中,中西医结合治疗本病表现出很大的优势[2]。增液地黄汤是我科协定处方,临床应用多年,治疗急性视神经炎尤其中医辨证为阴虚火旺证者临床疗效较好,现将其报告如下。
资料与方法
1 一般资料 所有病例均来自2015年1月至2017年1月就诊于本科的急性视神经炎患者。每组纳入符合纳入标准病例40例,共80例,所有患者均自愿签署知情同意书。试验过程中,对照组患者脱落1例。试验结束后,试验组患者40例,其中男性18例,女性22例,平均年龄为(35.27±6.31)岁,病程为(9.20±1.08)d,发于右眼者19例,左眼21例,视神经乳头炎13例,球后视神经炎27例;对照组患者39例,其中男性18例,女性21例,平均年龄为(35.34±6.27)岁,病程为(10.06±1.13)d,发于右眼者18例,左眼21例,视神经乳头炎11例,球后视神经炎28例,治疗前,两组患者在性别、年龄、病程、病眼、分类等方面,经统计学检验,无明显差异,具有可比性(P>0.05)。
西医诊断标准:①急性或亚急性视力下降,不能矫正,视野缺损,视觉诱发电位异常,色觉障碍;②眼底可正常或有轻度的视盘充血水肿;③部分病例发病前后可有额部或眼眶深部钝痛,随眼球活动加剧;④除外其他视神经疾病:如缺血性、压迫性及浸润性、外伤性、中毒性及营养代谢性、遗传性视神经病变等;⑤除外其他眼科疾病如眼前节病变、玻璃体病变、视网膜病变、屈光不正、青光眼等,具备上述①+④+⑤即可确诊为急性视神经炎。
中医辨证标准:阴虚火旺证视力下降,视野缺损,兼见手足心热,潮热,盗汗,口燥咽干,眩晕耳鸣,小便黄,大便干结,舌红少苔,脉细数等阴虚火旺证。
纳入标准:①符合上述西医诊断标准及中医辨证标准的患者;②年龄60岁以下的男性及女性患者;③所有患者均为初次治疗,未服用糖皮质激素;④患者自愿签署知情同意书。
排除标准:①符合急性视神经炎诊断标准,但中医辨证不属于阴虚火旺证患者;②年龄大于60岁的患者;③反复发病,既往1周曾服用糖皮质激素;④对本研究所用药物过敏的患者;⑤合并有心血管、肝、肾和造血系统等严重原发性疾病及精神病患者。
2 治疗方法 采用随机数字表法将80例符合纳入标准的患者随机分为两组即试验组和对照组,每组各40例,试验过程中对照组脱落1例。
2.1 对照组:常规激素大剂量冲击疗法:0.90%氯化钠注射液500ml+甲基强的松龙注射液500mg静脉滴注,1次/d,连续3d,然后改为强的松每日早8时顿服,1mg/(kg·d),共11d,再每4d逐渐递减为20、10、5、0mg。
2.2 试验组:在激素治疗基础上加用增液地黄汤(生地黄、玄参、熟地黄、泽泻各12g,丹皮、茯苓、麦冬各15g,炒山药30g,山茱萸10g)应用我院免煎颗粒制剂,200ml温开水冲服,1剂/d,早晚分服。
3 观察指标
3.1 临床症状、体征的观察:视力下降、视野缺损、视觉诱发电位异常、手足心热、口燥咽干、舌象、脉象等七项,根据其证候轻重分为无(0分)、轻度(1分)、中度(2分)、重度(3分)。
3.2 视力改变:观察两组患者治疗前后视力改变情况并记录。
3.3 视野平均光敏感度(MS)及视野平均缺损(MD):观察两组患者治疗前后MS及MD改变并记录。
3.4 安全性指标:血常规、尿常规、便常规、肝肾功能、血葡萄糖测定、十二导联心电图、胸部X线检查。
4 疗效判定标准 参考《中药新药临床研究指导原则》制定如下:①治愈:患者视力下降视野缺损等主要临床症状、体征消失或基本消失,中医证候积分减少>95%;②显效:主要临床症状、体征明显改善,中医证候积分>70%;③有效:主要临床症状、体征有所好转,中医证候积分>30% ;④无效:临床症状、体征无明显改善,甚或加重,证候积分减少<30%。
5 统计学方法 所有的统计推断均采用SPSS 17.0统计学软件进行检验,计量资料以s)表示,计数资料以率或构成比表示,组间比较用卡方检验,治疗前后效果对比应用自身配对t检验。统计监测以双尾为准,P<0.05表明差异有统计学意义。
结 果
1 临床疗效比较 增液地黄汤治疗组治疗后,临床总有效率为97.50%,与对照组有效率(76.92%)比较,差异有统计学意义(P<0.05),见表1。

表1 临床疗效比较[例(%)]
2 两组患者治疗前后视力、视野敏感度(MS)、视野缺损(MD)的比较 两组患者后视力、视野敏感度(MS)、视野缺损(MD)明显高于治疗前,差异有统计学意义(P<0.05);治疗后试验组视力明显高于对照组,差异有统计学意义(P<0.05),见表2。
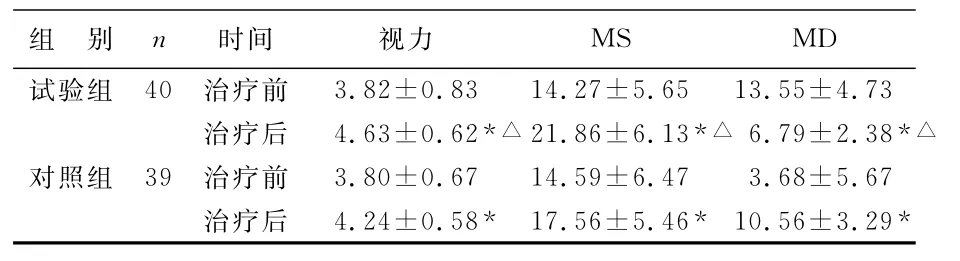
表2 两组治疗前后视力比较
3 两组患者治疗前后证候积分比较 两组患者后证候积分明显低于治疗前,差异有统计学意义(P<0.05);治疗后试验组患者证候积分明显低于对照组,差异有统计学意义(P<0.05)。

表3 两组治疗前后证候积分比较(分)
讨 论
视神经炎病因主要包括炎症、多发性硬化、免疫介导、哺乳期诱发等,其中炎症位于各病因中首位,占48%,感染原多为口、鼻、咽等处病毒或细菌[3]。其临床表现主要为眼球转动性疼痛、瞳孔运动障碍、视力下降、视野缺损等,长期失治误治可导致视力大量减退甚至失明,严重影响患者生理心理健康[4]。目前视神经炎西医治疗主要依靠糖皮质激素,且多数医者认为大剂量静脉注射糖皮质激素临床效果显著[5],其机理包括两个方面:①糖皮质激素可阻断磷脂花生烯酸代谢,炎症减轻;②参与能量代谢,畅通微循环,使钙离子和有害物质及时转运出去[6-7]。但大剂量长期应用糖皮质激素会带来严重的不良反应,包括睡眠紊乱、情绪变化、消化道不适、面红潮热等,亦影响患者身心健康。
目前视神经炎的治疗强调中西医结合,此法可有效减少糖皮质激素用量,增强疗效,减少糖皮质激素诱发的不良反应[8-10]。因激素药物在中医学中归于大辛大热之类,属纯阳之品,长期应用会增速代谢,伤阴耗津,日久则阴虚阳亢,虚火旺盛,且部分神经炎患者本身临床症状就以咽干、口燥、眼干、头晕、发热等阴虚证候为主[11-13]。因此,在治疗阴虚火旺型视神经炎患者时,治法应为滋阴降火。滋阴使阴液足,阴足则能制阳,使相火不易妄动。
增液地黄汤以六味地黄丸和增液汤为主方。六味地黄丸中重用熟地黄,滋阴补肾,填精益髓,山萸肉补养肝肾,山药补益脾阴,三药合用以滋养肝脾肾;方中泽泻利湿泄浊,丹皮清泄相火,茯苓淡渗脾湿,三药共奏渗湿浊、清虚热之功;此方以补肾阴为主。增液汤中玄参滋阴润燥、壮水制火,生地甘苦而寒、清热养阴、壮水生津,麦冬滋养肺胃阴津以润肠燥,三药合用,养阴增液;此方旨在滋阴补液。两方合用,滋补肾阴,继而养一身之阴,壮水以制阳[14-15]。
此次研究应用增液地黄汤联合糖皮质激素治疗视神经炎,可见增液地黄汤治疗组治疗后,临床总有效率为97.50%,与对照组有效率(76.92%)比较,差异有统计学意义;两组患者后视力、视野敏感度明显高于治疗前,差异有统计学意义;治疗后试验组患者视力、视野敏感度明显高于对照组,差异有统计学意义;两组患者后视野缺损、证候积分明显低于治疗前,差异有统计学意义(P<0.05);治疗后试验组患者视野缺损、证候积分明显低于对照组,差异有统计学意义。
研究表明增液地黄汤可明显改善急性视神经炎患者视力减退、视野缺损等临床症状,提高其临床疗效,值得在临床应用。
