双源CT双能量成像在肺腺癌病理分级诊断中的应用价值
2019-01-03詹晓飞李小娟高彩丽
朱 剑 詹晓飞 李小娟 高彩丽
肺腺癌是肺癌的一种常见类型,属于非小细胞癌,与鳞状细胞肺癌不同的是肺腺癌较容易发生于女性及不抽烟者[1]。肺腺癌在早期并无特殊症状,仅为一般呼吸系统疾病所共有的特征,如咳嗽痰中带血、低热、胸痛、气闷等,容易耽误治疗时机,造成病情恶化[2]。该病的治疗方式包括化学治疗、放射治疗及外科手术,其中化疗是治疗肺癌的最主要方法,而外科手术是效果较好的干预手段,通过直接切除病灶而最大程度的控制癌细胞扩散。患者治疗方式主要根据其病理分期进行选择,因此选用合适的方法确定病理分期就显得尤为重要[3]。本研究对肺腺癌患者采用双源CT双能量扫描,旨在探讨双源CT双能量成像在肺腺癌病理分级诊断中的应用价值。
1 资料与方法
1.1 一般资料
选取2014年10月至2017年10月在陕西铜川矿务局中心医院治疗的102例肺腺癌患者,其中男性64例,女性38例;年龄30~65岁,平均年龄(56.46±8.22)岁。根据病理分级的不同进行分组,将41例中高分化型患者纳入中高分化组,将61例低分化型患者纳入低分化组;两组患者均采用双源CT双能量扫描。所有患者及家属均知情同意,并签署知情同意书。
1.2 纳入与排除标准
(1)纳入标准:①均经病理组织学确诊;②肺孤立性肿块;③CT检查前未进行放化疗等治疗。
(2)排除标准:①不能配合完成CT检查;②合并有甲亢、糖尿病、肝肾功能障碍以及其他恶性疾病。
1.3 仪器设备
采用第二代SOMATOM Definition型64层双源CT设备(德国西门子公司)。
1.4 检查方法
(1)CT检查。所有患者均行CT检查,检查前均进行碘过敏试验,在仰卧位状态下进行CT扫描。所有患者从胸廓入口至肾上腺水平部位进行常规CT平扫及双能双期增强扫描。
(2)常规检查。用单源扫描技术,扫描参数:螺距1.0,层厚8 mm,层间距为8 mm,X射线管旋转时间为0.5 s/圈。
(3)双能增强检查。选用双源Liver VNC序列,DE模式,A、B两个X射线管同时同层采集图像信息。扫描条件:矩阵大小为512×512,螺距0.5 mm,探测器宽32 mm×0.6 mm,重叠1.0 mm,层厚1.5 mm,增强扫描时于肘静脉注射非离子型碘对比剂,注射完毕后再注射30 ml生理盐水,动脉期和静脉期分别于注射造影剂25 s及30 s后采集图像。
1.5 图像分析与评价指标
双能增强检查扫描,所得数据经过系统自动计算后得到40 keV、80 keV、120 keV和160 keV条件下的4组融合图像,将扫描得到的双能量增强扫描数据输入系统专用软件,测定动脉期、静脉期40~160 keV(间隔40 keV)不同能量图像上肺部肿块的CT值及标准化碘浓度(normalized iodine concentration,NIC),并获得能谱曲线,所有数据由2名经验丰富的影像科医师进行总结判断。
1.6 统计学方法
采用SPSS 19.0软件对数据进行统计分析,计量资料采用(x-±s)表示,组间比较使用t检验,诊断价值采用受试者工作特征(ROC)曲线进行,以P<0.05为差异有统计学意义。
2 结果
2.1 不同病理分级肺腺癌CT值比较
(1)动脉期两组肺腺癌患者在40 keV、80 keV、120 keV和160 keV下的CT值比较差异无统计学意义(t=-1.104,t=-1.721,t=-1.814,t=-1.523;P>0.05),见表1。
(2)静脉期低分化肺腺癌患者在40 keV下的CT值明显高于中高分化肺腺癌患者,差异有统计学意义(t=-15.58,P<0.05);静脉期不同病理分级肺腺癌患者在80 keV、120 keV和160 keV下的CT值比较差异均无统计学意义(t=-1.709,t=-1.702,t=-1.886;P>0.05),见表2。
2.2 两组肺腺癌患者动脉期和静脉期NIC比较
动脉期两组肺腺癌患者NIC比较差异无统计学意义(t=-0.526,P>0.05);静脉期低分化肺腺癌患者NIC明显高于中高分化肺腺癌患者,差异有统计学意义(t=-4.691,P<0.05),见表3。

表1 动脉期不同病理分级肺腺癌患者在不同能量下的CT值比较(HU,x-±s)

表2 静脉期不同病理分级肺腺癌患者在不同能量下的CT值比较(HU,x-±s)

图2 左肺上叶低分化肺腺癌患者影像病理图

表3 不同病理分级肺腺癌患者动脉期和静脉期NIC比较(mg/ml,x-±s)
2.3 静脉期40 keV下CT值和NIC判断肺腺癌分化程度价值
静脉期40 keV下CT值和静脉期NIC判断低分化组肺腺癌患者的ROC曲线下面积(area under curve,AUC)分别为0.760和0.767,P均<0.05,其参数见表4,如图1所示。
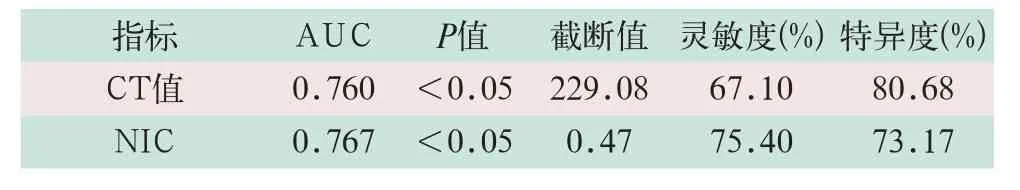
表4 静脉期40 keV下CT值和NIC判断肺腺癌分化程度的ROC曲线参数
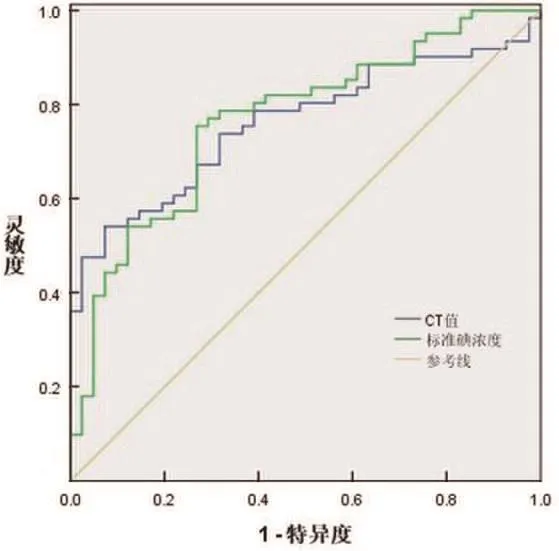
图1 静脉期40 keV下CT值、静脉期NIC判断肺腺癌分化程度ROC曲线图
2.4 典型病例CT碘分布
患者男性,64岁,左肺上叶低分化肺腺癌,CT平扫显示左肺上叶呈类圆形结节影,40 keV下静脉期CT值为230 HU,CT碘分布显示NIC为0.80 mg/ml,如图2所示。
3 讨论
肺腺癌多数起源于支气管黏膜上皮,发病率较鳞癌及未分化癌略低,在女性人群中较为常见[4]。多数腺癌起源于较小的支气管,为周围型肺癌,患者早期一般无明显的临床症状,主要在胸部X射线检查时发现,其病变部位主要呈现圆形或椭圆形肿块,生长缓慢,但有时早期即发生血行转移,淋巴转移则发生较晚,晚期症状主要有声音嘶哑、气促、胸腔积液等[5-6]。肺腺癌中肿瘤大多数无包膜,不完整且质地为中等硬度,切面呈灰白色,镜检时瘤细胞形状怪异,结构不一[7]。
目前,肺腺癌的治疗仍以手术治疗、放射治疗和药物治疗为主,其治疗原则为根据患者身体状况、肿瘤病理学类型、侵及范围等因素,选择最佳治疗方案,以期最大程度控制肿瘤,提高治疗效果,改善患者的生活质量,延长患者生存期的目的[8]。
双源CT是一种通过两套X射线管系统和两套探测器系统同时采集人体图像的CT装置,具有成像速度快、辐射剂量小等优点,其特有的成像模式为病变分析提供了一种新颖的多参数诊断模式,实现了物质的分离和鉴别[9]。其中,碘图可以测定所有含碘部位的任意碘含量,较普通CT增强更加全面的反映各个组织的灌注情况。双源CT双能量成像通过专用系统获得能谱曲线,能够反映出物质的化学信息,具有区分各类化学物质的效果,而且能够得出任意组织的有效原子序数、碘基图、水基图等,为肿块的良恶性诊断提供了一种全新的手段[10-12]。
肿瘤的分级主要根据癌细胞的分化程度来确定,随着分化程度的改变,不同级别的肿瘤组织会出现各异的血流动力学[13]。动脉期不同病理分级肺腺癌在40 keV、80 keV、120 keV及160 keV下的CT值比较差异无统计学意义,静脉期低分化肺腺癌在40 keV下的CT值明显高于中高分化肺腺癌,静脉期不同病理分级肺腺癌在80~160 keV下的CT值比较差异无统计学意义,表明不同的球管能量(keV)在判断肿瘤分化敏感度时具有极大差距,40 keV水平有助于肿瘤分化程度的判断,为治疗方式的选择提供参考。
动脉期不同病理分级肺腺癌NIC比较差异无统计学意义,静脉期低分化肺腺癌NIC明显高于中高分化肺腺癌。该结果可能与肿瘤供血血管的多少有关,不同病理类型的肺癌其组织起源不同,血管生成情况不同,其血管多少与强化程度之间呈现正相关,相应的若强化程度越高则含碘量越高,故各类肺腺癌的强化程度之间存在差异[14-15]。静脉期40 keV下CT值和静脉期NIC判断低分化肺腺癌的AUC分别为0.760和0.767,表明合适的球管能量(keV)可提高静脉期低分化肺腺癌判断的特异度和灵敏度。
双源CT双能量成像在肺腺癌病理分级诊断中有一定应用价值,其静脉期40 keV水平下CT值和静脉期NIC可用于判断肺腺癌病理分级。