男性T2DM患者胰岛素抵抗与骨量关系初探
2018-12-18祖义志朱丹平孙丽莎张晓冉杨矫陈星如陈秋
祖义志 朱丹平 孙丽莎 张晓冉 杨矫 陈星如 陈秋*
1.重庆市中医院,重庆 400021 2.成都中医药大学附属医院,四川 成都 610072 3.成都中医大银海眼科医院,四川 成都 610084
糖尿病(diabetes mellitus,DM)和骨质疏松(osteoporosis,OP)均是常见病、多发病,在慢性流行性疾病中分别占据着第三和第七位,已成突出的公共卫生问题。而且DM可影响骨代谢,导致骨质疏松,高达50%~60%的DM患者合并OP[1]。目前多认为与胰岛素缺乏、胰岛素样生长因子系统紊乱、高血糖状态、糖尿病慢性并发症、脂代谢及激素水平异常等机制有关。1型糖尿病患者骨密度(BMD)下降已成共识,但2型糖尿病(T2DM)对骨代谢的影响尚无定论[2-4]。胰岛素抵抗(IR)不仅是T2DM区别于1型糖尿病的重要发病机制之一[5],更是T2DM出现各种并发症的“动力”源泉[6]。故猜测IR是解释T2DM患者BMD争议的一个突破口,然现有IR与BMD相关性的研究亦尚未形成统一结论[7-10],给临床造成巨大困扰。
随着对骨生物力学认识的不断清晰,临床工作者逐渐认识到OP的理论与临床常用的aBMD指标的不一致是造成漏诊、误诊的重要原因[11-12]。美国国立卫生研究院2001年即定义OP为骨强度下降、骨折风险性增加为特征的骨骼系统疾病[13]。故脆性骨折与骨强度下降直接相关,以骨强度为指标的研究方法亦逐渐走入临床[14]。根据“功能决定形态”理论,杨定焯等[15-16]进行了体重标准化骨矿含量[cBMC=骨矿含量(g)/体重(kg)]的相关研究,认为其更符合OP的理论,可作为骨强度的替代指标。既往尚未见通过cBMC探索男性DM患者IR与骨量关系的研究,故本研究尝试从这方面着手,为T2DM合并OP的病因学研究提供新的参考方向。
1 材料和方法
1.1 病例来源
2016年3月至2016年9月在成都中医药大学附属医院内分泌科住院治疗,采用1999年WHO糖尿病诊断标准[17]确诊为T2DM的男性患者260例(含少数民族31例)为研究对象。
1.2 方法
1.2.1入院时临床基本处理路径:基本处理路径见图1。标准馒头餐试验前药物停用时间:速效胰岛素≥8 h;除α糖苷酶抑制剂外其他类降糖药≥24 h。
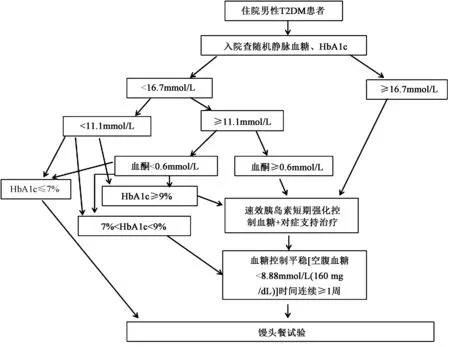
图1 入院临床基本处理路径Fig.1 Basic clinical pathway
1.2.2纳入标准:①18~75周岁;②住院期间能配合治疗使血糖控制平稳(空腹血糖<8.88 mmol/L(160 mg/dL))时间连续≥1周;③无精神性疾病及认知障碍等,能配合完成相关信息采集;④自愿签署知情同意书。
1.2.3排除标准:①6个月内曾发生糖尿病急性并发症;②急慢性感染;③长期卧床;④近期有创伤、手术;⑤慢性肺部疾病、骨软化症、恶性肿瘤、肝病(AST或(和)ALT高于正常上限3倍及以上)、肾病(血清肌酐≥132.6 μmol/L)、肾病综合征、胃肠疾病、癫痫、甲状腺疾病、甲状旁腺疾病、类风湿性疾病、库欣综合征及可影响骨代谢的其他内分泌及免疫系统疾病;⑥6个月内用过糖皮质激素、氟化物、性激素或抗骨质疏松药物,或曾连续使用上诉药物≥3个月;⑦入院时静脉血糖≥33.3 mmol/L或(和)血酮≥1.0 mmol/L以及生命体征不平稳;⑧既往明确诊断腰椎及左侧股骨颈骨折及行上诉部位相关手术治疗;⑨骨量测量前1周内服用影响图像分析的药物,或进行影响结果分析的检查;⑩单侧下肢残疾或其他原因影响双下肢正常行走。
1.2.4观察指标:①一般指标:年龄、身高、体重、民族、血压、体质量指数[BMI=体重(kg)/身高(m)2]、病程、烟酒史、用药史;②生化核医学指标:钙(Ca)、磷(P)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-c)、高密度脂蛋白胆固醇(HDL-c)、白蛋白(ALB)、碱性磷酸酶(ALP)、血清胱抑素C(CYS-C)、糖化血红蛋白(HbA1c)。计算校正血清钙浓度cCa/(mg/dL)=总钙/(mg/dL) - 0.8×[4.0-血清白蛋白浓度/(mg/dL)],肾小球滤过率(采用男性简化MDRD公式)=186×Cr/88.41-1.154×Age-0.203,胰岛素抵抗指数(HOMA-IR)=空腹血糖×空腹胰岛素/22.5(根据图1进行标准馒头餐试验当日获得的空腹血糖及空腹胰岛素情况计算);③骨量指标:正位腰椎第1至第4椎体(L1-L4)及左侧股骨颈(FN)的aBMD及cBMC。骨量测量采用美国通用公司生产GE Lunar Prodigy型骨密度仪。
1.3 统计学处理

2 结果
以HOMA-IR进行四分位分组,各组简称及区间范围:IR1:≤1.2366;IR2:1.2367~2.0720;IR3:2.0721~3.2212;IR4:3.2213+。
2.1 一般情况比较
四组病例在烟酒史和民族构成上无统计学差异,余见表1。
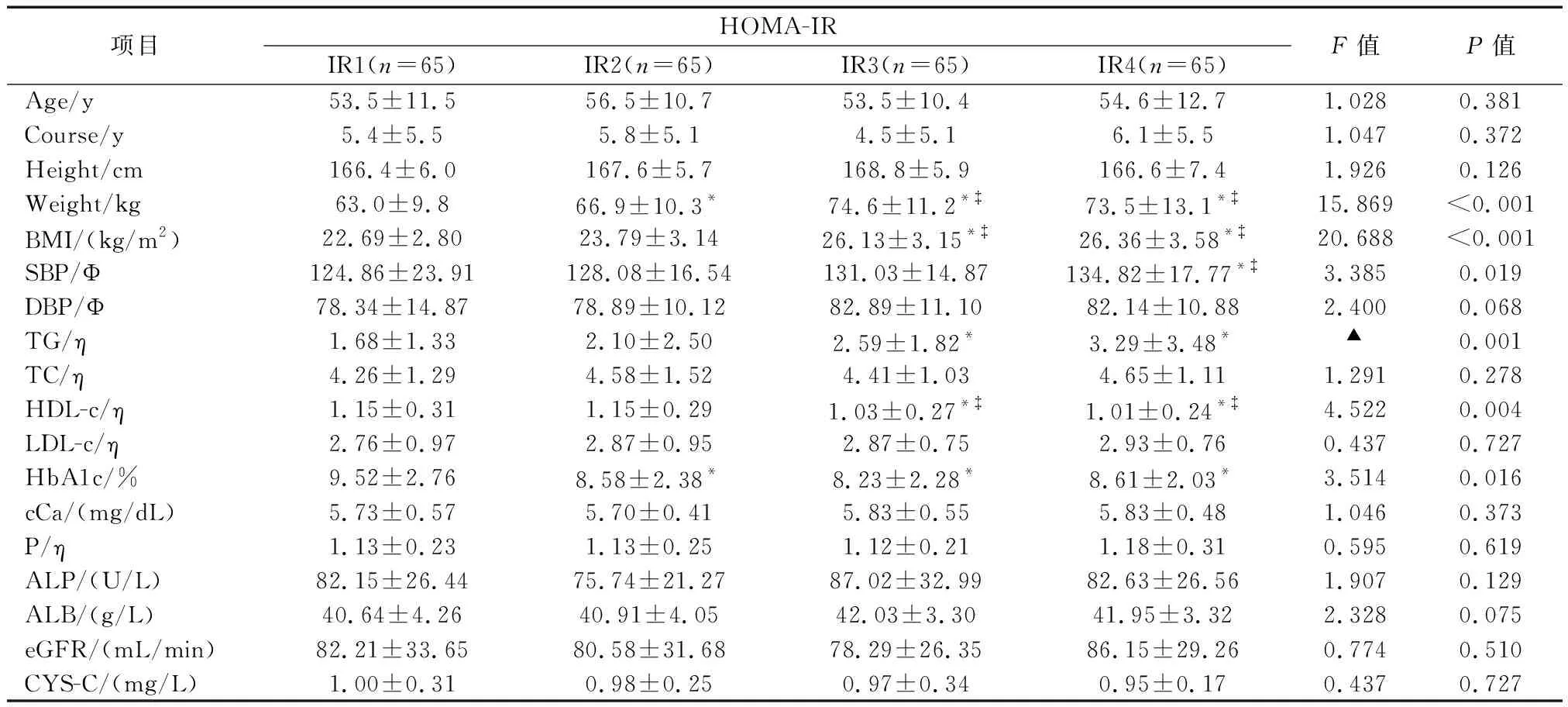
表1 四组研究对象一般情况比较Table 1 Comparison of the general situation among the four groups
注:与IR1组比较,*P<0.05;与IR2组比较,P<0.05;▲方差严重不齐,采用Welch分析结果,组间比较采用Tamhane结果;类别资料间行列卡方检验,P<0.05,组间两两比较进行Bonferroni校正卡方检验;Φ单位mmHg,η单位mmol/L。
2.2 相关用药史
对所有病例近6月或曾连续使用下列药物≥3月的情况进行统计,除IR1与IR3组在钙剂的使用上有差别外(四组频数依次为10、4、1、3,P=0.013),四组间在维生素D、胰岛素、噻唑烷二酮类、他汀类、β受体阻滞剂、襻利尿药剂、DPP-4抑制剂、GLP-1受体激动剂、二甲双胍、噻嗪类利尿剂、华法林及PPI上差异皆无统计学意义。
2.3 骨密度
2.3.1面积骨密度比较:IR3组aBMD最高,腰椎中IR2组皆最低,但组间差异均无统计学意义 (表2)。

表2 面积骨密度比较Table 2 Comparison of areal bone mineral density among the four groups
2.3.2体重标准化骨矿含量比较:IR1组cBMC最高,且在L1、L3、L4上差异有统计学意义 (表3)。

表3 体重标准化骨矿含量比较Table 3 Comparison of corrected bone mineral content by weight among the four groups
注:与IR1组比较,*P<0.05;▲方差严重不齐,采用Welch分析结果。
2.4 相关性分析
2.4.1HOMA-IR与面积骨密度相关性分析:见表4。HOMA-IR与FN的aBMD正相关(r=0.17,P<0.01),进行年龄分层后,在≤50y组中差异仍有统计学意义(r=0.226,P=0.021),但在>50y组病例中差异无统计学意义;根据病程分层,亦只在FN的≤4y组中差异有统计学意义(r=0.208,P=0.016);HOMA-IR与各腰椎的aBMD均无明显相关性(P>0.05)。
2.4.2HOMA-IR与体重标准化骨矿含量相关性分析:见表5。HOMA-IR与FN的cBMC无明显相关性(P>0.05);与L1-L4的年龄未分层病例cBMC皆呈负相关(r=-0.14,P<0.05;r=-0.177,P<0.01;r=-0.216,P<0.01;r=-0.166,P<0.01)。进行年龄分层后,只在L2的>50y组(r=-0.189,P=0.018)、L3两个年龄组(r=-0.251,P=0.010;r=-0.228,P=0.004)和L4两个年龄组(r=-0.202,P=0.040;r=-0.165,P=0.039)有统计学意义。根据病程分层,只与L1-L4的>4y组呈负相关(r=-0.204,P<0.05;r=-0.242,P<0.01;r=-0.296,P<0.01;r=-0.241,P<0.01),余差异皆无统计学意义。
3 讨论
1989年Kaplan将向心性肥胖、高血压、糖耐量受损及高三酰甘油血症合称为“死亡四重奏”[18],并认为IR在其中扮演着重要角色[19]。糖、脂代谢作为生物最基本的能量代谢形式,其出现代谢紊乱亦是DM患者的重要临床特征。本研究显示,体重、BMI、SBP、TG随HOMA-IR升高呈递增趋势,而HDL-c随HOMA-IR依次下降,组间差异有统计学意义。表明IR与高体重、BMI、SBP、TG及低HDL-c密切相关,与既往研究[20-21]基本一致。其中脂代谢紊乱可能是其重要的内在关联因素,目前已普遍认识到,肥胖是一种低度全身系统性炎症疾病,超重和肥胖患者多伴随有较高水平的炎症因子,如:TNF-α、IL-6、CRP和瘦素等[22]。而炎症反应是机体免疫系统对有害因素产生的一种综合性防御和病理反应,与IR密切相关[23],是糖尿病、高血压、冠心病等多种慢性疾病的主要危险因素。有学者甚至认为IR实质上代表一种普遍意义的脂肪抵抗状态,有多种脂源性激素参与,而不仅仅是狭义的胰岛素自身[24]。

表4 HOMA-IR与aBMD相关性分析
注:*P<0.05;**P<0.01。
DM具有异质性,其引起的骨代谢紊乱机制亦较复杂,因此选用一些相对客观、准确、简便的方法评估骨量情况,进而对DM骨代谢情况进行探讨,是开展糖尿病合并骨质疏松防治工作的前提。本研究纳入aBMD及cBMC对IR与骨量关系进行了初步探讨。因年龄和病程是影响骨代谢的重要因素,故分别以年龄50岁及病程中位数4年为界分层进行相关分析。IR与aBMD间的关系,暂无定论[7-10]。本研究中≤50y及病程≤4y的患者在FN的结果和Abrahamsen[7]及贺春燕等[10]的研究结论一致,即IR可能是BMD的保护因素,其原因可能是在较年轻男性T2DM患者中,其病程相对较短,胰岛β细胞功能及胰岛素靶器官表面的InsR损伤较轻,伴随着相对较高胰岛素水平与成骨细胞表面的InsR结合,刺激骨胶原合成和核苷酸形成等,对骨形成有促进作用。cBMC可作为骨强度的替代指标[15-16]。本研究显示,IR与骨强度呈负相关,且可能在病程长的患者中更显著,该结果与部分研究[25-26]结果相似。结合上诉IR与aBMD及cBMC的相关性结果,提示男性T2DM患者随着IR加重,其aBMD可能增加,但其骨骼所能承受的抗骨折能力是下降的,这就有助于解释目前大量研究[27]所发现的一个“悖论”现象,即T2DM患者其BMD变化在不同的研究中结论不同,但其发生骨折的风险都明显增加[28],并认为T2DM发生骨折主要是因为骨的质量下降,而非只由单纯反映骨矿物含量变化的BMD下降所能反映的。故研究认为单从BMD判断骨折风险远远不够[25]。而其原因可能是胰岛素抵抗严重的T2DM患者多伴有更加严重的糖脂代谢紊乱,骨转换受到抑制,骨的材料性能及微细结构发生变化,虽然患者骨量丢失速率亦可下降,甚至出现骨密度的增高,但骨骼修复创伤的能力减弱,骨骼脆性增加,骨强度下降[28]。

表5 HOMA-IR与cBMC相关性分析
注:*P<0.05;**P<0.01。
由于骨代谢受多因素综合影响,虽然本研究选择病例时排除了多种混杂因素,但仍不能完全排除某些因素的影响,如社会生活因素,入院时高血糖状态对胰岛功能的抑制情况等;由于客观条件限制,未进行激素及骨代谢相关指标的测定,不能克服DXA的固有缺陷等,有待于更大样本的、多中心的、资料更全面的进一步研究。尽管如此,本研究为探讨胰岛素抵抗与骨量关系提供了新的内容和思路。
