小儿消化不良伴腹泻临床转归及其危险因素分析
2018-12-17韩长青李玉品许东叶
韩长青 张 华 李玉品 许东叶
小儿消化不良为临床常见消化系统疾病,又称功能性消化不良,餐后饱胀、嗳气、恶心呕吐、上腹痛、上腹烧灼感等症状反复发作,大部分患儿伴有腹泻症状,目前病因尚未完全明确[1]。文献报道,临床上小儿消化不良伴腹泻多行对症治疗,首先应明确病因,根据病因选择合理药物进行针对性治疗,常见支持疗法包括饮食疗法、微生态疗法、肠黏膜保护剂、抗分泌药物、免疫治疗等;其中,微生态制剂、胃动力药、助消化药应用广泛,能促进肠道运动,改善消化不良症状[2]。但有报道称消化不良伴腹泻患儿临床转归受多因素的影响,国内外报道危险因素包括性别、年龄、教育水平、精神心理因素、饮食习惯、幽门螺杆菌(Helicobacterpylori,H.pylori)感染等,但关于消化不良伴腹泻患儿临床治疗转归的危险因素鲜有报道[3-4]。基于此,本文主要深入探究小儿消化不良伴腹泻临床转归及其危险因素,现报道如下。
资料与方法
一、 一般资料
本研究获三家医院医学伦理委员会批准,回顾性分析2016年1月至2017年1月三家医院收治的210例消化不良伴腹泻患儿的临床资料。210例患儿中男123例,女87例,年龄3 ~ 12岁,平均(6.24 ± 1.50)岁。
二、 纳入、排除标准
1. 纳入标准
①符合《中国儿童功能性消化不良诊断和治疗共识》[5]中相关诊断标准,伴餐后饱胀不适、早饱感、上腹痛、上腹烧灼感等症状,且呈持续性、反复性发作,并伴有急性腹泻,病程≤2周,轻、中度脱水;②入组前1个月内无腹泻病史,未接受微生物制剂、止泻剂、肠黏膜保护剂等治疗;③年龄3 ~ 12岁;④患儿家属对本研究知情且签署同意书。
2. 排除标准
①合并严重心、肝、肾、肺和造血系统等原发疾病;②合并肠易激综合征、功能性便秘、功能性消化不良等胃肠道疾病;③对本研究药物过敏者;④合并痢疾、霍乱和其他感染性腹泻;⑤伴流感、脑膜炎、白喉等传染病;⑥伴急性阑尾炎、急性化脓性扁桃体炎、蜂窝组织炎等急性炎症;⑦伴先天性巨结肠、肠旋转不良等消化道畸形。
三、方法
1. 治疗方法
所有患儿均接受支持疗法,根据患儿实际病情,选择合理治疗方案,包括以下几个方面:
(1)饮食疗法:禁进食高脂肪或难以消化食物,给米汤或稀牛奶,由少至多,平衡摄入脂肪、蛋白质及碳水化合物。
(2)纠正水、电解质紊乱及酸碱平衡:轻度脱水患儿可口服ORS补液,营养不足时和适当予以静脉营养,补充微量元素和维生素。
(3)微生态疗法:如口服酪酸梭菌活菌散(宝乐安,青岛东海药业有限公司,国药准字S20040088,500 mg/袋),饭后温水送服,1袋/次,2 ~ 3次/d。以治疗3 d为1个疗程,持续治疗3个疗程。
(4)促胃肠动力药:如多潘立酮(西安杨森制药有限公司,国药准字H10910003),通常0.3 mg/kg,3次/d,于饭前30 min口服,最大量 < 0.310 mg/次,一般疗程为4周;或莫沙必利(亚宝药业集团股份有限公司,国药准字H20090158),一般0.2 mg/kg,3次/d,于饭前或饭后30 min口服,一般疗程为3周。
(5)助消化药:如口服复方阿嗪米特肠溶片(扬州一洋制药有限公司,国药准字H20000232),1片/次,3次/d,一般治疗时间为2周。
(6)其他疗法,如胃黏膜保护剂、抗酸药、解痉药等,针对H.pylori阳性患者,联合抗生素治疗。
2. 研究方法
运用回顾性研究方法,收集患儿一般资料,包括性别、年龄、身体质量指数、病程、临床表现、发病季节、遗传因素(上消化道疾病家族史、胃肠道肿瘤家族史)、饮食习惯(爱吃零食、嗜好辛辣食物、饮食不规律)、环境因素(家庭不和睦、学习困难、择校)。同时,于所有患儿入选时,抽取清晨肘静脉血3ml,置入无菌干燥试管内(未加抗凝剂),于37 ℃恒温箱内静置15 min,4 000 r/min离心5 min,待血清分离后采用Olympus GIF-XQ240型电子胃镜(日本OLYMPUS公司),行胃镜检查,以快速尿素酶试验行H.pylori感染检测,并采用免疫层析法测定热休克蛋白60(Heat shock proteins 60, HSP60)-免疫球蛋白G(Immunoglobulin G, IgG)及细胞毒素相关蛋白A(Cytotoxin-associated protein A, Cag A)-IgG。H.pylori感染阳性标准[6]:快速尿素酶试验及组织学检查均为阳性,则判定为H.pylori阳性。
四、 观察指标
统计患者基线资料,包括年龄、性别、饮食习惯、既往疾病史、环境因素等,并观察患者治疗后转归情况。参考《内科学(第7版)》[7],治愈:患儿大便性状、颜色正常,大便次数≤2次/d,食欲不振、腹泻、腹胀气多等症状均消失;显效,大便性状、颜色正常,大便次数为3 ~ 5次/d,临床症状显著缓解;有效:大便性状、颜色明显改善,大便次数≥5次/d,临床症状好转;无效:大便次数、性状、颜色异常,临床症状无明显改善,或加重。将临床治愈、显效、有效纳为疾病控制组,其余归为疾病未控制组。
五、统计方法
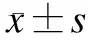
结 果
一、临床疗效分析
210例消化不良伴腹泻患儿经治疗3个疗程后治愈101例(48.10%),显效63例(30.00%),有效28例(13.33%),纳入疾病控制组;无效18例(8.57%),归入疾病未控制组。
二、疾病控制组与疾病未控制组临床资料比较
疾病控制组伴上消化道疾病家族史所占比例及H.pylori阳性率、Cag A-IgG阳性率显著低于疾病未控制组(P< 0.05),其他基线资料与疾病未控制组比较差异均无统计学意义(P> 0.05),见表1。
三、 影响小儿消化不良伴腹泻临床转归的多因素Logistic回归分析
将上述有差异的单因素作为自变量,按二分类变量赋值,纳入多因素Logistic回归统计分析,采用逐步回归方法筛选变量。结果显示,伴上消化道疾病家族史、CagA-IgG阳性、H.pylori阳性是小儿消化不良伴腹泻临床转归的的独立危险因素(P< 0.05),见表2。
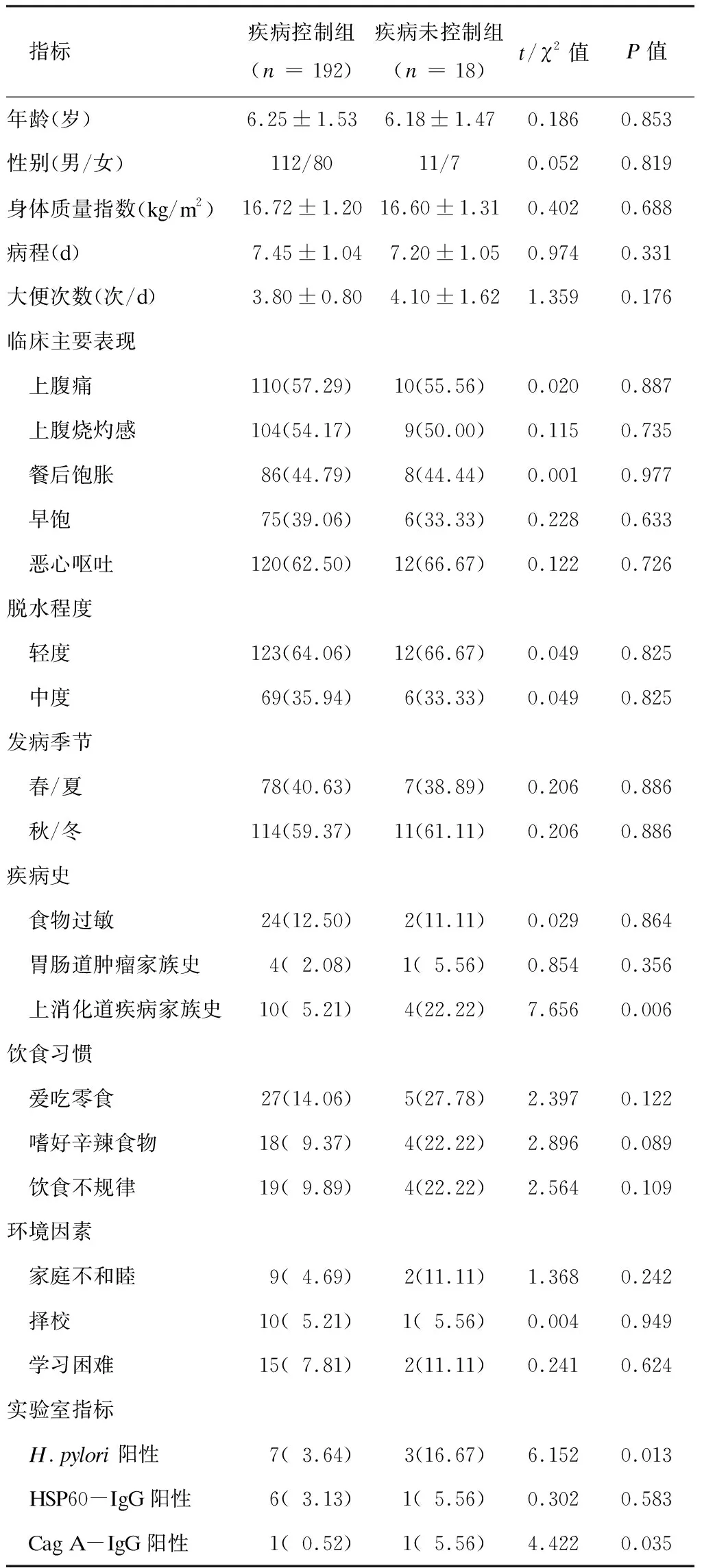
表1 两组临床资料比较
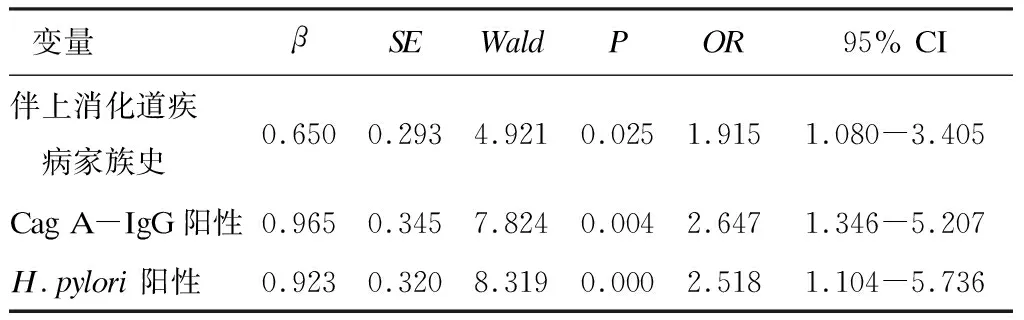
表2 影响小儿消化不良伴腹泻临床转归的多因素Logistic回归分析
讨 论
小儿消化不良伴腹泻为儿科常见病,是心理、生理、社会等多种因素共同作用的一种疾病,文献报道,可能与胃肠道发育不成熟、生长发育快、机体抵抗力差、肠道菌群失调、人工喂养、感染等因素有关[8-9]。目前该病尚缺乏标准治疗方法,临床治疗主要以饮食疗法、纠正脱水、合理用药、积极防治并发症为原则,其中药物治疗包括胃动力药、助消化药、微生态制剂及胃黏膜保护剂、抗酸药、解痉药等,一般临床上根据患者具体病情选择合适方案,一般能获取较为满意的临床效果。如胃动力药多潘立酮,作用于近端胃肠道,能诱导食管下部括约肌张力及胃窦和十二指肠蠕动幅度及频度增加,预防胃-食管反流,促进胃蠕动、胃排空,抑制恶心、呕吐,在不干扰胃液分泌情况下有效解除上消化系统动力障碍;微生物制剂酪酸梭菌活菌散,为肠道革兰阳性厌氧菌制剂,可生成并分泌丁酸,而丁酸可促进损伤肠黏膜修复、再生,抑制黏膜损伤部位有害细菌增殖、生长,纠正肠道正常菌群失衡,减少肠道毒素产生,产生促生长因子多种消化酶和维生素,促进胃肠道对营养物质的消化、吸收,改善肠道正常生理功能、免疫功能;助消化药复方阿嗪米特肠溶片,可刺激胆囊,诱导胆汁排出增加,增加胰酶活性,促进对纤维素、脂肪、蛋白质及糖类的消化[10-12]。本研究结果显示,210例消化不良伴腹泻患儿经系统治疗后无效仅18例,总有效率达91.43%,证实根据消化不良伴腹泻患儿具体病因选择相应药物进行针对性治疗,能获取较为满意的临床疗效,有效调节患儿脾胃,增加对肠道黏膜修复以及调节肠道的功能,调节肠道正常菌群平衡。
本研究结果显示,H.pylori阳性、Cag A-IgG阳性是小儿消化不良伴腹泻临床转归的独立危险因素。H.pylori感染在小儿功能性消化不良发病中的作用尚存在争议,国外有资料显示,H.pylori感染相关炎症及其递质释放会干扰近端胃动力,根除H.pylori可缓解患儿临床症状[13]。但也有报道称H.pylori感染占消化不良患儿的8.75%左右,根除H.pylori,大约30%患儿临床症状得到缓解[14]。Cag A-IgG阳性也是影响消化不良伴腹泻患儿临床治疗转归的高危因素,但有文献报道显示,Cag A-IgG阳性率极低,可能对消化不良伴腹泻患儿临床治疗转归的影响并不具备普遍临床意义[15]。
本研究发现,伴上消化道疾病家族史是小儿消化不良伴腹泻临床转归的的独立危险因素。有资料显示,小儿消化不良存在遗传易感性,而本文证实伴上消化道疾病家族史是影响其临床治疗转归的独立危险因素[16]。有研究表明患儿体型、发病季节与其临床治疗转归有关,可能因秋冬季节昼夜气温变化大,机体基于寒冷刺激后出现植物神经紊乱,导致胃肠道蠕动异常,胃酸分泌失衡,引起胃黏膜血管收缩,促使胃肠道缺氧缺血,胃黏膜防御机制遭到破坏,增加急慢性胃肠道疾病发病风险;而体格肥胖或偏瘦者易感消化不良, 可能与胃肠道吸收不良相关,而本文中未发现二者与消化不良伴腹泻患儿临床治疗转归的关系,尚需深入调查研究[17]。另外,有报道称小儿消化不良伴腹泻临床转归与其情志因素密切相关,如焦虑、抑郁情绪,可作用于人体中枢神经系统,影响外周环路,干扰胃肠道运动;或经脑肠轴神经内分泌网络调节胃肠道功能,刺激高级神经中枢相或肠神链,干扰胃肠道感觉动力[18]。而本研究中,未涉及患儿焦虑、抑郁等方面的研究,今后仍需进一步深入调查。一般爱吃零食、喜食辛辣食品的患儿发生消化不良的风险较高,不良饮食习惯(爱吃零食)可能会损伤患儿胃黏膜,影响疾病转归。此外,Li Y等[19]报道称社会心理因素(家庭不和睦、学习困难等)与小儿消化不良发病密切相关,多因该年龄段患儿正处于学习阶段,有一定学习压力,再加上家庭不和睦(如情感减弱、不良沟通、家庭矛盾多)情况下,患儿精神紧张,不良情绪无法正常疏解,会产生心理问题;而心理应激干扰机体下丘脑、杏仁体等中枢神经系统,影响外周环路,间接刺激内脏感觉,从而影响胃肠道感觉动力、胃酸分泌,表现为功能性、躯体性症状,若未及时疏导,会引起自主神经功能失调,导致胃肠激素释放异常,产生早饱和不适等症状,增加胃肠道疾病发病风险[20]。而本研究结果显示,爱吃零食、家庭不和睦、学习困难均不是小儿消化不良伴腹泻临床转归的独立影响因素,可能与样本量偏小等因素有关。笔者认为,影响消化不良伴腹泻患儿临床治疗转归的因素较多,在常规基础治疗前提下需根据危险因素进行有效预防和调整,改善患儿预后。
综上所述,小儿消化不良伴腹泻临床转归影响因素众多,治疗期间应加强与患儿的沟通,调整饮食结构,纠正不利的社会心理因素,改善患儿预后。
