川芎龙蛭汤联合尿激酶溶栓治疗急性脑梗死的临床研究
2018-12-13,,
,,
目前的临床观察结果显示,脑梗死是致残率和死亡率较高的疾病[1],而对于急性脑梗死病人,超早期溶栓治疗已经循证研究证实为最有效的治疗方案[2];同时,Meta分析结果也显示,实施超早期溶栓可有效降低急性脑梗死病人致残率和死亡率[3]。目前临床上多使用尿激酶进行溶栓治疗并获得良好的临床疗效,但在临床应用中仍存在如下缺陷:若使用大剂量尿激酶可获得优异的临床溶栓效果,但病人发生继发性出血转化的风险也非常高;若选择多次小剂量给药,虽然临床安全性得到提高,但其治疗效果大打折扣[4-5]。因此,临床医生将其研究重点放在如何选择合适的平衡点以达到临床疗效和临床安全性的双收益。研究表明,活血化瘀中药可多途径增强溶栓效果,促进病人的恢复,降低尿激酶的使用量,提高临床安全性[6]。急性脑梗死中医证候分型可分为气虚证和血瘀证两大类型,且多为并发,属“中风”范畴;益气活血法能根据急性脑梗死的病因病机进行治疗,从而获得良好的临床效果。川芎龙蛭汤药方中包含川芎、地龙、水蛭、郁金、菖蒲、胆南星、生黄芪、制首乌、钩藤、仙灵脾、枸杞子、女贞子、丹参、全蝎、僵蚕等多味药材,全方共奏滋阴潜阳、益气化瘀、搜风涤痰之功效,方中水蛭、地龙等走窜活血,可达攻补兼施、标本皆治的功效[7]。本研究观察川芎龙蛭汤联合尿激酶溶栓治疗急性脑梗死的临床效果及可能作用机制。
1 资料与方法
1.1 一般资料 选取2016年9月—2017年3月我院神经内科收治的76例急性脑梗死病人,男53 例,女23例;年龄 45岁~78 岁(61.73岁±7.93岁);病程1 d~13 d(3.96 d±2.24 d);伴随不同程度的神经功能症状。按照随机数字表法分为两组。观察组38例,男25例,女13例;年龄(59.89±9.47)岁;病程(3.93±2.39)d。对照组男28例,女10例;年龄(62.17±8.98)岁;病程(3.98±2.51)d。两组病人的基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择标准 西医诊断参照《各类脑血管疾病诊断要点》[8];中医证型诊断参照《中风病诊断与疗效评定标准》[9],属于气虚血瘀证急性脑梗死病人;病人意识清楚、临床资料完整;病人及家属签署知情同意书者;剔除影像学检查提示梗死灶属复发性或出血性者,依从性差无法配合治疗者,对治疗药品过敏者。
1.3 治疗方法
1.3.1 对照组 溶栓治疗:采用尿激酶 3×105U加入100 mL生理盐水中,于30 min 内用静脉泵输入,连续给药14 d。
1.3.2 观察组 采用川芎龙蛭汤剂联合尿激酶溶栓治疗。川芎龙蛭汤组成:川芎、地龙、水蛭、郁金、菖蒲、胆南星、生黄芪、制首乌、钩藤、仙灵脾、枸杞子、女贞子、丹参、全蝎、僵蚕等。煎服法:采用煎药机煎煮药物,每剂煎至 200 mL,自溶栓治疗开始起,每日1剂,连续 14 d。溶栓治疗同对照组。
1.3.3 辅助治疗 两组病人在溶栓治疗24 h后均使用抗血小板药物至出院,溶栓后6 h对无禁忌证病人给予低分子肝素钙0.4 mL,脐旁注射,每日1次,连续7 d。两组其他基础及对症治疗相同,包括调控血压、血糖及抗感染治疗等。
1.4 观察指标 ①观察两组治疗前后Barthel指数,以评价病人的躯体水平及日常活动能力的恢复情况;②于用药后第1天和第7天清晨采集空腹静脉血,离心取血清,用酶联免疫吸附试验(ELISA)检测血清低氧诱导因子-1α(HIF-1α)、血管内皮生长因子(VEGF)、血管生成素-2(Ang-2)水平;③测定脑部血流动力学指标水平,检测观察双侧颈总动脉的峰流速、脑动脉平均峰流速[5]。
1.5 评定标准
1.5.1 疗效评定标准 治疗前和治疗7 d后采用改良爱丁堡-斯堪的那维亚评分量表(MESSS)评分进行神经功能缺损评价[10]。痊愈:评分减少 91%~100%,病残程度0级;显著进步:评分减少46%~90%,病残程度1级~3级;进步:评分减少18%~45%;无变化:评分减少17%左右;恶化:评分无减少或增加 18%。
1.5.2 日常活动能力评定 采用Barthel指数评定量表[11]对病人进食、洗澡、修饰、大小便控制、如厕、床椅转移、平地行走、上下楼梯等日常活动进行评分,评分分为0分、5分、10分,最终按照评分结果分为独立、轻度依赖、中度依赖、重度依赖、完全依赖5个层级。

2 结 果
2.1 两组临床疗效比较 观察组治疗总有效率为92.11%,高于对照组的55.26%,差异有统计学意义(P<0.05)。详见表1。

表1 两组临床疗效比较 例(%)
2.2 两组日常活动能力恢复情况比较 治疗14 d后,观察组病人日常活动能力恢复情况优于对照组(P<0.05)。详见表2。

表2 两组日常活动能力恢复情况比较 例
2.3 两组治疗前后 HIF-1α、VEGF、Ang-2 水平比较 治疗7 d后,两组HIF-1α水平低于治疗前(P<0.05),且观察组HIF-1α水平低于对照组(P<0.05)。治疗7d后,观察组VEGF水平低于治疗前(P<0.05),而对照组VEGF水平较治疗前升高(P<0.05),两组治疗后VEGF水平比较差异有统计学意义(P<0.05)。治疗7 d后,观察组Ang-2水平较治疗前明显升高(P<0.05),而对照组Ang-2水平较治疗前降低(P>0.05),两组治疗后Ang-2水平比较差异无统计学意义(P>0.05)。详见表3。
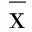
表3 两组治疗前后HIF-1α、VEGF、Ang-2 水平比较(±s)
2.4 两组脑动脉血流动力学比较 治疗14 d后,治疗后,观察组双侧颈总动脉峰流速、脑动脉平均峰流速较治疗前增加(P<0.05),且观察组较对照组增加明显(P<0.05)。详见表4。
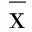
表4 两组病人脑动脉血流动力学指标比较(±s) cm/s
3 讨 论
溶栓疗法是目前临床上治疗急性脑梗死应用最为广泛的方法之一。在我国,溶栓药物以尿激酶与重组组织型纤溶酶原激活剂(rt-PA)为主,其中尿激酶由于效果佳、价格低廉的优势在临床上广泛使用。尿激酶主要是通过激活纤溶系统而达到溶解血栓的效果[10],但是若使用剂量较大会引起继发性出血转化,且尿激酶也会激活凝血系统,极易发生溶栓后再梗死;而使用剂量较小时,则会降低临床治疗效果。因此,如何提高临床有效性和安全性是目前临床上急于解决的问题。从中医理论分析,脑梗死属“中风”范畴,病机多为本虚标实。急性期则以标实为主,痰瘀互结、酿生浊毒,阻闭脉络、蕴热扰神是急性缺血型中风的主要病机。根据中医“邪气盛则实,实则治其本,急则治其标”的治疗原则,在急性期采用化痰降浊、祛瘀通络方药切中病机。研究还表明,气虚、血瘀与急性脑梗死病人神经功能缺损程度及凝血系统成分活性相关[11]。川芎龙蛭汤中包含川芎、地龙、水蛭、郁金、菖蒲、胆南星、生黄芪、制首乌、钩藤、仙灵脾、枸杞子、女贞子、丹参、全蝎、僵蚕等多味药材,全方共奏滋阴潜阳、益气化瘀、搜风涤痰之功效。方中水蛭、地龙等走窜活血,攻补兼施、标本皆治。现代药理学研究表明,水蛭、水蛭制剂用于缺血性脑卒中具有抗凝、抑栓、拮抗炎症反应和抗细胞凋亡等作用[12]。因此,本研究采用川芎龙蛭汤联合尿激酶溶栓治疗急性脑梗死,观察其临床效果。
MESSS量表是临床上用于脑卒中的评定工具,通过对病人的意识、机体肌力情况等进行评分以评价病人的疾病状态,分值越高,病人的病残程度越严重。本研究通过MESSS评分的变化判定临床疗效。观察组治疗总有效率为92.11%,高于对照组的55.26%,这说明将川芎龙蛭汤与尿激酶联合使用可提高临床治疗效果。治疗14 d后,观察组日常活动能力恢复情况优于对照组,表明联合用药组病人的身体恢复情况更优。
HIF-1α为氧依赖性转录因子,在组织缺氧时变稳定并从胞质转移至胞核,通过一系列生化反应发挥促红细胞增殖作用;同时它与众多参与调节糖代谢、血管新生、细胞存活和增殖的基因密切相关[13]。本研究结果发现,两组病人治疗后HIF-1α水平均降低,且观察组优于对照组,表明川芎龙蛭汤具有改善病人缺血缺氧状态的作用。VEGF为促血管新生因子之一,其水平升高在急性脑梗死早期可增加血脑屏障通透性,促进缺血组织炎症反应,加剧脑水肿;在后期则可有效改善神经功能缺损评分,抑制神经细胞凋亡,缩小梗死面积,促进微血管形成[14]。本研究中观察组治疗后VEGF水平降低,提示川芎龙蛭汤可通过下调VEGF起到抑制急性脑梗死炎症反应、减轻脑水肿等作用。此外,Ang-2也是促血管新生因子,在受损血管内皮或未成熟血管内皮中表达较高;在缺血、缺氧早期,Ang-2与VEGF能协同打破原有血管平衡与稳定而促进内皮细胞迁移、增殖,进而起到促进血管重塑或血管新生的作用[15]。本研究结果显示,观察组治疗后 Ang-2 明显升高,提示川芎龙蛭汤有促进血管新生、恢复脑血流和神经功能等作用。而脑梗死后病人因梗死部位血管活性物质的释放及脑水肿的压迫会导致血流速度减慢,而恢复正常血流速度指标更有利于缩小梗死面积、临床症状的恢复,促进病人病情好转。此外,本研究结果还显示,在治疗后,观察组双侧颈总动脉峰流速、脑动脉平均峰流速均有明显增加,且改善效果优于对照组,说明联合用药组有更好的溶栓效果,这与Larpthaveesarp等[15]研究结论一致。
川芎龙蛭汤联合尿激酶溶栓治疗急性脑梗死病人可提高临床疗效,改善急性脑梗死病人的神经功能,其机制可能与其促进血管新生有关;同时还能有效改善血液流变学指标,提高溶栓效果。但由于本研究纳入的病例较少,疗程较短,有待进一步扩大样本量并延长观察时间以明确川芎龙蛭汤长期使用的相关获益与安全性。
