79例输血不良反应原因分析及对策*
2018-11-28邓素容
何 翠,邓素容
(重庆医科大学附属永川医院输血科,重庆永川 402160)
输血是临床治疗和抢救患者中一项不可替代的治疗措施[1]。血液成分复杂多样,患者自身情况也各有差异,因此,输血也存在着一定程度的风险[2],轻者发生非溶血性发热、过敏等不良反应,严重甚至可能危及患者生命[3-5]。输血不良反应是指在输血过程中或输血后发生的原有疾病不能解释的新的症状或体征[6]。临床上对于输血不良反应的处置是否合理,也直接影响着患者疾病的转归。为了解输血不良反应的发生特点,对本院2013年1月至2016年12月发生的输血不良反应进行分析,现报道如下。
1 资料与方法
1.1一般资料 选择2013年1月至2016年12月在本院接受输血治疗的患者,共输血43 940例,其中,发生输血不良反应79例,主要分布于重症监护室、妇产科、骨科、普外科、老年病科、血液内科、消化内科等科室。
1.2方法 患者发生输血不良反应时,由临床医生或护士通过网上填报输血不良反应卡上传到输血科输血管理系统。输血科每月会对所有输血病例进行点评,并汇总、统计输血管理系统上收到的不良反应信息。
1.3输血不良反应判断标准 非溶血性输血不良反应的判断标准:输血前应确定患者有无发热现象,在输血中或输血后2 h内体温≥38 ℃或者升高1 ℃以上,且能排除细菌污染、溶血等其他原因引起,以发热、伴或不伴寒战为主要临床症状,多次输血也无变化,则判断为发热反应;在输血中或输血后发生的轻重不等的主要表现为皮肤潮红、瘙痒、过敏性荨麻疹或出现胸闷、呼吸困难、血管性神经水肿则判断为过敏反应[7]。
1.4输血不良反应发生率的计算方式 按四川省临床输血质量控制中心质控指标(2016版)标准:输血不良反应发生率=发生输血不良反应的血袋数/同期内发出输注血袋总数×100%。发出1袋血液即为输血治疗1次。
2 结 果
2.14年间输血不良反应发生率 在2013年1月至2016年12月,共发生输血不良反应79例。输血不良反应的发生率为0.18%。2013、2014、2015、2016年的输血不良反应发生率分别为0.41%、0.20%、0.14%、0.08%。见表1。

表1 2013-2016输血不良反应发生率
2.2发生输血不良反应的相关因素 在发生输血不良反应的79例患者中,发热反应30例,占37.98%;过敏反应49例,占62.03%。输血不良反应由红细胞悬液引起3例,占3.8%;血浆类制品引起76例,占97.2%。首次输血发生输血反应23例,占29.11%,其中女性16例,均有妊娠史;多次输血发生输血反应46例,占70.89%。见表2、3。

表2 不同品种输血不良反应类型发生率[n(%)]
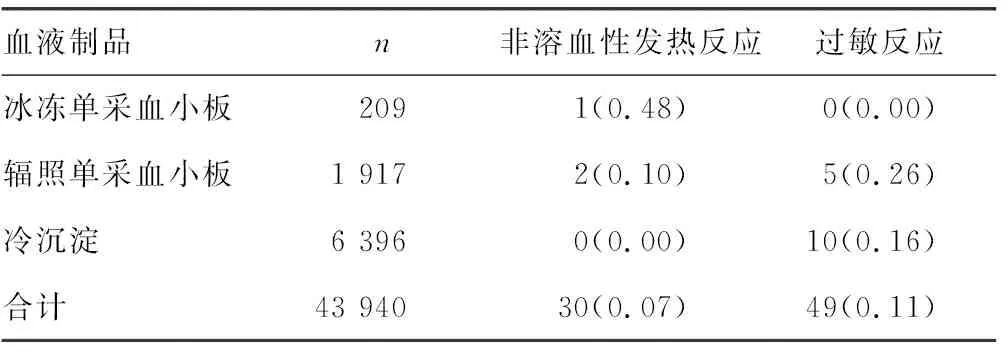
续表2 不同品种输血不良反应类型发生率[n(%)]
注:n为输血例数

表3 不同输血不良反应所占比例[n(%)]
3 讨 论
输血是临床治疗和抢救患者时常见的治疗手段,在部分患者治疗中是不可替代的治疗措施。输血反应常见的有过敏反应、发热反应,溶血反应、细菌污染反应、大量快速输血引起的不良反应,而输血相关的急性肺功能损伤等较少见[6-7]。国内外均可见输血不良反应的报道[8-9]。近年来,随着国内新的医疗理论技术的发展及医疗体系的建设,因血型不合所导致的急性溶血性输血反应已很少发生。但由于血液制品成分复杂,个体差异等导致输血引起的过敏反应及发热反应等常见输血不良反应却时有发生[10-12]。本次统计的本院2013年1月至2016年12月的输血不良反应中,主要为非溶血性发热反应及过敏反应,发生率分别为0.07%及0.11%,无急性溶血反应发生。主要为输注血浆、冷沉淀及血小板所导致的,与文献[13]报道一致。这主要与血浆中含有的白细胞、血液保存中产生的细胞因子、血浆中含有白细胞活化产生的细胞因子及患者本身过敏体质有关。输注悬浮红细胞过敏的患者改输洗涤红细胞后,未再发生过敏反应。因此,对于血浆蛋白过敏的患者,可以选择洗涤去除血浆成分以减少输血反应。
从统计资料显示,本院4年来输血不良反应发生率为0.18%,但低于文献[14]报道的1%~10%,且无急性溶血性输血反应。这除了输血检验技术的提高外,还与本院所使用的血液制品种类有关。自2014年起,本院提供给临床的红细胞主要是经过辐照的悬液及去白细胞的悬液,去除了大部分白细胞,因此非溶血性发热反应发生率低,这与既往较多的临床研究所发现的去白细胞输血可预防或减少非溶血性发热反应的结果一致[15]。2014-2016年的输血不良反应明显低于2013年,这与本院加强了合理用血工作密切相关。自2014年来,因医院重视,本科室对临床合理用血管理较严,严格把握临床输血指征。其间,对本院临床用血科室进行多次合理用血培训,让临床医生做到能输自体血的不输异体血,能少输血的不多输,能不输血的坚决不输。另有报道显示,输血不良反应的发生和发血至输血开始时间相关。因此,本院对于血液离开输血科的时间也严格控制:临床输血时全部采用移动护理系统扫描以准确记录输注时间,控制血液在室温条件下储存时间以减少输血不良反应。在临床输注方面,部分科室也有常规应用抗过敏药物,这也在很大程度上减少了不良反应。此外,本院为减少输血反应大力开展术中自体血回输以及患者术前自体储血,这些新技术的开展,都极大减少了输血不良反应的发生。同时,本科室对所有要输血的患者都常规进行血型的正反定型鉴定以及不规则抗体筛查,减少了输血不良反应的发生。
输血不良反应还与患者自身输血史有关。从调查中发现,反复输血发生输血不良反应的有46例,占总输血反应的70.89%;而首次输血发生不良反应的只占29.11%,其中有16例患者均为女性,有输血史或是妊娠史。此外,多数患者发生输血反应还因为同时输注了多种血液成分且数量较大。因此,输血前清楚地了解患者的自身情况,合理地选择准确的血液成分,也可以在一定程度上减少输血不良反应的发生。
输血在临床抢救和治疗中,应充分考虑其利与弊。输血种类、数量以及患者的输血史、妊娠史都会导致输血不良反应的发生。医务人员应严格按照《临床输血技术规范》,了解患者基本情况,把握输血指征以减少输血不良反应的发生。对于输血科,也应该严格控制各种血液成分的储存条件及冷链环境,减少室温暴露时间,同时大力提倡自体输血,积极开展新技术,合理选择血液成分,加强输血各个环节的监控,从总体上减少输血不良反应和并发症的发生,以保证安全、合理输血。
