居家社区养老服务供给的政策分析及治理模式重构
2018-11-16王震
王 震
(中国社会科学院经济研究所,北京100836)
随着我国老龄化、少子化、老年人群疾病谱的变化以及家庭结构的变化,对居家社区养老服务的需求快速增加。为应对居家社区养老服务的需求增加,在供给方面,政府加大了政策支持力度,创新了供给模式,社会各方面也加大了投入。“9073”或“9064”(即养老服务的总供给中,90%为居家养老服务,7%或6%为社区养老服务,3%或4%为机构养老服务)的供给格局基本上是各地养老服务业政策框架的标配。但尴尬的现实是居家社区养老服务出现了有需求、有供给,但供需失衡、利用率低的困境[1]。
对供需失衡带来的利用率低下,已有的解释主要有:一是服务价格偏高,超出了老年人的实际支付能力[2];二是居家社区养老服务专业化水平低、质量差,难以满足老年人的需求[3];三是缺乏专业化的人才以及人力资源不足[4];四是养老服务责任主体认识错位[5]。这些分析给出了居家社区养老服务利用率低的政策层面的解释,但仍未说明改革为何难以到位以及利用率低的情况为何长期存在。
本文试图从治理结构的角度对居家社区养老服务供需失衡进行分析。本文使用的数据和资料主要来自两个方面:一是原全国老龄委2015年进行的第四次全国老年人生活状况抽样调查数据的分析;二是笔者近几年在北京、福建、四川、安徽、江苏、山东等地的实地调研资料。
1 居家社区养老服务供给的国际趋势及我国的政策演变
1.1 居家社区养老服务的界定
居家社区养老服务是相对于机构养老服务的一种服务递送方式(Service delivery system)。将其界定为服务递送方式,包含了两个层面的含义:一是从服务发生的地点看,是在社区内为老年人提供的服务;二是从社区服务的功能看,社区作为服务平台,为居家养老的老年人提供服务。这两个含义使得在服务实践中越来越难以区分社区养老服务和居家养老服务,二者的功能越来越融合在一起。因此,近年来越来越多的研究以及政策文本使用居家社区养老服务的概念。《“十三五”国家老龄事业发展和养老体系建设规划》专门提出了“大力发展居家社区养老服务”。在本文中,居家社区养老服务既包括离开家庭但在社区内获得的养老服务,例如社区日间照料中心提供的服务,也包括社区作为服务平台为居家养老的老年人提供的服务,与集中居住的机构化养老服务相区别。
1.2 居家社区养老服务供给的国际趋势
二战后西方主要发达国家养老服务业中出现了居家社区养老服务替代机构养老服务的趋势。之所以出现这一趋势,主要有两个原因:一是“在地老化(Aging in place)”的理念,认为老年人在自己熟悉的社区中获得养老服务更符合老年人的需求。居家社区养老服务维系了老年人与社会之间的关系,被认为是符合人性化、尊重个体尊严、有利于身心健康以及社会融合的方式;与之相反,机构养老服务的非人格化特征、标准的服务流程、入住老人与社会之间的隔离等,被认为不利于老年人的健康[6]。二是来自居家社区养老服务相对于机构养老的成本优势。二战之后涌现出来的福利国家将老年服务纳入公共服务提供体系中,动用大量公共资源投入到养老服务体系。这给政府的财政带来很大的压力。在这一背景下,社区居家养老服务逐步被作为“机构化”养老服务的替代[7]。
从发展趋势来看,从1984年到 2008年,北欧国家中65岁及以上的老年人住在机构中的比例,丹麦从7.2%下降到5.0%,芬兰从6.7%下降到5.4%,瑞典从9.5%下降到6.4%,下降的部分被社区和居家养老服务所替代[8]。美国在1996年长期照护的总支出为518亿美元,其中机构照护支出占79%,居家社区照护支出占21%;而这个比例到2006年变为机构支出占61%,居家社区照护占比上升到39%。德国在1996年建立了针对长期失能人员的长期照护保险,在保险支付安排上,一个重要的原则是能够居家和社区照料的就不进机构。为此,德国长期照护保险还设计了一系列的措施支持居家照护,比如为居家照护的老年人提供上门服务、为在家照护老人者提供现金补贴等。2005年德国长期照护保险受益人中有68%的人选择了居家照护,而其支出只占到了整个照护支出的44%[9]。
表1给出了部分OECD国家65岁及以上老年人选择机构养老和居家社区养老的情况。多数发达国家特别是欧洲国家老年人选择居家社区养老的比例远高于机构养老的比例,例如英国老年人选择居家和社区养老的比例超过了20%,大部分OECD国家在5% ~15%之间。
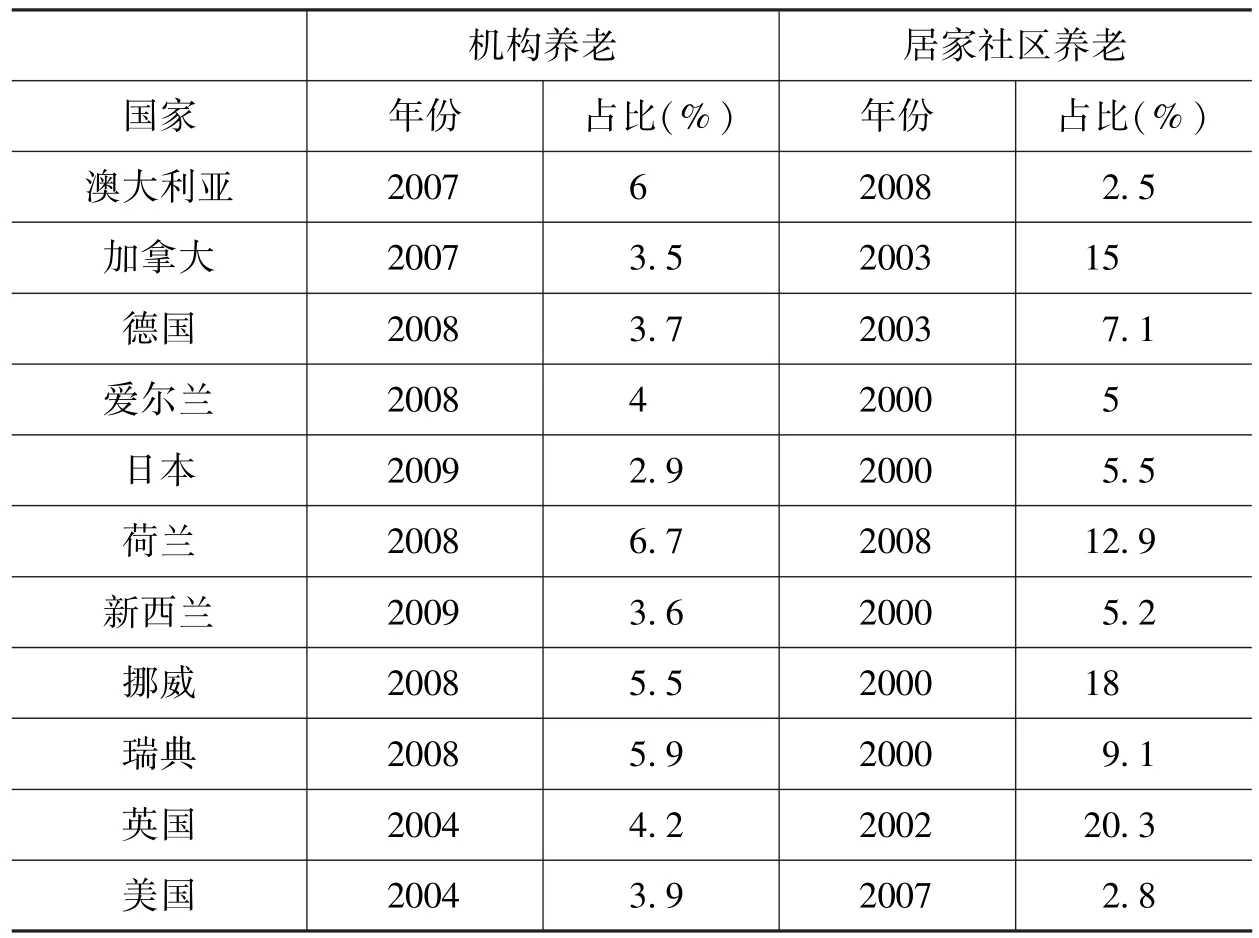
表1 部分OECD国家65岁及以上老年人机构养老及居家社区养老的比例
1.3 我国居家社区养老服务的政策演变
转向以居家社区养老服务为主也反映在我国养老服务体系建设的政策演变过程中。我国养老服务的供给在计划经济时期基本没有社会化或市场化的养老服务供给,主要的养老服务是家庭内部成员提供的,政府提供的养老服务是具有特定政策对象的“补残式”的福利供给[10]。
在这种情况下,并没有递送方式意义上的“居家”或“社区”养老服务。20世纪80年代初开始,随着中国人口结构的变化,老龄化以及家庭小型化开始显现,对家庭外部的社会化养老服务的需求开始增加;同时随着向市场经济的转轨,政府提供的养老服务难以满足社会需要,中国养老服务体系的政策框架逐渐开始转向,社会化的养老服务供给逐渐替代家庭供养,政府“补残式”的养老服务供给逐渐转向面对全体老年人的普遍化供给。在这一转变过程中,居家养老和社区养老作为一种递送方式①早期的政策文件中称之为“供养方式”。开始出现在政策文件中,并与“家庭供养”的含义相区别。2000年国务院办公厅转发民政部、财政部等部门《关于加快实现社会福利社会化的意见》,其中首次提到了“在供养方式上坚持以居家为基础、以社区为依托、以社会福利机构为补充”的发展方向,并明确提出社区服务、机构服务要支持居家养老。
2008年全国老龄办等部门发布的《关于全面推进居家养老服务工作的意见》则正式以文件的方式定义了居家社区养老服务,并将之与传统家庭养老模式相区别:“居家养老服务是指政府和社会力量依托社区,为居家的老年人提供生活照料、家政服务、康复护理和精神慰藉等方面服务的一种服务形式。它是对传统家庭养老模式的补充与更新,是我国发展社区服务、建立养老服务体系的一项重要内容。”
2011年《社会养老服务体系建设规划(2011—2015)》提出我国养老服务体系建设的原则是“居家为基础、社区为依托、机构为支撑”;2012年新修订的《老年人权益保障法》对养老服务体系建设的原则是“老年人养老以居家为基础,形成社区为依托、机构为支撑的社会养老服务体系”;2017年《“十三五”国家老龄事业发展和养老体系建设规划》将居家和社区养老服务放到一起来论述,提出“大力发展居家社区养老服务”,建设原则是“居家为基础、社区为依托、机构为补充、医养相结合的养老服务体系”。
1.4 居家社区养老服务的地方政策实践
从我们在各地的调研情况看,推进居家社区养老服务体系建设在各地都有政策实践。总结起来,一是加大对居家社区养老服务的政策支持和财政补贴,将支持和推动居家社区养老服务纳入当地经济社会发展规划。财政补贴的形式也多种多样,既有补贴需方的“老年券”,比如北京向高龄老人发放的居家社区养老服务“老年券”,也有对社区养老服务设施建设的补贴,比如在山东、四川、福建等地的城市社区日间照料中心和农村的幸福院建设等。
二是通过政府购买服务的方式激活社会供给,推动居家社区养老服务市场发育。一般的做法是政府为兜底老年人(即政府保障的“五保”老人、“低保”老人、“三无”老人)向社会组织或其他服务供给主体购买养老服务,通过这种购买服务为社区和居家养老服务的供给主体提供支持,培育社区和居家养老服务市场。在政府购买服务的基础上,这些供给主体再自行开发新的服务对象和服务内容。
三是推动医养结合,打破部门间的政策壁垒,实现居家社区养老服务的连续性。针对养老服务和医疗服务由于主管部门不同而导致的分隔,各地积极探索推动医养结合,提高社区医疗卫生服务的可及性,比如各地都在开展的社区全科医生队伍建设等。
这些政策实践应该说比较全面。但一个尴尬的现实是这些做法并未得到需求方的响应,各种设施以及服务的利用率都较低。比如各地花大力气建设的社区日间照料中心经常是“门可罗雀”。
2 居家社区养老服务的需求、供给及利用情况
我们使用原全国老龄委组织实施的第四次中国城乡老年人生活状况抽样调查数据对我国城乡老年人居家社区养老服务的需求、供给及利用状况进行分析。本次调查于2015年实施,数据截止至2015年8月1日,调查对象为全国31个省(自治区、直辖市)和新疆建设兵团60岁及以上老年人,全部样本数为222 179个;还包括了7 408个社区层面的样本以及1 871个乡镇(街道)样本。本文的分析使用个人数据以及社区层面的数据。
2.1 居家社区养老服务的需求与供给
2.1.1 老年人对居家社区养老服务的需求
首先来看城乡老年人对照护服务的需求情况。15.22%的被访者认为他们需要照护服务①这里对照护服务的需求是对家庭外部社会化照护服务的需求。,其中农村老年人中有照护服务需求的比例还超过了城镇老年人(图1)。其次来看老年人对照护服务递送方式的选择。不论城镇老年人还是农村老年人,选择比例最高的都是居家养老;选择白天在社区晚上回家的方式的比重最低;选择在养老机构的比例也不到5%;农村老年人选择在家里接受服务的比例(88.74%)超过城镇老年人(76.19%)(图2)。总之,一个大的趋势是老年人选择在家里接受服务的比重远高于其他方式。再来看老年人居家社区养老服务的需求内容。有上门看病需求的老年人比例最高,38.08%的被访者认为需要上门看病的服务;其次是上门做家务,后面依次是康复护理服务、健康教育服务、心理慰藉服务以及日间照料服务等(表2)。
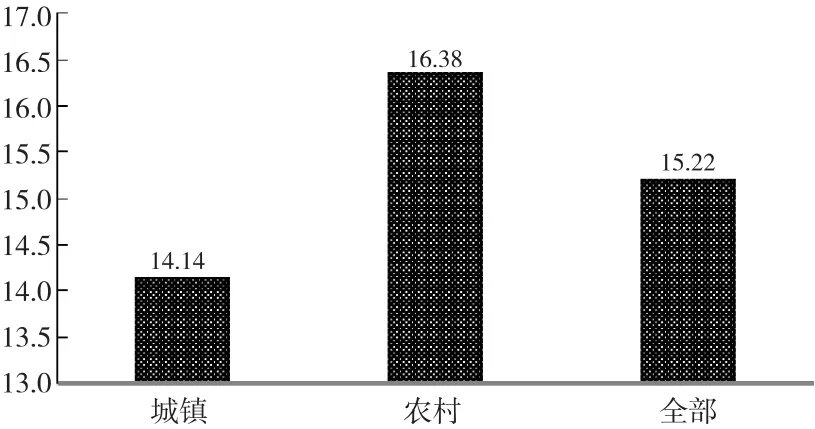
图1 城乡老年人需要照护服务的比例(%)
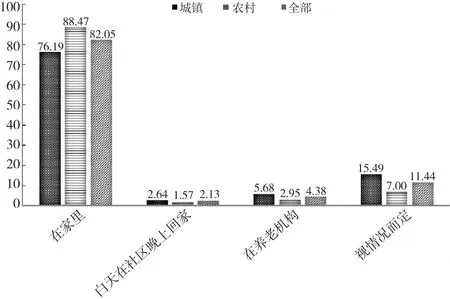
图2 城乡老年人对照护服务递送方式的选择(%)
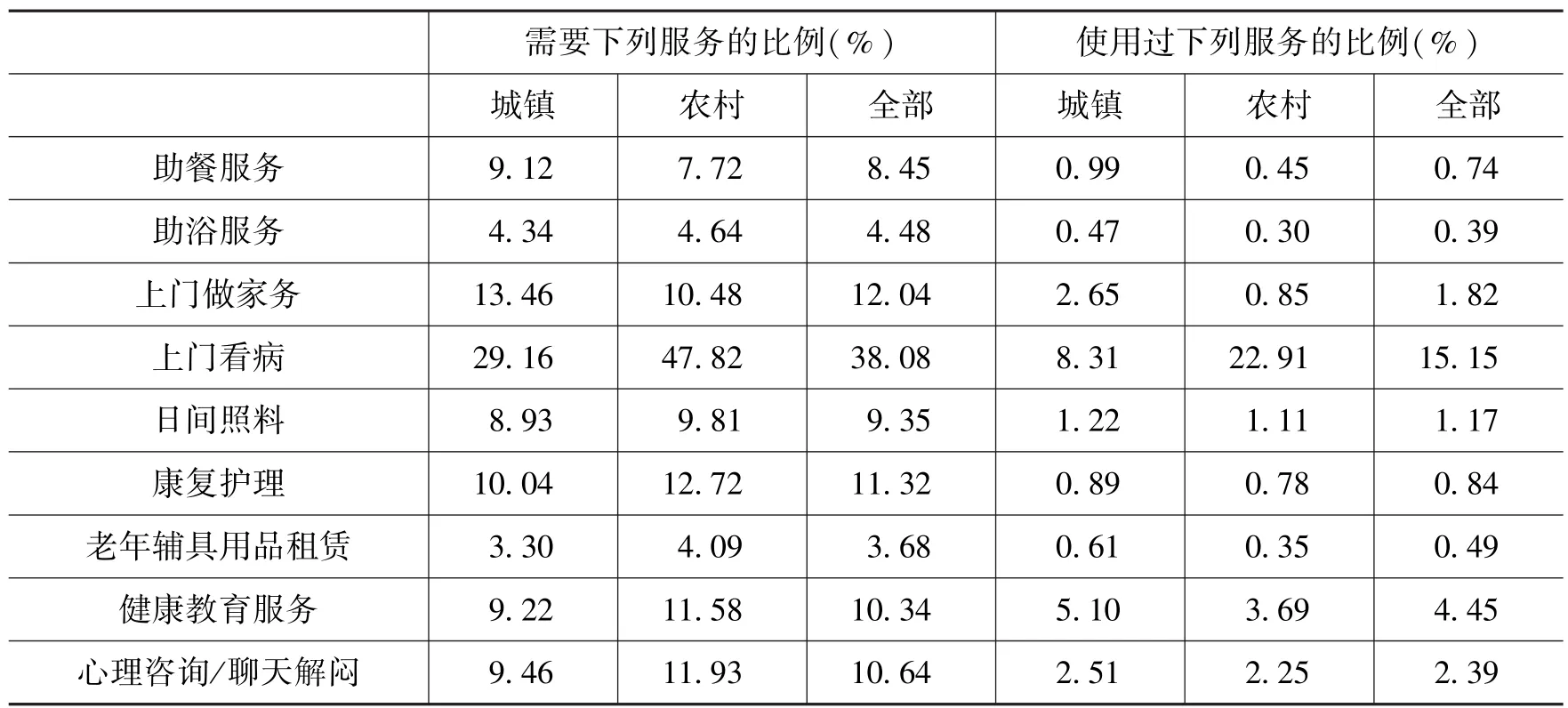
表2 城乡老年人对社区养老服务的需求及实际使用情况
2.1.2 居家社区养老服务的供给
这里使用的数据是社区层面的数据。首先是社区生活类服务的供给情况。在被访问社区内以及社区周边1公里内是否有该类服务提供的比例中,便民服务的比例最高,法律服务、殡葬服务、托老服务和家政服务次之(表3)。这些生活类服务都没有的社区比例大概在三分之一左右(35.06%)。当然,在区域分布上有很大的差异,中心城区的社区中这些服务都没有的比例只有11.14%,而在偏远农村地区都没有的比例高达64.71%。其次是社区健康医疗类服务的供给情况。社区中有健康讲座以及上门看病的服务都超过了三分之一(表4),什么服务都没有的社区占到了39.41%。健康医疗类服务的供给也存在区域差异,总体来看中心城区的服务供给要好一些。
从供给的角度看,这个情况相比于十几年前进步很大[1]。从需求和供给两个方面来看,城乡老年人对居家社区养老服务的需求很高,同时社区层面对居家养老服务的供给增加也很快,特别是在城市地区,大部分社区都有各种养老服务的供给。
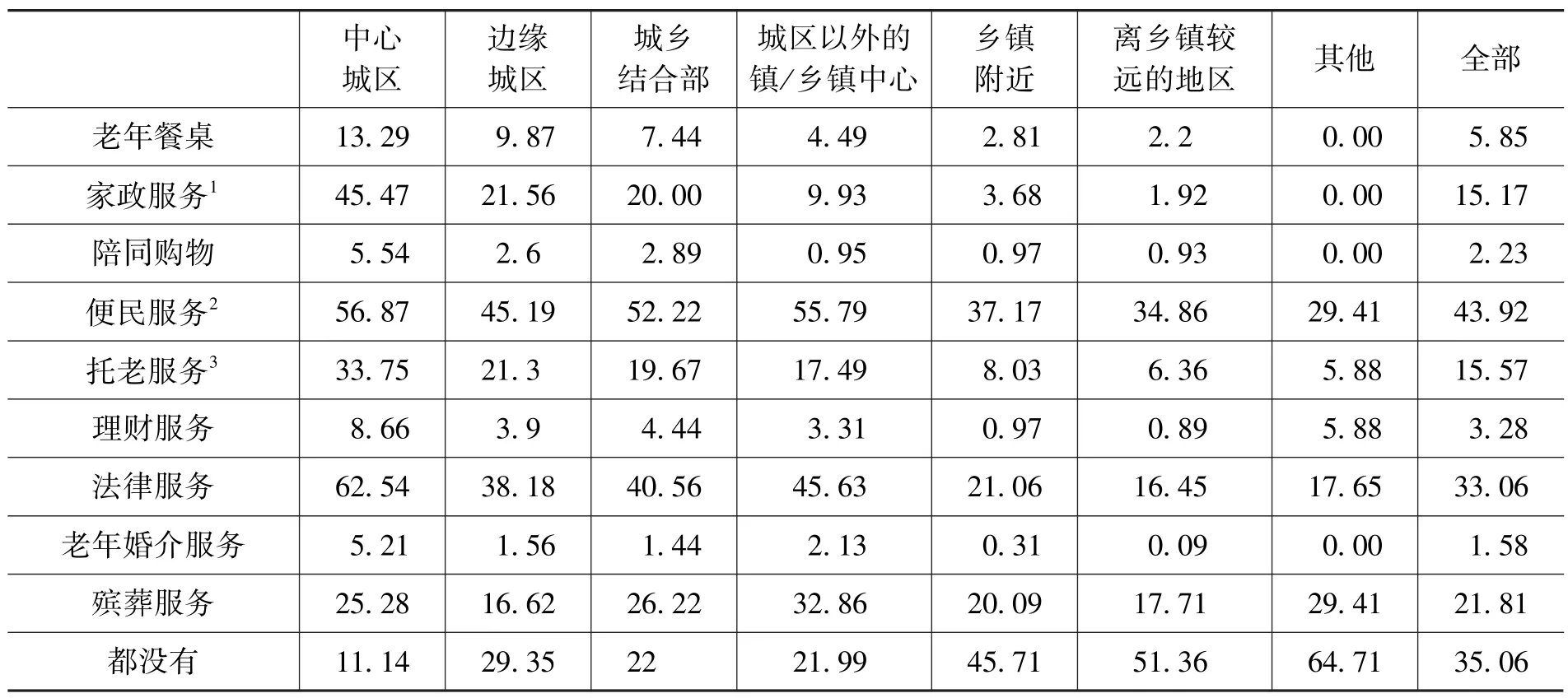
表3 社区生活服务类服务的供给情况(有该类服务的比例,%)
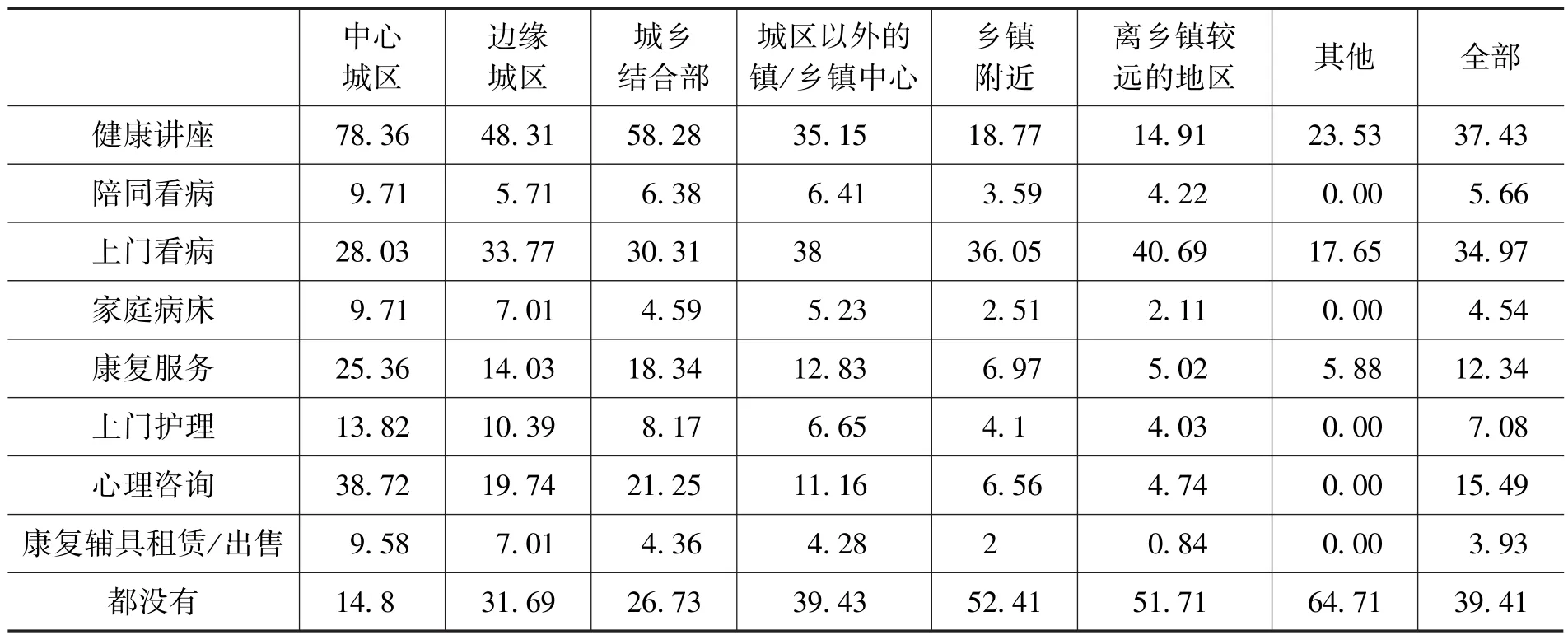
表4 社区健康医疗类服务的供给情况(有该类服务的比例,%)
2.2 居家社区养老服务的利用情况
单从需求及供给状况难以判断社区养老服务是否是“足够的”,这需要看社区养老服务的实际使用情况。在表2的后三栏中给出了被访问老年人使用过下列社区养老服务的比例。相比于对该项服务有需求的老年人的比例,实际使用过该项服务的老年人的比例就非常低了。大部分服务的使用比例不足1%;上门看病类服务的使用率最高,也只有15.15%;使用率超过1%的只有健康教育、心理慰藉、日间照料,但比例都低于5%。
我们将有该类服务需求的老年人占全部样本的比例减去实际使用过该项服务的老年人占全部样本的比例,得到一个社区养老服务利用差(表5),这个缺口表达的是需求中没有通过社区服务供给满足的大小。老年人对上门看病服务的需求是最高的,同时供给也是最多的,但需求差也是最大的,有22.93%的需求没有通过社区服务供给实现。康复 护理、上门做家务等服务的利用缺口也都超过了10%。这一方面表明了老年人的需求并未得到满足,另一方面也表明当前社区养老服务的供给中有相当一部分是没有得到利用的,处于“闲置”状态。
当然,社区养老服务的利用率低、供需失衡,并不表明需要照护的老年人没有得到照护。这里需要区分照护服务的提供:一是家庭成员内部提供的照护服务,即一般所说的“家庭供养”;二是家庭外部的服务供给,即“社会化”的服务供给。上文所说的服务利用率低指的是家庭外部的社会化服务供给的利用率低。而社会化服务利用率低并不表示需要照护的老年人没有得到照护。
图3给出了需要照护的老年人实际上得到照护的比例,超过90%的需要照护的老年人实际上是得到了照护的。而主要的照护提供者来自家庭成员,配偶提供主要照护服务的比例高达43.48%,其次是儿子、儿媳和女儿。社会化的服务主要是家政服务人员提供的仅占2.92%,城镇老年人好一些,但也只有5.35%(表6)。
总之,我国老年人对居家社区养老服务的需求程度很高,特别是对社区健康医疗服务的需求。从供给的情况看,不论是实地调研的资料还是数据分析,都表明服务体系建设卓有成效,大部分社区都有养老服务的供给。但是服务的利用率仍然偏低,相当一部分社区服务并未被使用,处于“闲置”状态。这一点与已有研究中[11]使用2000年、2006和2010年中国城乡老年人口状况调查的数据得到的结果是一致的。也就是说,十几年来居家社区养老服务的利用率低一直存在,并未得到有效的缓解,居家养老服务的供给仍然主要依赖家庭成员提供。
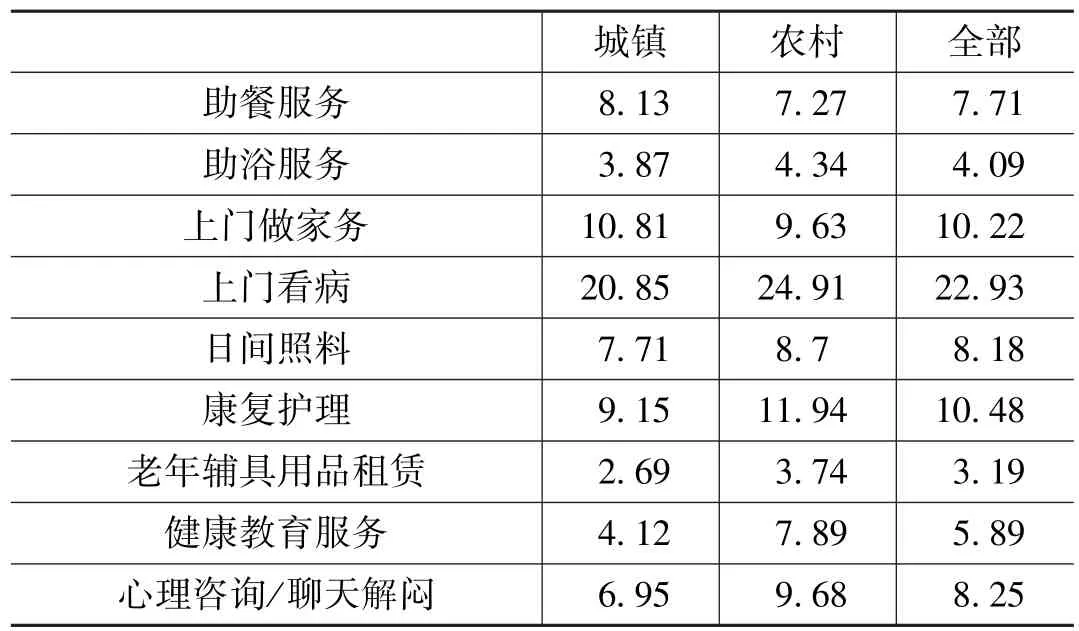
表5 社区服务利用的需求差
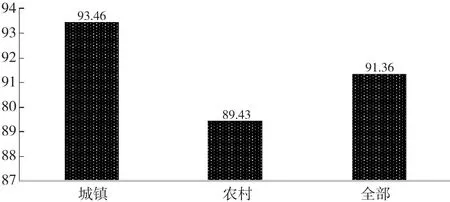
图3 需要照护的老年人实际得到照护的比例(%)
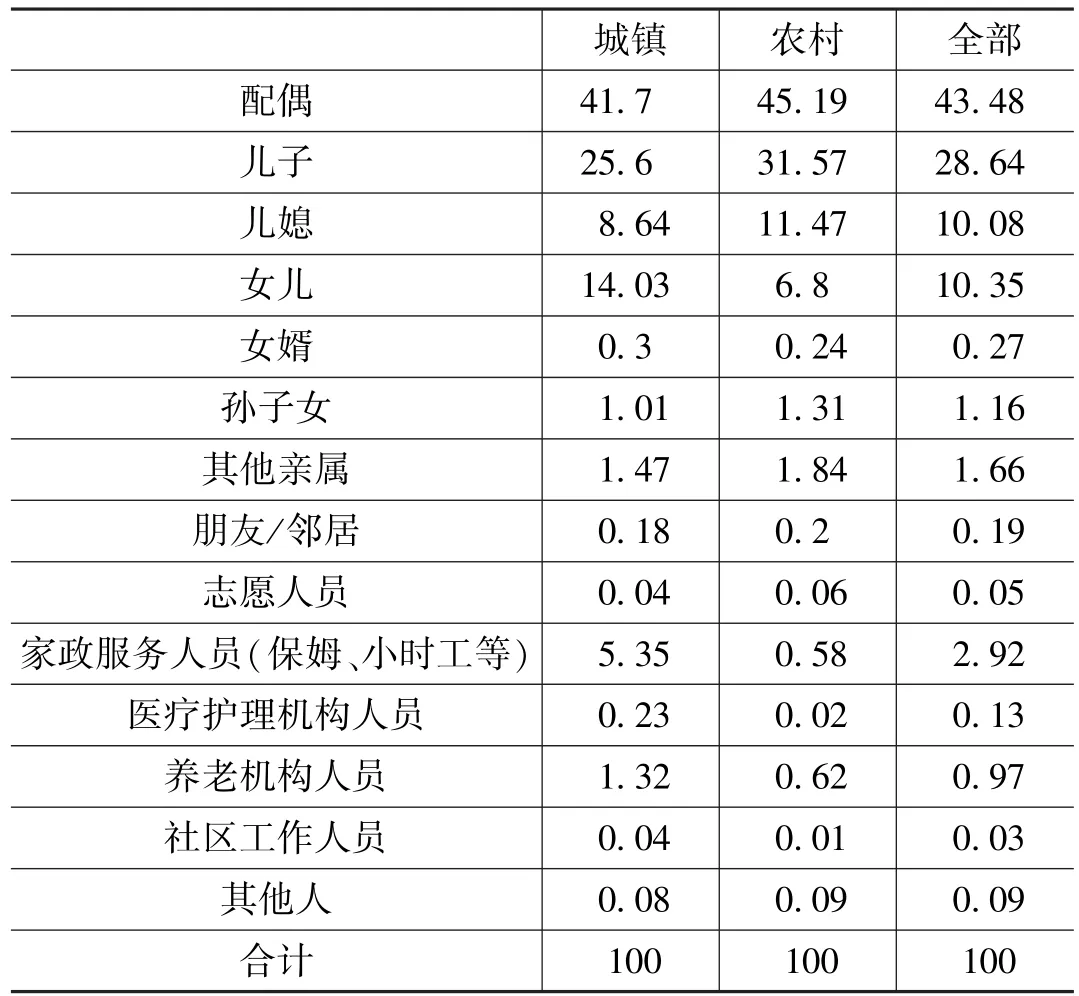
表6 老年照护服务的主要提供者(%)
3 居家社区养老服务的供给特征及治理模式重构
3.1 治理与治理模式
居家社区养老服务利用率低的问题已有大量的研究与解释,也提出了很多政策建议。在现实层面,从中央到地方都进行了很多政策探索,积极推动居家社区养老服务的供给,但居民并不“买账”,服务利用率低的问题长期存在。本文认为这些问题的症结在于当前社会服务的治理模式不能适应居家社区养老服务的供给特征。如果底层治理模式不适应服务的供给特征,那么政策协调也往往不能得到预期的效果,甚至会导致更加扭曲的现象发生。在居家社区养老服务领域,十几年来政府出台了若干项政策措施加以推动,但结果并不令人满意。这表明政策的实施与底层治理结构存在冲突。
治理是一个领域利益相关各方处理和协调相互之间关系的方法和方式,与管理相比更强调参与方之间的互动与多方参与[12]。参与治理的各方通过社会谈判或其他方式充分表达各自的诉求,实现社会均衡。Ostrom[13]2-23将公共物品的治理分为三个模式:一是基于私人市场的治理;二是基于政府管控的行政化治理;三是基于社区自治的社会化治理。
基于私人市场的治理模式强调的是交易双方的“匿名化”以及交易的便捷性。交易的产品及服务多具有标准化的特征。对于非标准化的、个性化的产品和服务,交易成本会快速提高,从而导致交易效率下降。行政化的治理模式强调的是等级制以及基于等级制的下级服从上级。在激励机制上,强调上级对下级的考核。服务需求方的诉求需要通过等级制传导到上级,由上级通过行政命令下达到下级。社会化的治理模式强调的是参与各方的共同参与以及参与各方形成的长期关系。社会化的治理或社区治理可以通过无限期重复博弈形成长期稳定的关系来激励成员的服务供给并约束成员的机会主义行为。社会化的治理或社区治理适合那些正式契约难以实施或实施成本过高的商品及服务的供给[14]。
从目前我国居家社区养老服务的治理模式特征看,行政化的特征依然明显。行政化的治理模式并不仅是政府的过度干预,而是在服务供给中参与各方仍然以“行政化”的方式作为主要的行为方式和处理各方面之间关系的准则。在这种情况下,服务的供给方对需求方的需求变动不敏感,从而导致供给与需求之间的不匹配。从居家社区养老服务的供给特征看,社会化的治理模式更加适合。
3.2 居家社区养老服务的供给特征
3.2.1 养老服务业的“成本病”特征需要公共筹资和公共干预
养老服务业或老年照护具有“成本病”的特征。诸如医疗服务、照护服务、现场演出等服务业,由于难以实现技术替代,因此劳动生产率低于社会平均的劳动生产率,人工成本的增长快于社会平均工资的增长,从而导致成本膨胀[15]。从现象上来说,就是上述服务业的价格增长快于其他商品的价格增长。以照护服务为例,美国长期照护的人均年支付价格从1977年的8 645美元增长到2004年的60 249美元,年均增长7.5%,与同期医疗服务价格年均增长相当,而其他商品和服务的价格的年均增长率分别为6.6%和4.4%[16]。
“成本病”带来的问题在居家社区养老服务的供给中主要表现为,一方面需求方认为价格过高,超过了老年人的支付能力,另一方面供给方认为“不挣钱”,难以实现收支平衡。在我们的实地调研中,接近七成以上居家社区养老服务机构在“亏本”经营。因此,居家社区养老服务的供给在某种程度上需要公共筹资和公共干预。而公共筹资和公共干预的领域、方向和方式则需要考虑养老服务的第二个供给特征。
3.2.2 居家社区养老服务以人力投入为主
居家社区养老服务的投入结构中人力成本占主要方面,资本投入占比不高。城市社区养老服务提供方的主要成本来源有二:一是人工成本;二是房租成本。房租成本的变动差异非常大,依赖于所在的地段。相比于机构养老,居家社区养老服务的资本投入更少。从这个角度看,居家社区养老服务属于典型的“轻资产”行业,依赖的主要是人工投入。
实际上,养老服务的“成本病”也主要来自人工成本的膨胀。护工的单位劳动生产率(单个护工在单位时间内可以照护的老人)提升很慢,但其工资是与社会平均工资挂钩的。在这样的情况下,经常出现的情况是护工认为工资“过低”,不愿干;而接受服务的老人认为收费价格高,“负担不起”。在我们的实地调研中,人工短缺、护工流失率过高等问题是制约居家社区养老服务供给的主要问题。从这个角度看,对居家社区养老服务的公共投入应主要放在人工成本的协调上,通过各种方式缓解人工成本上升带来的压力,同时要保障护工的供给,提升护工的素质。
3.2.3 居家社区养老服务的“关系型”产品特征要求供需双方建立长期稳定的关系
养老服务相比于其他服务业,更依赖供需双方之间的“关系”,属于“关系型产品”。特别是居家社区养老服务相比于机构养老服务,其个性化特征、非标准化特征更加明显,供需双方的亲密关系更加重要,甚至在很多情况下,提供的就是一种“亲密关系”,比如心理慰藉服务。在其他的上门服务中,“亲密型关系”也很重要,甚至决定了其他服务的消费质量评价。因此,在居家社区养老服务的供给中,要求供给方能够“嵌入”到社区的网络结构中,成为社区的稳定构成部分,与社区老年居民建立长期稳定的关系。
这种个性化、非标准化的特征也使得居家社区养老服务的综合性、连续性更强,需求内容更加多元化,既包括物质层面的日常生活照料,也包括医疗护理服务、精神慰藉服务以及亲密关系等,而且这些服务之间相互嵌套,是一个有机的整体。这一点与其他服务和产品有很大的不同,也与机构养老服务有很大的区别。因此,居家社区养老服务的供给要求供给方能够以较低的成本整合各种不同的资源,形成连续性的服务供给。
3.3 供给特征与治理模式冲突
当前各地推动居家社区养老服务业发展的政策实践难以取得成效,从治理结构的角度看则是这些政策措施仍然建立在传统的行政化的治理结构上。
3.3.1 对居家社区养老服务的公共投入主要落到了资产建设上
我国对居家社区养老服务是有大量财政补贴的,这些补贴主要落到了“看得见、摸得着”的资产投入上,比如日间照料中心的建设以及购买各种老年健身器材等。但是如前所述,居家社区养老服务的主要投入是人工投入,对资本投入和固定资产投入的要求很低。课题组在调研中发现,日间照料中心建设,从中央政府到各级地方政府都投入了大量财政补贴①每个补贴30万~70万不等。,但利用率都非常低。
出现这种情况与我国财政补贴的行政化管理有关。财政补贴的下发以及效果的考核是“量化”的、标准化的,更偏好有形资产。而对人工的补贴以及对服务的补贴,大部分是“无形”的,难以量化和考核。政府公共投入的目的之一是降低居民获得服务的成本。在居家社区养老服务中,最主要的成本是人工成本,资产成本并不是很高。而政府的投入并没有落到降低人工成本上,其结果就是政府花了钱但并未实现有效降低服务供给成本的目标。
3.3.2 政府购买服务与居家社区养老服务的价值评价冲突
政府购买服务的政策也面临这样的难题。居家社区养老服务的个性化、非标准化以及“关系型产品”的特性使得对服务质量的评价难以标准化,依赖于供需双方在特定条件下的“关系”。但是行政化的治理模式下,政府购买服务也需要量化和标准化。在这样的情况下,按照服务人次数和人头数来进行补贴是最行得通的方式。但是,按服务人次数和人头数进行补贴,就难以将服务过程中的心理慰藉服务以及其他基于稳定“关系”的服务包含进去。这样方式的“购买服务”并未得到老年人的认可,接受服务的老年人对此评价不高。我们在四川、福建等地的调研也发现,政府购买的“为老”服务,只能按照上门次数付费,至于服务质量如何、能否满足老年人的需求,并不影响费用的支付②政府购买服务的费用,一是取决于当地财政能够支出的费用;二是取决于服务供应商与政府部门之间的“关系”以及相互之间的谈判,有的是指定给当地一家服务商,有的是多家供应商之间“分肥”。。这是导致政府花了钱但居民的“口碑”并不好的主要原因之一。
3.3.3 行政管理部门分割与居家社区养老服务连续性之间的冲突
居家社区养老服务的综合性较强,要求服务的连续性。服务的连续性通常来说就是居家养老的老年人通过一个“窗口”获得所需的服务。但是当前我国对社区养老服务的管理仍然是行政“分割”的。以社区医疗服务和养老服务来说,我国医疗服务的行政管理部门是卫生部门,而养老服务的管理部门是民政部门,医疗保险的管理则在人社部门①2018年5月份医疗保险的管理职能转入了新成立的国家医疗保障局。。
从行政管理的角度,这是合理的;但具体到服务的供给上,这种分割也导致了服务的“分割”。老年人并未获得自己所需的连续性服务。特别是社区医疗卫生服务,该项服务主要是社区医疗卫生服务中心(站)提供的。但是我国社区医疗卫生服务中心(站)多是公立机构,是卫生行政部门的下属机构,二者管办不分,在财务管理上执行“收支两条线”,提供服务的激励不足[17]。在这种情况下,社区养老服务的供给很难得到社区医疗卫生服务供给的支持。这也是老年人对各地的居家社区养老服务供给“不买账”的主要原因之一。
3.4 居家社区养老服务的治理模式重构
发展居家社区养老是我国积极应对人口老龄化的战略之一。但是,从目前各地的发展情况看,形势并不乐观,一方面居民需求很大,另一方面政府也投入了大量资源,但是供需不匹配的问题一直存在。从本文的分析看,要解决这一问题需要从底层的治理结构入手,构建适应居家社区养老服务的新型社会化治理结构。这一治理结构有如下特征。
3.4.1 形成社会化的服务供给结构
居家社区养老服务自身的特征决定了服务供给方与需求方之间需要有长期稳定的“关系”,而“关系”本身就是居家社区养老服务的重要内容之一。因此供需双方都需要有激励来维护长期关系,同时还要有约束机制以约束双方的机会主义行为。这一社会化的供给结构主体应该是非公办的、非营利的社会化机构。社会化机构虽然没有行政化机构的僵化,对需求方的需求变动反应灵敏,但自身也面临其他组织的竞争压力,有足够的服务供给的激励。同时,其非营利特征也使得这些社会化的组织与社区及社区居民之间容易形成长期稳定的关系。
一方面,目前我国管办不分的事业单位编制管理的公立服务提供机构难以适应居家社区养老服务。我国社区老年服务中心(或社区提供老年服务的其他机构)以及社区医疗卫生服务中心多数仍然是行政机关下属的事业单位,或者本身就是行政机关。这些行政化管理单位的运行主要依赖上级的行政命令,既缺乏提供服务的激励,对居民的需求变动不敏感;也缺乏有效的约束机制,可能会利用掌握的公共资源“谋取私利”,导致“一收就死、一放就乱”的困境。
另一方面,完全市场化的治理模式也不适应居家社区养老服务。市场化的治理机制有效率的前提是交易对象的标准化以及交易双方的“匿名化”。但是居家社区养老服务不满足这两点,恰恰相反,服务的非标准化和个性化特征明显;交易双方需要形成长期稳定的关系,很难做到“匿名化”。
3.4.2 搭建政府与居民之间、政府与市场之间的社区组织平台
在行政管理部门与居民之间以及与供给主体之间构建宽厚的社区组织层,减少行政管理部门对服务供需双方的直接干预。这些社区组织可以负责服务的具体提供,但更重要的是作为各方资源整合的平台,整合来自政府的公共投入以及其他相关的公共资源。社区组织在治理结构上要社会化,能够真正“嵌入”到社区中,成为社区老年居民、其他居民、社区管理部门、服务供给机构、护工等积极参与社区养老服务的平台。
当前在居家社区养老服务的治理中,政府的公共投入和行政管理以及服务的供给机构在社区中都是“独立”存在的,是外生于社区的,与社区居民之间的关系更多是行政管理关系或者单纯的市场行为。这种治理模式很难与社区居民建立起长期稳定的关系。政府的投入难以获得居民的响应,一些服务供给机构也没有动力去把握社区老年人的真实需求。而内生于社区的社区组织,一方面能够整合各方面的资源,另一方面由于有居民的积极参与,可以将居民的真实需求表达出来。
3.4.3 形成政府、社会、市场有机合作的治理模式
在社会服务的供给中,传统的看法是“政府—市场”两分法。但是居家社区养老服务既不适合行政化的治理,也不适合完全的市场化治理。它的治理模式更趋向于政府与市场之间的社会化治理。但是社会化的治理模式并不意味着不需要政府和市场,而是要形成三者之间的有机合作。在这其中,政府的行政管理要从具体的供给事务中退出来,一是负责供给秩序的监管;二是提供相应的筹资支持,特别是对低收入群体,要建立兜底的制度。
供给主体之间也要引入市场机制,建立竞争性的供给结构。这种竞争性的供给结构并不等同于完全的市场化竞争,而是在形成长期稳定关系的基础上的竞争,为交易各方提供相应的约束机制。社区中的社会组织和供给主体形成共同参与、相互竞争与合作的格局。
3.4.4 家庭成员的积极参与
养老照护服务的特征(比如对亲密关系的依赖)使得照护服务也不能全部依赖家庭外部的市场化供给。这一点不论是在西方国家的照护服务供给中还是在我国居家社区养老服务的供给中都很明显。但随着我国老龄化和少子化的不断加深以及家庭结构的变化,完全依赖家庭供养也不现实。居家社区养老服务离不开家庭成员的参与,而社会化治理的要义之一就是多方参与。
4 结论及政策建议
大力发展居家社区养老服务是一个国际趋势,也是我国养老服务业发展的政策指向。各地在推动居家社区养老服务的发展方面做出了诸多的政策实践,但是居家社区养老服务的利用率一直不高。本文使用2016年第四次全国老年人生活状况抽样调查数据的分析显示,城乡老年人对居家养老服务的需求程度很高,同时社区层面的服务供给也不少,但老年人对社区养老服务的利用率很低。
这些措施之所以没有取得效果,本文认为是当前居家社区养老服务的底层治理模式存在问题。居家社区养老服务的供给特征与传统的行政化的治理模式之间存在冲突。目前问题的关键是要从治理的层面入手,重构居家社区养老服务的治理模式。从政策角度,需要从如下几个方面加以推动。
第一,现有的提供居家社区养老服务、照料服务和医疗服务的公立机构要进行社会化改革,脱离与行政管理部门的隶属关系,形成独立的法人主体,作为社区服务供给的重要组成部分。这种社会化改革并不意味着公立机构私有化,而是要彻底实现管办分开,将这些公立机构改革成财务上自收自支的非营利性的服务供给机构。从发达国家的经验看,诸如社区照护服务、社区医疗健康服务等主要是由这些非营利的社会组织提供的。以德国为例,德国柏林居家照护服务的75%是由非营利的德国平等福利联合会柏林分会的会员提供的[18]。在社区医疗卫生服务方面,即使英国这种秉承免费医疗国家的社区全科医生也主要是个体执业的[19]。
第二,改革政府财政投入的方向和方法。政府要逐步提高对人工成本的补贴,切实降低居家社区养老服务的人工成本。可以考虑加大对护工社会保障的投入,提升护工的就业保障以及提供对护工的免费培训等。在具体的补贴方式上,政府可以将财政补贴投入到各类社区组织中,由社区组织根据社区居民、服务供给方以及政府的意向等来整合包括政府财政投入在内的各种资源,并决定资源的投入方向和方法。
第三,放开对居家社区养老服务的准入管制和数量管制,只要符合一定的资质都可以进行服务的供给。与之相对应,政府干预的重点要放在过程监管和秩序监管上。从目前看,除了养老照料服务外,准入管制最为严重的是社区医疗卫生服务。居家社区养老服务的供需不匹配在很大程度上是社区医疗卫生服务的供给不足。因此,要逐步取消社区医疗卫生服务的准入管制,特别是要取消卫生区域规划中对医疗服务供给主体的数量限制。
第四,建立家庭养老服务供给的支持体系。将家庭成员提供的养老服务纳入到公共支持体系中,建立各种形式的家庭支持方式。从欧洲一些国家的实践来看,在老年照护服务供给中,都很重视家庭内部成员的照护服务供给,建立了一整套的家庭照护支持体系,具体的政策措施包括对在家提供照护服务的家庭成员提供补贴,对他们的养老金(缴费年限)提供补贴以保证他们的养老金权益不因退出劳动市场而受到损失,为在家提供照护服务的人提供喘息服务以及为他们提供各种技术支持等。
