中国孕产妇死亡率时空变化及预测探究*
2018-11-05南华大学公共卫生学院421001
南华大学公共卫生学院(421001)
张天成△ 陈 露△ 谭利明 唐艳明 丁玲云 龙鸣燕 符昌艳
【提 要】 目的 探究中国孕产妇死亡率的空间分布和时间变化趋势,了解孕产妇死因的变化,并对孕产妇死亡率进行预测,为孕产妇保健策略的制订提供参照依据。方法 收集1991-2016年孕产妇死亡率相关数据,用ArcGIS软件进行空间分析,用SPSS20.0进行ARIMA模型预测分析。结果 2016年中国孕产妇死亡率为19.9/10万,其中中国东部地区孕产妇死亡率远低于西部地区,西藏自治区孕产妇死亡率(109.9/10万)远高于其他省份;1991-2016年中国孕产妇死亡率呈下降趋势,农村的年平均下降速度(6.0%)高于城市(3.3%),农村与城市孕产妇死亡率差距越来越小;2010-2016年,引起孕产妇死亡的主要疾病死亡率均有所下降,其中产科出血的死亡率降幅最高,为43.4%;2016年产科出血死亡率为4.7/10万,居孕产妇死因的首位;预测结果为中国2020年孕产妇死亡率下降至17.6/10万。结论 相关部门要合理分配卫生资源,增加对西部落后地区和农村的卫生资源投入,加强对产科出血的预防控制。
据世界卫生组织报告显示,全球约99%的孕产妇死亡发生在发展中国家,世界范围内每2分钟就有一名妇女死于妊娠及其并发症。孕产妇死亡是指任何妊娠或妊娠相关的原因导致孕产妇从开始妊娠到产后42天内出现死亡(意外死亡的孕产妇不包括在内)[1]。孕产妇死亡率是反映一个区域政治、经济、文化和卫生状况的重要指标。随着“全面二孩政策”的实施,高危孕产妇人数越来越多,这给我国医疗服务水平提出更高的要求[2]。本文旨在探讨中国孕产妇死亡率的空间分布和时间变化趋势,了解孕产妇死因的变化情况,预测中国孕产妇死亡率,为提高妇幼卫生服务质量提供科学依据。
资料与方法
1.数据来源
数据资料来源于世界卫生组织官方网站和《中国卫生和计划生育统计年鉴》。
2.统计分析
(1)使用ArcGIS软件绘制中国大陆各省份孕产妇死亡率空间分布图。ArcGIS是桌面地理信息系统分析工具,用来做各做空间分析
(2)用SPSS20.0绘制线图,并进行预测分析。ARIMA模型即自回归移动平均模型(autoregressive integrated moving average model),通常记作ARIMA(p,d,q),是一种用来进行时间序列预测的模型,其原理是将随时间变动的数据序列作为随机序列,以时间因素综合代替各种影响因素,建立时序模型,其短期预测精确度较高[3]。
结 果
1.2016年中国孕产妇死亡率空间分布
2016年中国大陆各省份孕产妇死亡率的情况如图1所示,中国孕产妇死亡率呈现明显的地区差异,孕产妇死亡率由东部向西部呈现增高的趋势。经济落后的西部地区的孕产妇死亡率较高,经济发达的东部地区孕产妇死亡率较低。2016年中国孕产妇死亡率为19.9/10万;在沿海发达省份,如北京、江苏、上海、浙江、广东等地,孕产妇死亡率均在10/10万以下,其中江苏省最低(2.2/10万);在中部地区,如青海、甘肃、云南、贵州等地区,孕产妇死亡率在10~40/10万之间波动;在西部落后地区,如西藏,孕产妇死亡率高达109.9/10万。
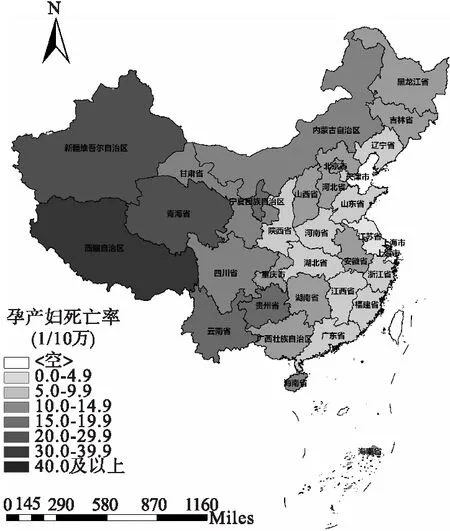
图1 2016年中国大陆各省份孕产妇死亡率分布图
2.1991-2016年全国、城市、农村的孕产妇死亡率时间变化趋势
由图2所示,中国孕产妇死亡率整体呈下降趋势。中国孕产妇死亡率由1991年的80.0/10万下降到2016年的19.9/10万,年平均下降速度为5.2%。城市孕产妇死亡率由1991年的46.3/10万下降到2016年的19.5/10万,降幅为57.9%,城市孕产妇死亡率的年平均下降速度为3.3%;农村孕产妇死亡率由1991年的100/10万下降到2016年的20/10万,降幅高达80%,农村孕产妇死亡率的年平均下降速度为6.0%。城市孕产妇死亡率一直低于农村,但农村孕产妇死亡率的下降速度高于城市,农村与城市孕产妇死亡率的差距逐渐缩小。1991年农村孕产妇死亡率大约是城市的2倍,但到2016年,农村与城市的孕产妇死亡率几乎相等。
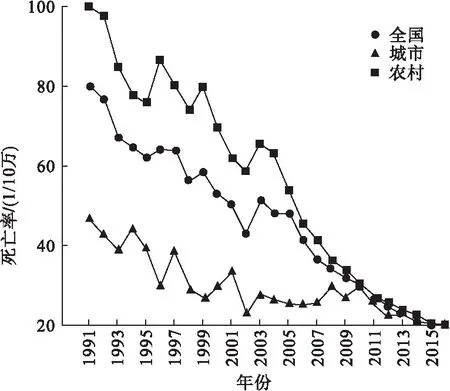
图2 1991-2016年全国孕产妇死亡率变化趋势
3.2010-2016年中国孕产妇死因的变化
产科出血、产褥感染、羊水栓塞、妊娠期高血压、肝病和心脏病是引起孕产妇死亡的主要疾病[1]。 如图3所示,2010-2016年引起孕产妇死亡的主要疾病死亡率均有所下降,其中产科出血的死亡率由2010年的8.3/10万下降到2016年的4.7/10万,其降幅最大(43.4%),妊娠期高血压的死亡率降幅次之,肝病和产褥感染的死亡率的降幅较小。2010年孕产妇死亡率最高的前三种疾病是:产科出血(8.3/10万)、妊娠期高血压(3.7/10万)、心脏病(3.3/10万);2016年孕产妇死亡率最高的前三种疾病是:产科出血(4.7/10万)、羊水栓塞(2.2/10万)、心脏病(2.0/10万),其中
产科出血的死亡率是羊水栓塞的二倍之多。
4.全国、城市、农村孕产妇死亡率的ARIMA模型预测
本研究使用SPSS20.0拟合以孕产妇死亡率为因变量的ARIMA预测模型。由于孕产妇死亡率的时间序列为非平稳序列,因此需要对原始序列进行差分以消除掉趋势性的影响。经过2次差分后(d=2),序列达到平稳化。孕产妇死亡率数据经过二次差分后得其自相关图(ACF)和偏自相关图(PACF),见图4,且因为p值和q值不能同时为0,所以可从ARIMA(1,2,0)、ARIMA(0,2,1)和ARIMA(1,2,1)中选择一个参数具有统计学意义且拟合优度最高的模型进行预测。最终,ARIMA(0,2,1)和ARIMA(1,2,1)通过了参数检验(P<0.05)。根据贝叶斯准则,BIC值越小,拟合效果越好,ARIMA(1,2,1)的BIC值(134)小于ARIMA(0,2,1)的BIC值(142),故ARIMA(1,2,1)被认为是本研究的最优模型。接着对ARIMA(1,2,1)进行残差自相关检验,结果为R2=0.944,MAPE=5.510,Ljung-BoxQ=12.966,P=0.675>0.05,差异无统计学意义,则可认为残差序列为白噪声序列。全国孕产妇死亡率的预测结果如图5所示,2017年全国孕产妇死亡率为18.8/10万,2018年为18.2/10万,2019年为17.8/10万,2020年为17.6/10万。

图3 2010-2016年中国孕产妇主要死因死亡率变化
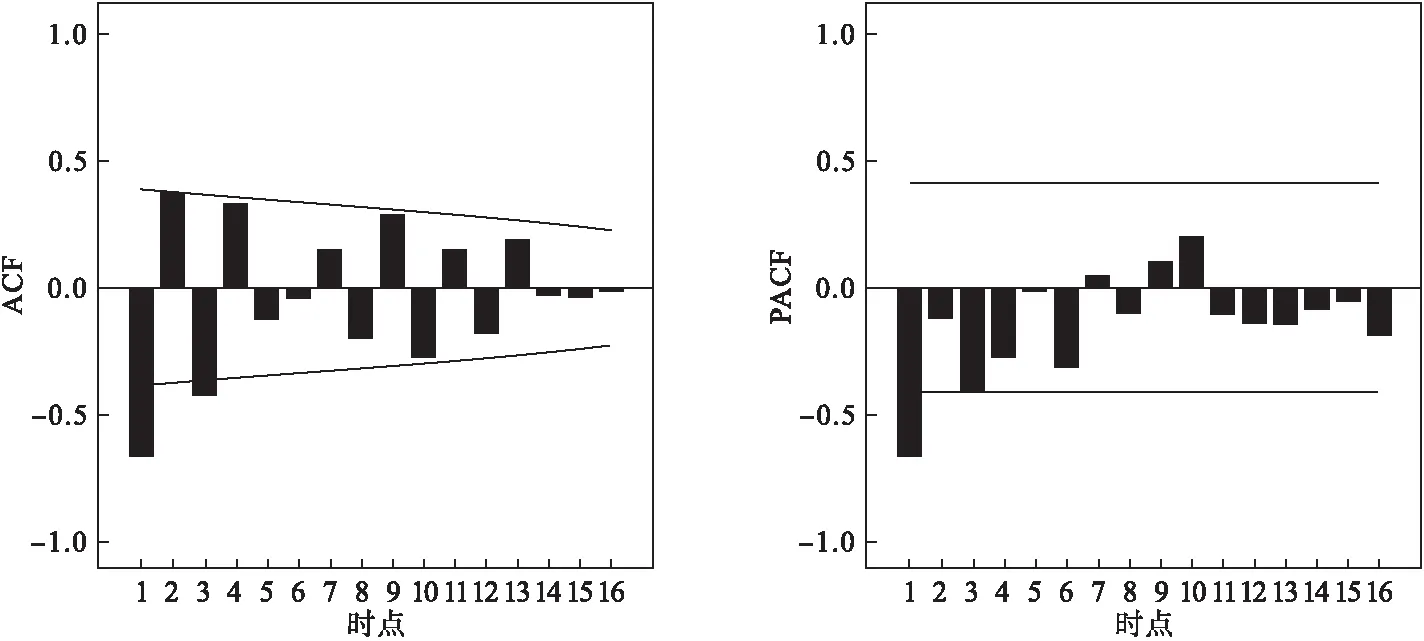
图4 1991-2016年孕产妇死亡率数据经二阶差分后的ACF图和PACF图

图5 ARIMA 模型对全国孕产妇死亡率的回代及预测情况
城市孕产妇死亡率的预测模型是ARIMA(0,1,1),残差检验结果为:R2=0.671,Ljung-BoxQ=17.485,P=0.422>0.05,可认为残差序列为白噪声序列。预测结果为:2017年城市孕产妇死亡率为18.2/10万,2018年为17.2/10万,2019年为16.2/10万,2020年为15.2/10万。
农村孕产妇死亡率的预测模型是ARIMA(2,2,0),残差检验结果为:R2=0.926,Ljung-BoxQ=16.172,P=0.441<0.05,可认为残差序列为白噪声序列。预测结果为:2017年农村孕产妇死亡率为19.6/10万,2018年为18.7/10万,2019年为18.4/10万,2020年为18.4/10万。
讨 论
中国已经实现在《联合国千年宣言》中提出的孕产妇死亡率在2015年降到22.2/10万以下的目标[4],但中国孕产妇死亡率地区之间的差异较大,经济发达的东部地区孕产妇死亡率较低,经济发展落后的西部孕产妇死亡率较高,经济发展程度对孕产妇死亡率有重大影响,经济状况越好,配套卫生设施则更齐全,医护人员会受到更系统的培训,孕产妇死亡率则更低[5]。东部地区孕产妇死亡率已降低到发达国家水平,但西藏自治区的孕产妇死亡率仍较高,卫生保健情况不容乐观[6]。这提示我们要合理分配卫生资源,加大对西藏自治区卫生资源的投入,做好妇幼保健最薄弱地区的卫生保障工作[7]。
中国城市和农村的孕产妇死亡率整体呈下降的趋势,但农村孕产妇死亡率一直高于城市,这可能由于经济发展和卫生服务的不平衡所致[8]。农村孕产妇死亡率的年平均下降速度高于城市,农村与城市的差距呈现逐渐缩小的趋势,到2016年农村与城市的孕产妇死亡率几乎相等,这说明全国尤其是农村的孕产妇保健策略取得成效,孕产妇的医疗服务质量有所提高。
2016年孕产妇死亡率最高的前三种疾病是:产科出血(4.7/10万)、羊水栓塞(2.2/10万)、心脏病(2.0/10万)。2010-2016年,在引起孕产妇死亡的主要疾病中,产科出血的死亡率降幅最大。产科出血和孕产妇死亡率为正相关[9],因此相关部门应加大对产科出血的防控,做好围产期的宣传服务工作,普及新法接生率和住院分娩率,做好产前检查和产后访视工作[10]。
《2030健康中国规划纲要》中提出,建设健康中国的目标是2020年孕产妇死亡率下降到18.0/10万及以下,2030年孕产妇死亡率下降到12.0/10万及以下。本研究得出的预测结果是2017年全国孕产妇死亡率为18.8/10万,2018年为18.2/10万,2019年为17.8/10万,2020年为17.6/10万,能达到《2030健康中国规划纲要》中提出的2020年孕产妇死亡率下降到18.0/10万以下的目标。农村地区的预测结果是2020年孕产妇死亡率为18.4/10万,这提示相关部门要健全政策,增强对基层医务人员专业技能的培训,努力提高农村医疗卫生服务质量[11]。
