胎膜早破产妇外周血指标的改变对合并羊膜感染的诊断价值
2018-10-31夏亚莉
夏亚莉
(延安大学咸阳医院 产科,陕西 咸阳712000)
胎膜早破(premature rupture of membranes)是发生在临产前胎膜的自然破裂,是临床上较为常见的产科并发症[1]。胎膜早破对产妇及新生儿均具有一定危害,可导致围产期感染的发生率增加,引发早产及新生儿病死率增高。导致胎膜早破的因素较多,包括羊膜腔压力增高、宫颈口松弛、胎膜发育不良及胎儿先露部与骨盆入口的衔接不良[2,3]。诸多因素中羊膜感染是最为关键的一个,且导致胎膜早破的羊膜感染多为隐匿性,一般较难诊断。但如果合并羊膜感染又未及时发现,将延误治疗并引发产褥感染等严重后果。本研究通过分析血液学指标对胎膜早破患者是否合并羊膜感染的预测诊断价值,以期为临床诊疗提供参考。
1 对象与方法
1.1研究对象
选取2015年1月至2017年1月我院收治的足月胎膜早破产妇的临床资料。所有产妇均妊娠满37周,因胎膜早破入住我院并分娩。排除以下情况的产妇:合并严重代谢性疾病;合并其他部位活动性感染;合并严重肝肾功能障碍;胎儿畸形或发育不良。所有产妇均于分娩后留取胎膜组织行病理学检查,依据是否存在羊膜炎症分为观察组(合并)及对照组(不合并)。其中观察组42例,对照组45例。两组一般临床资料比较均未见显著差异(P>0.05),详见表1。

表1 两组患者一般临床资料的比较
1.2方法
所有患者均于产前抽取静脉血5 ml,离心后取血清检测如下指标:C-反应蛋白(CRP)、白介素-6(IL-6)及人绒毛膜促性腺激素(HCG)。检测采用酶联免疫吸附法(ELISA),操作依据试剂盒说明书,试剂盒购置于R&D公司(USA)。
1.3统计学方法
2 结果
2.1两组产妇血液学指标比较
如表2所示,观察组产妇外周血HCG、CRP及IL-6水平均显著高于对照组,差异均具有统计学意义(P<0.01)。

表2 两组产妇外周血指标的比较
2.2各血液学指标对胎膜早破产妇是否合并羊膜感染的诊断价值
如表3及图1,ROC曲线分析显示,以23.1 ng/L为截点值,IL-6诊断胎膜早破产妇合并羊膜感染的敏感性为82.22%,特异性为80.95 %,曲线下面积为0.90,优于HCG及CRP。

表3 外周血细胞因子对胎膜早破产妇合并羊膜感染的诊断价值
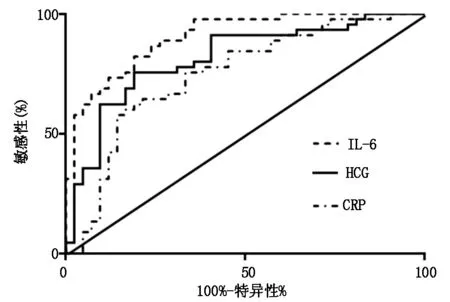
图1 外周血细胞因子对胎膜早破产妇合并羊膜感染的诊断价值
2.3观察组IL-6与HCG及CRP的相关性分析
如图2,观察组IL-6水平与HCG(r=0.766,P<0.01)及CRP(r=0.693,P<0.01)间均呈现显著正相关关系。

图2 观察组IL-6与HCG及CRP的相关性分析
3 讨论
我国产妇发生胎膜早破的概率较高,这一围产期并发症可引发一些不良后果,包括增加新生儿窒息、胎儿窘迫及产褥感染等发生概率[4,5]。有学者认为羊膜隐匿性感染是导致产妇胎膜早破的原因之一,由于羊膜感染早期并不会引发严重临床症状,因而难以诊断[6,7]。与此同时,胎膜早破亦可增加羊膜感染的风险[8]。因此,对于羊膜隐匿性感染与胎膜早破的因果关系并无定论[9,10]。但无论如何,及早诊断可能存在的羊膜感染将对产妇诊疗方案的制定提供依据。
我们的数据显示观察组产妇外周血IL-6、CRP及HCG水平均显著高于对照组。HCG是整个孕期及围产期的重要生理指标,其由胎膜滋养层所分泌,当羊膜感染时可诱发滋养层细胞增殖而过度释放HCG。但孕期及围产期HCG的水平受到多种因素的影响,包括产妇体质、应激状态等[11]。CRP是一种非特异性急性期反应蛋白,可在感染及应激状态下表达升高,是临床判断有无细菌感染及程度的常用指标。但CRP不仅在感染或炎症状态下水平升高,其可因单纯的应激而显著升高。既往有研究报道CRP水平升高对胎膜早破具有一定预测诊断价值[12]。IL-6是一种主要由单核巨噬细胞所分泌的促炎介质,其可以在感染等因素所致急慢性炎症中表达升高,且对炎症状态的维持具有重要作用[13,14]。IL-6较少受到围产期其他因素的影响,也不会因单纯应激而表达升高,是判断有无感染的良好指标[15]。我们进一步采用ROC曲线分析显示:以23.1 ng/L为截点值,IL-6诊断胎膜早破产妇合并羊膜感染的敏感性及特异性均超过80%,优于HCG及CRP。同时相关性分析显示,IL-6水平与HCG及CRP均呈现正相关关系,提示IL-6对此两项指标的可替代性。我们的研究存在以下不足:由于样本量较小,所得具体诊断截点值尚需更大样本量的研究以矫正;虽然我们发现IL-6水平升高对合并羊膜感染具有诊断价值,但IL-6与HCG及CRP之间的内在联系,以及这些细胞因子是如何影响胎膜早破尚需进一步探索。
