食管胸段癌运用传统开胸手术与电视辅助胸腔镜手术治疗效果分析
2018-10-17梁敏
梁 敏
我国是食管癌高发国家,每年约15万人死于食管癌,是我国第二大癌症[1]。食管癌发病主要集中在40岁以上人群,对我国中老年人群健康构成严重危害[2]。近年发现食管癌发病率的影响因素还包括饮食习惯、生活环境、种族因素、遗传易感性等。目前治疗以食管切除、淋巴结清扫为主,开胸食管切除是既往常用术式,但创伤大、并发症多、死亡风险较高。本研究将电视辅助胸腔镜手术用于食管胸段癌治疗,并与开胸术进行对比,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2014年3月至2016年3月在本院行手术治疗食管胸段癌患者共320例,根据术式不同分为观察组和对照组。观察组120例行电视辅助胸腔镜手术,其中男性68例,女性52例;年龄36~73岁,平均(56.87±4.92)岁;肿瘤直径(3.65±0.38)cm;肿瘤位置:胸中段69例、胸上段51例;肿瘤分期:Ⅰ、Ⅱ、Ⅲa分别为21例、38例、61例。对照组200例行传统开胸术,其中男性117例,女性83例;年龄28~75岁,平均(57.02±4.77)岁;肿瘤直径(3.68±0.34)cm;肿瘤位置:胸中断121例、胸上段79例;肿瘤分期:Ⅰ、Ⅱ、Ⅲa分别为35例、63例、102例。2组上述指标比较,P>0.05。研究经医院伦理委员会批准通过。
纳入标准[3-4]:符合世界卫生组织关于食管癌的诊断及分期标准;病变位于食管胸段;参与研究前未接受任何治疗措施;签署知情同意书。排除标准[5]:凝血功能障碍;肝、肾、脑、心等重要脏器功能异常;有手术禁忌证。
1.2 方法
1.2.1 电视辅助胸腔镜手术 观察组采用电视辅助胸腔镜手术治疗:取前倾45°左侧俯卧位,将海绵垫垫在腋下,术者和助手站在患者腹侧,取腋中线第7肋间做切口,长1.5 cm,作为胸腔镜镜孔;在右侧肩甲下第6肋间、腋前线第3肋间、腋后线第8肋间做切口,长度分别为0.5 cm、0.5 cm、1.0 cm,作为操作孔[6]。将纵膈胸膜切开后充分暴露右侧喉返神经及气管,对上纵膈、两侧喉返神经旁的淋巴结进行清扫,顺着食管走向充分暴露食管,将其游离至胸廓入口;用Hem-0-lock夹子将奇静脉夹断,联合使用超声刀、点凝钩从上至下将食管游离。在电视胸腔镜下进行下肺韧带、食管旁、隆突下等淋巴结清扫。彻底止血,一般不予冲洗,若有支气管膜损伤则进行胸腔冲洗,之后经鼓肺检查确认无漏气;将胸腔引流管放置在观察孔中,将纵膈引流管放置在腋后线第8肋操作孔中,关闭胸腔。之后行腹腔操作,患者取头高脚低卧位,双下肢打开,建立气腹,术者及助手站立在患者右侧,在左侧腋前线肋弓下方约3 cm处做切口(0.5 cm),将助手抓钳置入,该切口对应左侧做相同操作;剑突下做纵切口(0.5 cm),将助手抓钳置入;腹腔镜经脐下缘置入,腹直肌右侧脐上方约3 cm处做切口(1.0 cm),将超声刀置入。将吸引器置入剑突下,将肝左叶牵开,打开小网膜,将肝胃韧带游离,暂不游离隔肌脚以免发生腹腔气体溢到胸腔,从腹腔干位置将胰腺上缘向下压,将胃小弯挑起,暴露胃左血管并将其夹闭,进行脾动脉、肝总动脉旁、胃左动脉旁淋巴结清扫。将胃短血管和胃后血管离断,暴露脾上极,放小纱布。用超声刀将胃大弯侧游离,并保护胃网右侧血管弓,最后可将膈肌脚打开,游离腹段食管,将隔食管裂孔适当扩大。之后在颈部左侧做斜切口,将颈部食管游离,将管状胃牵拉至颈部与食管吻合。
1.2.2 传统开胸治疗 采用左侧卧位和全身麻醉。在第6肋间做长20 cm的外侧切口开胸,分离胸段食管并清扫淋巴结;后取仰卧位,做长20 cm的腹正中切口,将胃游离后制作管状胃,清扫淋巴结;做左侧颈部斜切口,将颈段食管游离并提拉管状胃至颈部与食管吻合[7]。
1.3 观察指标
记录2组手术指标(手术用时、胸腔引流量、术中出血量、淋巴结清扫个数)和住院时间。至少随访1年,统计2组平均随访时间、复发及转移、放疗、化疗情况和术后生存率、2年生存率。记录2组患者不良反应发生情况。对比2组术后6个月生活质量评估表(QLQ-C30)[8]和卡氏体能状态评估表(KPS)[9]总分。
1.4 统计学分析
2 结果
2.1 2组手术指标及住院时间对比
观察组手术用时较对照组短,胸腔引流量较对照组少,术中出血量较对照组少,淋巴结清扫个数较对照组多,住院时间较对照组短,P<0.05,见表1。
2.2 2组随访时间、复发及转移、放疗率、化疗率、术后生存率、2年生存率对比
观察组平均随访时间、复发及转移率、放疗率、化疗率、术后生存率、2年生存率与对照组比较,均无统计学差异(P>0.05)。见表2。

表1 2组手术指标及住院时间比较
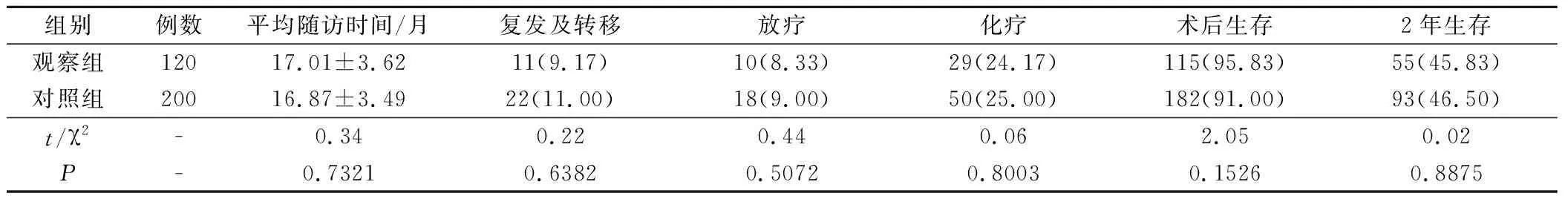
表2 2组平均随访时间、复发及转移、放疗、化疗、术后生存率、2年生存率对比(例,%)
2.3 2组并发症发生率对比
观察组并发症总发生率(9.17%)较对照组低(21.50%),差异有统计学意义(χ2=6.42,P=0.0113)。见表3。

表3 2组并发症发生情况对比(例,%)
2.4 术后6个月时2组QLQ-C30及KPS量表总分对比
观察组QLQ-C30及KPS分值均高于对照组,P<0.05。见表4。
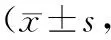
表4 术后6个月时2组QLQ-C30及KPS量表评分分)
3 讨论
食管癌是常见的消化道恶性肿瘤,需要早期诊断和有效治疗。传统开胸术应用较广,但因为创伤大导致术后明显胸壁疼痛,对患者术后生活质量造成严重影响。胸腔镜技术及微创概念推广使胸腔镜食管癌手术快速发展,在食管癌治疗中突显出许多优势。本研究将电视辅助胸腔镜手术与传统开胸手术用于食管胸段癌治疗中,虽然2组在复发及转移、放疗率、化疗率、术后生存率、2年生存率上无明显差异(P>0.05),但电视辅助胸腔镜在其它方面仍体现出更强优势,现结合结果数据进行分析。
2种术式创伤对比:由于食管癌多发生在>40岁的中老年人群中,因此分析治疗方法对机体造成的损伤程度显得更为重要。手术时间、引流量、术中出血量是评估手术创伤的重要参数。本研究中观察组手术用时较对照组短,胸腔引流量及术中出血量均较对照组少,P<0.05。虽然理论上腔镜手术存在手术耗时长的不足,但这与操作者熟练程度密切相关,只要术者熟练掌握操作技巧,提高游离速度,就可避免延长时间,且腔镜操作无需像开胸术那样开胸闭胸,故该术式所用手术时间较开胸术短[10]。胸腔引流量与手术创伤紧密相关,电视辅助胸腔镜造成的创伤较开胸术小,一方面是因为前者切口小,另一方面是开胸手术需要做前锯肌、背阔肌等切断,导致胸部呼吸肌损伤,而电视辅助腹腔镜无需这些操作,创伤较小,创伤越大则出血量越大[11-12]。基于以上优势,采用电视辅助胸腔镜的观察组更早出院,其住院时间较对照组短,并发症发生率(9.17%)较对照组(21.50%)低,P<0.05。本研究中观察组清扫数目为(20.13±5.42)个,较对照组多,P<0.05。本研究采用的是二野清扫,相比三野具有创伤小,并发症较少的优势,这种优势主要体现在老年患者中,而本研究老年患者较多。电视辅助胸腔镜为淋巴结清扫提供了较开胸术更清晰的视野,在纵膈淋巴结清扫中这种优势更显著;虽然目前对淋巴结清扫数量是否能提高疗效,延长生存期还有较大争议,但从以上比较和分析来看,电视辅助胸腔镜更利于淋巴结清扫[13]。
QLQ-C30和卡KPS量表均有较高可信度和效度,适用于多种癌症人群,能准确评估体能状态和生活质量。本研究结果发现观察组2个量表分值均较对照组高,P<0.05。而廖勇等[14]在电视胸腹腔镜食管癌根治术(研究组)与传统开胸术(对照组)对比研究中报道,研究组术后QLQ-C30和KPS分值显著高于对照组,P<0.05。与本研究结果一致。考虑其原因有:①开胸术会损伤呼吸肌,术后呼吸功能严重损伤,出现同侧上肢功能伤害;②开胸术必须使用开胸器,操作中无法避免胸部神经损伤,引起肋间神经性疼痛,术后长期胸壁感觉障碍[15];③开胸术创伤大导致出血量增加,最终影响患者机能,引起多种并发症;④电视辅助胸腔镜操作孔小,无需肋间撑开,避免以上与开胸术类似的损伤,术中出血量少,术后上肢功能康复快。
综上,与传统开胸术相比,电视辅助胸腔镜技术治疗食管胸段癌具有创伤小、出血量少、淋巴结清扫更彻底等优势,能显著减少并发症,缩短住院时间,促进术后体能状态恢复,改善生活质量,值得应用。
