“1+1+1”签约下居民的社区首诊意愿及影响因素研究
2018-10-11戴慧敏李娅玲杜兆辉
戴慧敏,李娅玲,杜兆辉
社区首诊制是指居民在患病需要就诊时,除急诊外,应首先到社区卫生服务机构接受全科医生的诊疗[1]。2011年上海市启动家庭医生制度试点,初步建立家庭医生与签约居民之间的联系;2015年,启动以家庭医生制度为基础的新一轮社区卫生服务综合改革,推行“1+1+1”(1家社区卫生服务中心+1家区级医院+1家市级医院)医疗机构组合签约,进一步落实家庭医生签约制度。经过多年探索,上海市2017年门急诊人次25 728.22万次,其中三级医院门急诊量占全市门急诊总量的37.39%,二级医院及其他医院门急诊量占29.61%,社区卫生服务中心门急诊量占33.00%[2]。可见,上海市在“1+1+1”签约下的社区首诊实施效果较好,但与发达国家相比,仍存在较大差距。本研究旨在了解“1+1+1”签约下居民的社区首诊意愿及影响因素,以期优化引导居民社区首诊的方式和方法,并提出针对性的改善措施或政策建议,以进一步夯实社区卫生服务机构的“网底”作用,推进有序就医格局形成。
1 对象与方法
1.1 研究对象 于2017年10—12月,采用多阶段随机抽样法,先在上海市浦东新区潍坊街道随机抽取10个居委,然后在每个居委随机抽取60例居民,最终抽取居民600例。纳入标准:(1)年龄>18岁;(2)在相应社区居住≥6个月;(3)对本研究知情同意且自愿参加。排除标准:存在认知障碍,无法理解和回答问卷内容。
1.2 研究方法 采用问卷形式对纳入居民进行调查,调查员为全科医生及其助理员,调查前对调查员进行统一培训。问卷由课题组自行设计,主要内容为:(1)基本情况,包括性别、年龄、文化程度、婚姻状况、家庭人均月收入、医疗费用支付方式;(2)对“1+1+1”签约的知晓情况,包括是否知晓“1+1+1”签约、知晓途径;(3)“1+1+1”签约情况,包括是否签约、签约原因、已经享受到的签约后权益;(4)在社区卫生服务机构的就诊情况,包括就诊医生是否固定、对就诊医生技能水平的满意度;(5)患病后首诊选择的医疗机构。共发放问卷600份,剔除漏答较多、自相矛盾、勾选具有规律性的问卷后,得到有效问卷580份,问卷有效回收率为96.7%。
1.3 统计学方法 采用SPSS 19.0统计软件处理数据。计量资料以(x ±s)表示;计数资料以相对数表示,组间比较采用χ2检验;居民社区首诊意愿的影响因素分析采用多因素Logistic回归分析。以P<0.05为差异有统计学意义,计数资料3组间两两比较调整检验水准为0.017。
2 结果
2.1 居民的基本情况 580例居民中,男277例(47.8%),女303例(52.2%);年龄≥60岁528例(91.0%);文化程度为初/高中436例(75.2%);已婚519例(89.5%);家庭人均月收入为3 001~5 000元401例(69.1%);医疗费用支付方式为城镇职工基本医疗保险389例(67.1%),城镇居民医疗保险164例(28.3%)。
2.2 居民对“1+1+1”签约的知晓、签约情况 (1)有538例(92.8%)居民知晓“1+1+1”签约,42例(7.2%)听说过但并不了解具体内容。居民的了解途径为:社区医务人员480例(82.8%),二/三级医院医务人员57例(9.8%),居委会宣传33例(5.7%),杂志、报刊17例(2.9%),网络新闻14例(2.4%),周围朋友、居民24例(4.1%),其他33例(5.7%)。(2)535例(92.2%)居民已签约,签约原因排在前5位的分别为:可开具慢性病长处方、减少配药次数501例(93.6%),可减少去上级医院的排队时间173例(32.3%),可从全科医生处获得上级医院专家号预约86例(16.1%),有到二/三级医院就诊“绿色通道”74例(13.8%),可开具延伸处方、节约医疗费用38例(7.1%)。签约后,已享受到开具慢性病长处方、从全科医生处获得上级医院专家号预约、到二/三级医院就诊“绿色通道”、开具延伸处方权益的居民分别为510例(95.3%)、65例(12.1%)、80例(15.0%)、111例(20.7%)。
2.3 居民在社区卫生服务机构的就诊情况及社区首诊意愿 (1)463例(79.8%)居民在社区卫生服务机构有固定就诊医生;对就诊社区卫生服务机构医生的技能水平感到满意、一般、不满意的居民分别为280例(48.3%)、256例(44.1%)、44例(7.6%)。(2)患病后,463例(79.8%)居民选择到社区卫生服务机构首诊,选择到区级医院、市级医院、其他医院首诊的患者分别为23例(4.0%)、88例(15.2%)、6例(1.0%)。
2.4 居民社区首诊意愿的影响因素
2.4.1 不同特征居民的社区首诊意愿比较 不同性别、年龄、文化程度、婚姻状况、家庭人均月收入、医疗费用支付方式居民的社区首诊意愿比较,差异无统计学意义(P>0.05);是否知晓“1+1+1”签约、是否签约、在社区卫生服务机构是否有固定就诊医生、对就诊社区卫生服务机构医生技能水平满意度不同居民的社区首诊意愿比较,差异有统计学意义(P<0.05,见表1)。
2.4.2 居民社区首诊意愿影响因素的多因素Logistic回归分析 以社区居民是否有社区首诊意愿为因变量,以是否知晓“1+1+1”签约、是否签约、在社区卫生服务机构是否有固定就诊医生、对就诊社区卫生服务机构医生技能水平满意度为自变量,进行多因素Logistic回归分析。结果显示,是否签约、在社区卫生服务机构是否有固定就诊医生是居民社区首诊意愿的影响因素(P<0.05,见表2)。
3 讨论
影响社区首诊的因素较多,一项采用原因型鱼骨图从政策、组织、供方、需方及技术等多方面对此进行系统梳理的研究结果显示,采取措施提高居民对社区首诊的认知,在保证基本药物、基础设备设施同质的情况下,进一步拉大不同等级医疗机构的报销比例,有助于促进社区首诊的实施[3]。本研究纳入居民中,79.8%有社区首诊意愿,“1+1+1”签约服务模式可以提高居民的社区首诊意愿,从而促进有序就医格局的形成。但其在开展过程中仍有需要进一步完善的方面,结合本研究结果提出相应建议如下。
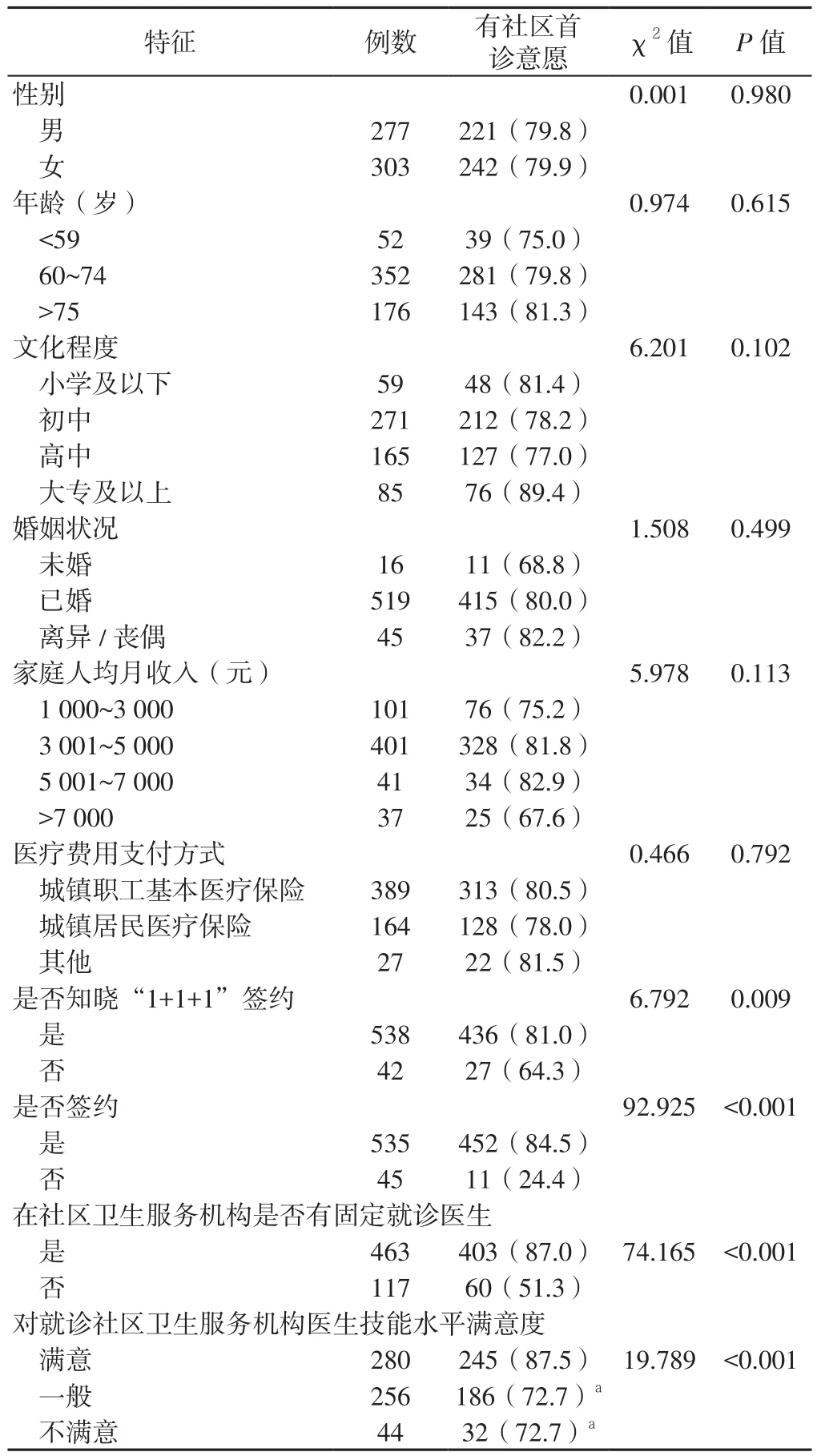
表1 不同特征居民的社区首诊意愿比较〔n(%)〕Table 1 Willingness rate of receiving initial diagnosis at the community level among residents
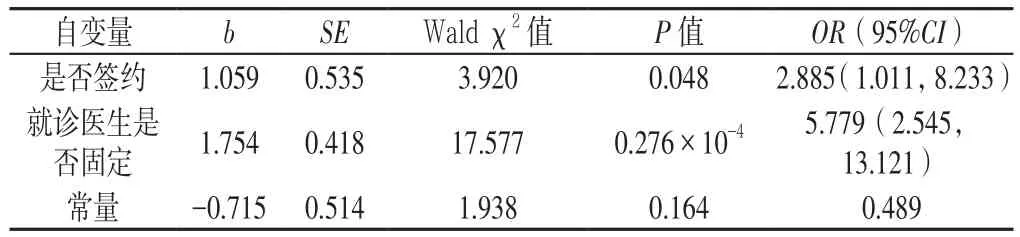
表2 居民社区首诊意愿影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of influencing factors for seeking initial diagnosis at the community level
3.1 多方配合,加强政策宣传,以进一步提高居民认知 居民对家庭医生签约服务的认知水平是影响其签约家庭医生、接受社区卫生服务的主要因素[4]。但有研究结果显示,目前居民对社区卫生服务和家庭医生的概念了解程度较高,对其服务内容、具体内涵及签约后权益等的认知度较低[5]。本研究纳入居民均知道“1+1+1”签约服务,但7.2%的居民对其签约内容不知晓。其中,82.8%的居民是从社区医务人员处了解到“1+1+1”签约服务,而从二/三级医院医务人员以及与居民生活息息相关的居委会了解到“1+1+1”签约服务的居民仅占15.5%。可见,各级机构间缺乏有效的协作,没能正确引导居民转变对社区卫生服务机构和家庭医生的习惯性思维,进而影响了签约和社区首诊的实施。因此,对于政策层面宣传要体现均衡性,引导各级机构协同合作,在家庭医生签约服务内涵、服务内容及权益方面深化宣传,推行有价值的签约服务,以进一步提升居民认知,改善社区首诊现状。
3.2 开展签约服务,促进有序就医格局形成 2009年全国各地陆续开展家庭医生式(制)服务,落实基层首诊制;2015年国务院提出“社区首诊、双向转诊、急慢分治、上下联动”的分级诊疗格局。家庭医生签约服务作为将患者留在基层的关键一步[6],经过近10年的探索已取得了较好的效果。对于北京市居民的调查结果显示,已签约家庭医生服务居民的社区首诊意愿为87.8%[7],高于对一般人群约60%的调查结果[8-9]。对于上海市长宁区的调查结果显示,2016年长宁区的家庭医生签约率为47.0%,较2013年上升23.7个百分点,社区居民定点就诊率达64.75%[10]。本研究结果也显示,签约“1+1+1”服务、在社区卫生服务机构有固定就诊医生是居民社区首诊意愿的影响因素。表明家庭医生签约服务有助于固化居民与全科医生的关系,增强居民对全科医生的信任度,进而改变居民的就医行为。
开展“1+1+1”签约服务,具有以下优势:(1)可以加强二/三级医院对社区卫生服务机构和家庭医生的技术、资源支撑,向全科医生开放部分专家号源,享受优先预约的权利;(2)可以为签约服务提供政策支撑保障,完善社区药物配备,开展延伸处方,医保分级报销等;(3)推进信息网建设,有利于实现医疗机构间信息系统的互联互通[11]。截至2017年,浦东新区居民在“1+1+1”签约组合内就诊率达到77.49%,其中签约居民的社区就诊率为63.68%,同时居民的社区首诊意愿达79.64%,这说明有序诊疗格局正在逐步形成[10]。
3.3 服务同质化,费用差异化 既往研究结果显示,在家庭医生提供的各项服务中,居民希望获得的服务排在前3位的分别为在家庭医生处可获得更多种类的药品、病情稳定的慢性病患者可以1次多配几周药物、可以定向转至二级医院就诊[12];而居民不选择到社区首诊的原因包括药品种类太少、医生医疗技术水平不高、社区卫生服务机构可进行的实验室检查较少等[7-8,13-14]。
对于药品种类,国家有基本药物制度且要求政府举办的基层医疗卫生机构全部配备和使用国家基本药物并实施零差率销售。该制度可以抑制药品价格虚高,降低患者的医药费用负担,吸引患者到社区首诊。但其在实施过程中也存在一些问题,如社区基本药物目录种类过少或者缺乏治疗慢性病的非基本药物,导致患者到大医院就诊;同时该制度在一定程度上影响了社区卫生服务机构特色专科的发展,不利于社区首诊制的建立与实施。开展“1+1+1”签约服务后,居民可以享受慢性病长处方、开具延伸处方、转诊“绿色通道”等。对于慢性病患者,可以从家庭医生处1次配备最长2个月的药物。同时,二/三级医院的延伸处方,可由家庭医生在社区卫生服务机构开具,然后由上海医药统一配送至社区卫生服务机构。这些为签约居民提供了较大便利,也是居民签约“1+1+1”的主要原因。另外,由于社区卫生服务中心与二/三级医院在药品价格和医保报销比例上存在差异,居民门诊次均自付费用可减少7.03元[15]。这些辅助措施可以实现药品同质、费用差异,从而进一步吸引居民到社区首诊。
对于实验室检查,可参照2型糖尿病“全科-专科”分级诊疗协作管理模式。以糖尿病为突破口,通过在社区卫生服务中心设立全科-专科糖尿病专病工作室,全科医生具有糖尿病相关指标检查外送上级医院的能力,可充分利用三级医院的先进医疗设备,实现患者相关指标的定期监测随访[16]。同时,对于转诊患者,也不需再重复进行相关检查。这给患者带来了极大便利,使居民能够就近享受优质、高效、便捷、连续医疗服务,提高了居民的社区首诊意愿。
3.4 分级诊疗标准落地,期待社区定诊制度实施 全科医生的职责就是建立和居民的长期、稳定、连续性契约服务关系,为居民的健康和医疗费用支出担负起责任。而真正促进实现的制度设计是社区定诊制度,同时伴有国家对各类慢性病分级诊疗的清晰界定,随着全科医生诊疗水平的不断提高,“制度+技术”的手段才能最终实现基层首诊、分级诊疗的健康中国战略。
