完全腹腔镜下乙肝肝硬化门脉高压性巨脾切除术的临床研究
2018-09-28张志勇魏恒明王良波
李 坚,张志勇,魏恒明,王良波
(巴中市中心医院,四川 巴中,636000)
目前腹腔镜微创技术已涉及普通外科各个领域,在国内大型医院早期以胃肠空腔脏器手术为主,技术日趋成熟,目前腹腔镜下实质脏器切除为主要研究热点。腹腔镜脾切除术已应用于正常脾脏的良性病变,成为脾切除的金标准[1],但巨脾(脾缘超过脐水平线以下或超过前正中线)导致腹腔镜操作空间缩小,同时取出困难又费时,尤其门脉高压性巨脾,脾周围血管增粗、扭曲、数量增多,行腹腔镜脾切除术时出血风险很高,因此2008年欧洲内镜外科协会临床指南曾将巨脾、肝硬化及门静脉高压症列为腹腔镜脾切除术的手术禁忌证[2],但随着腹腔镜技术的推广及超声刀、Endo-GIA等新技术的应用,目前国内已有完全腹腔镜巨脾切除术的文献报道。自2015年我院开展腹腔镜脾切除术,初期选择良性病变,后逐渐以乙肝肝硬化门脉高压性巨脾为研究对象,目前共完成15例完全腹腔镜下巨脾切除术,现将体会报道如下。
1 资料与方法
1.1 临床资料 选取2015年9月至2017年6月17例乙肝肝硬化门脉高压症巨脾患者作为研究对象,适应证同开腹脾脏切除术。病例选择标准[3]:(1)临床诊断明确,脾大脾功能亢进,肝功能Child A级或B级;(2)能耐受手术、全麻,无手术禁忌证;(3)无腹部手术史。本组17例患者中男12例,女5例;34~60岁,平均(40.7±4.8)岁。术前B超或CT显示脾脏长径18~22 cm。术前均有不同程度腹胀、纳差、乏力表现。2例有呕血史,2例有反复黑便史。合并腹水4例、胆结石2例、肝血管瘤2例、卵巢囊肿1例。
1.2 术前准备 (1)术前检查。实验室检查包括:三大常规、肝肾功、电解质、输血前检查、凝血功能、乙肝病毒DNA复制量、甲胎蛋白、肿瘤标记物等。辅助检查主要包括:腹部彩超、腹部增强CT、胃镜检查。(2)术前血制品的准备。严重贫血患者需输注红细胞纠正血红蛋白至100 g/L;凝血功能紊乱者,需输注血浆、凝血因子;腹水患者,需输入人血白蛋白纠正。术前患者均准备相应单位的血小板。(3)抗病毒治疗。病毒复制量高的患者,需抗病毒治疗,至病毒复制量降低后手术。
1.3 麻醉室与手术室的准备 麻醉室准备包括深静脉穿刺,桡动脉穿刺检测血压,血液回收装置。手术室准备包括:电子腹腔镜 1套(10 mm 30°腹腔镜),Trocar 12 mm、10 mm各1枚,5 mm 3枚,无损伤抓钳、弯分离钳、超声刀、吸引器、剪刀、施夹器,45 mm内镜直线切割闭合器(Endo-GIA)等,并准备中转开腹器械。
1.4 手术方法 全身麻醉后患者取右侧斜卧30度位,头高脚低。五孔法施术(图1),脐下做2 cm纵行切口,穿刺10 mm Trocar为腹腔镜观察孔,经左锁骨中线肋骨下缘平脐处(距离根据术中脾脏大小调整)穿刺12 mm Trocar为主操作孔,右腋前线平脐交点处穿刺5 mm Trocar为辅助操作孔,并于剑突下穿刺5 mm Trocar助手协助显露视野,左侧反麦氏点穿刺5 mm Trocar为吸引器通道。进入腹腔探查,用超声刀首先自脾下极切断脾结肠韧带、脾肾韧带,至脾蒂及脾胃韧带下部,游离至脾门时,首先游离结扎脾动脉,然后结扎脾静脉,也可采用腔内直线切割吻合器钉合切断脾蒂[4]。游离脾上极并切断脾胃韧带上部、脾膈韧带,同样也可采用腔内直线切割吻合器钉合切断,游离出脾脏,装入标本袋,夹碎后经脐部下缘延长切口取出,取出后的脾脏见图2。术中常规放置腹腔引流管。2例肝血管瘤患者在腔镜直视下行射频消融,2例胆囊结石患者行联合胆囊切除术,4例上消化道出血患者术中行腹腔镜下门奇断流术,1例卵巢囊肿患者行腹腔镜下囊肿剥除术。
2 结 果
15例成功完成手术,1例因脾静脉破裂出血止血困难、1例因脾门粘连解剖困难中转开腹。手术时间150~220 min,平均(180.8±17.8)min;术中出血量 500~1 500 mL,平均(770.54±156.78)mL;术后淡血性引流液总量 10~120 mL,平均(58.6±37.6)mL。术后无活动性出血,患者均采用自体血液回收,术中4例患者输注备用外源血,术后无一例再输血。术中未发生胃、结肠、膈肌、肾脏、胰腺等部位损伤。术后未发生肝功衰竭、腹水、胰瘘、感染等并发症。血小板于术后2~6 d即升高,逐渐恢复正常。术后1~2 d肛门恢复排气,术后24 h拔除尿管,术后1~2 d下床活动,术后住院8~10 d。近两年无一例发生上消化道大出血、恶性腹水、凶险性感染,脐部切口愈合后疤痕隐蔽,患者对治疗及美容效果满意。
3 讨 论
目前乙肝在我国仍属常见传染病,据流行病学调查,现有乙肝患者约1 000万人。乙肝病变为三步曲:乙型肝炎—肝硬化—肝癌。乙肝发展至肝硬化时,逐渐出现门脉高压致脾大、脾功能亢进。对于脾大、脾功能亢进的患者,文献报道可采用脾血管栓塞治疗,但脾脏部分坏死,治疗效果差,因此目前仍以脾脏切除术为主[5]。随着腹腔镜技术的发展、手术器械的改进及人们对美容需求的提高,更美观、更微创成为腹腔镜外科的发展方向,因此腹腔镜脾切除术成为研究热点。初期开展多选择正常脾脏大小的患者,但我国脾脏病变以巨脾常见,尤其乙肝肝硬化门脉高压性巨脾多见,目前国内已有腹腔镜巨脾切除术的报道,多采用手助腹腔镜技术。许斌等[6]认为,手助腹腔镜技术降低了术中出血的风险,但手助腹腔镜技术的创伤仍然较大,腹壁美容效果差。尽管完全腹腔镜下巨脾切除术因巨脾血管过度形成、明显增粗,术中出血风险极高,并且取出巨脾困难又费时,但因其微创优势,目前仍成为探索的目标[7]。我院以乙肝肝硬化门脉高压性巨脾为研究对象,开展了完全腹腔镜巨脾切除术,至今共施行17例,成功完成15例,2例中转开腹,随访至今,无并发症发生及死亡病例。根据我们研究发现,完全腹腔镜巨脾切除术术中出血风险极高,手术难度大,对术者甚至助手操作技术要求极高。
3.1 围手术期准备 围手术期充分准备是保障手术成功、术后恢复顺利的首要条件。(1)乙肝肝硬化患者失代偿时会存在腹水、黄疸、凝血功能障碍、贫血、肝功损害等,因此术前纠正肝脏储备功能至Child A或B级才能手术。腹水是乙肝肝硬化术后常见并发症,如处理不当可危及患者生命。我们收治的患者术后均未出现腹水,盛波[8]曾有相关报道。我们认为腹水的预防尤其重要,手术次日生命体征稳定即应开始减少补液量,并常规补充人血白蛋白,尽早恢复进食,口服保钾利尿剂等。(2)术前抗病毒治疗。乙肝肝硬化患者术前均应常规检查病毒复制量,如病毒复制量较高,术前应常规抗病毒治疗,降低病毒复制量后方可手术,且术后也应继续抗病毒治疗。(3)术前输注血小板。术前均应准备血小板,血小板计数>50×109/L的患者,准备1个治疗量;为(20~50)×109/L时,准备 2个治疗量;<20×109/L时,术中临时输注,术前也应输注2个治疗量,术前输注时间应与患者进入手术室后进行麻醉准备同步进行,快速输注。但也有文献报道,血小板减少时不一定输注,主要是针对血小板减少性紫癜的患者[9]。
3.2 戳孔的建立 腹腔镜下操作能否方便,与戳孔位置紧密相关,初学者最先关注的是戳孔位置,位置不当会直接影响手术操作。我们采用五孔法,文献报道采用脐上缘切口[10],我们认为脐下缘作为观察孔,手术视野空间更大,且稍延长即可取出脾脏,具有隐蔽切口的美容作用。此外,我们认为左锁骨中线肋骨下缘主操作孔的位置可根据脾脏超过肋缘的距离调整,并且最好穿刺一次性Trocar,以便各种型号的手术器械进入,其他戳孔位置很固定,而且操作方便。
3.3 术中出血的处理 完全腹腔镜下巨脾切除术成功的关键即术中出血的处理,手术难度、风险也在于此。本研究中,术中均有出血,出血量 500~1 500 mL,因门脉高压出血速度快,因此出血的处理对术者要求较高;本研究17例患者中仅1例因出血较多中转开腹。我们体会:(1)解剖脾脏首先应游离脾结肠韧带,一开始即应注意牵拉韧带时动作应轻柔,以防止脾脏撕裂出血;助手使用吸引器、无损伤抓钳时避免伤及脾脏出血。(2)脾脏下极韧带游离后处理脾门血管。因巨脾造成脾脏血管扭曲、增粗、走行变异,因此处理脾门时应小心警惕。超声刀切割时一定辨清血管,不可盲目切割组织。找到脾门血管时,先游离脾脏动脉并用生物夹夹闭,建议使用带锁扣的生物夹,施夹时防止夹破血管壁。然后处理脾静脉,因处理脾静脉时最容易出血,稍不小心即可能损伤脾静脉,处理方法同脾动脉。我院1例患者因脾静脉出血凶猛而中转开腹,术前患者B超提示脾静脉粗约2.5 cm,术中误致脾静脉一小伤口,后来破损越来越大,镜下不能处理而中转开腹。因此术前检查发现脾脏血管增粗明显的患者,术中操作应格外小心。(3)脾门处理后即行脾胃韧带的解剖。此部位最容易出血,同时也考验术者对出血处理的耐心。因为脾上极血管部位远,暴露困难,此部位的出血我们采用U形生物夹夹闭(图3),可起到结扎血管的作用。(4)重视术中血液回收装置的使用。术中使用血液回收装置可减少术后再输血的几率,本研究术中均使用血液回收装置,术后无一例再出血。尽管使用血液回收装置,术中还应根据出血量、患者生命体征予以适当输血。本研究中4例患者术中使用备用外源血。(5)脾脏标本取出后需再次探查残端有无出血。因脾脏取出后脾窝周围暴露也非常清楚,此时需再次探查有无出血,如有出血则需生物夹夹闭或缝合止血。
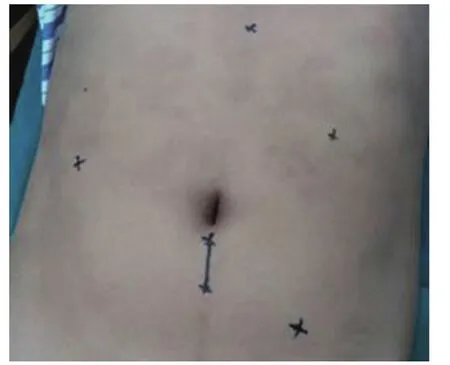
图1 切口位置
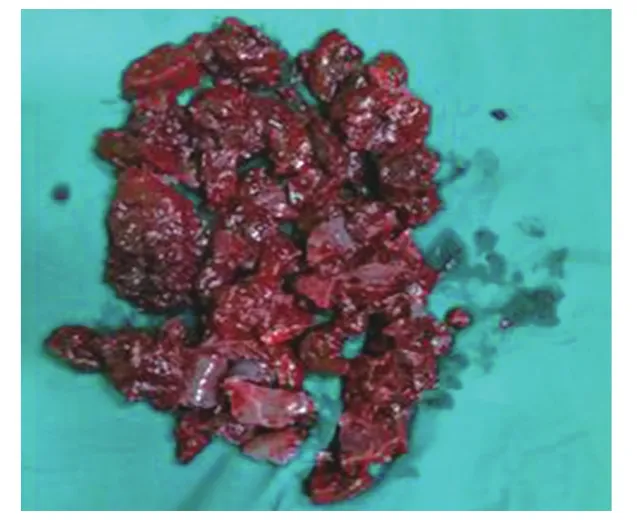
图2 术后取出的脾脏
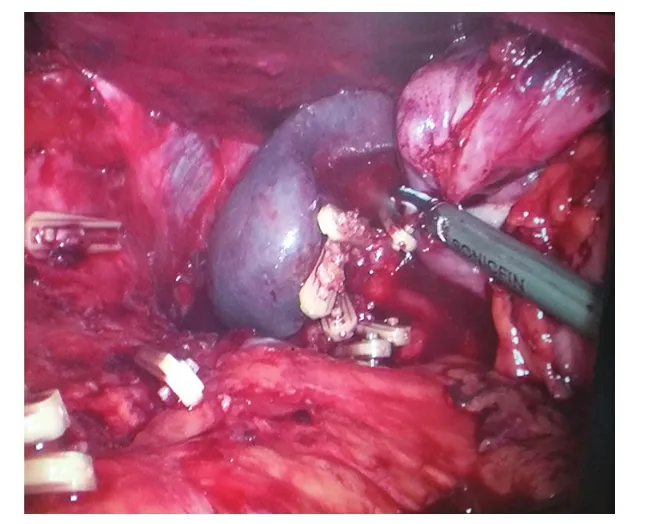
图3 脾脏上极血管采用U形生物夹处理
3.4 联合脏器手术 本研究中2例合并胆结石,2例合并肝血管瘤,1例合并卵巢囊肿,完成完全腹腔镜下巨脾切除后,在原有操作孔基础上或另建立操作孔进行腹腔镜胆囊切除术、卵巢囊肿切除术及肝血管瘤射频消融术;另4例患者联合行腹腔镜下门奇断流术,手术步骤同开腹手术,用超声刀离断胃网膜右血管,包括胃短血管,如遇膈下血管也应离断,还包括胃左血管、高位食管支、胃后血管,离断过程中尤应注意防止胃壁、食管壁损伤,避免胃及食管瘘。术后患者恢复顺利。腔镜下联合脏器手术简便易行,更体现了腹腔镜的微创优势,避免了再次手术,减少了创伤,减轻了患者的经济负担。
3.5 团队合作的重要性 完全腹腔镜下巨脾切除术对手术团队成员要求也很高,团队协作顺畅对手术的安全性、手术操作的流畅性均具有重要作用。(1)手术器械护士应熟练掌握超声刀、腔镜下直线切割闭合器等手术器械的使用方法;随时关注术者操作,及时准确地传递手术器械,有助于快速处理术中出血。(2)助手均应具备一定腹腔镜操作基础,扶镜手操作熟练可给手术提供更好的手术视野,其他助手协助牵拉、帮助吸引,利于解剖部位的充分暴露。(3)中转开腹的准备。完全腹腔镜下巨脾切除术可能发生大出血,为保障患者安全,巡回护士应时刻关注手术进程,随时做好快速中转开腹的准备。
完全腹腔镜下巨脾切除术具有创伤小、术后出血少、术后康复快等优点,是安全、可行的。随着术者操作熟练程度的提高及手术器械的不断改进,术者对术中出血的处理经验会更加丰富,手术时间会进一步缩短,完全腹腔镜下巨脾切除术会得到进一步的推广应用。
