肿瘤合并糖尿病患者导管相关性血流感染高危因素分析
2018-09-12姚绍芹王丽丽陈晓菊
姚绍芹, 王丽丽, 陈晓菊, 陈 堂
(江苏省射阳县人民医院 肿瘤科, 江苏 射阳, 224300)
安全、通畅、持久的静脉通道是肿瘤患者综合治疗成功的前提,经外周穿刺置入中心静脉导管(PICC)具有留置时间长、维护方便、安全系数高等优点,能避免患者因长期输液或输注高渗性、刺激性药物对血管内膜的损害[1-2],减轻反复穿刺带来的痛苦,对提高患者生活质量有重要意义。目前,PICC导管已在静脉输液、肿瘤化疗、肠外营养、血液透析及反复采血等领域广泛使用。PICC导管相关并发症包括导管相关感染、血栓形成、导管堵塞、导管异位、穿刺部位出血等[3-4],由于肿瘤患者免疫功能低下、导管留置时间较长,易引起导管相关性血流感染。导管相关性血流感染是PICC最危险的并发症,约占所有并发症的30~40%[5-6]。尤其是肿瘤合并糖尿病患者,其免疫功能在机体对入侵微生物反应的各阶段都被抑制[7],包括中和毒素、吞噬和细胞杀菌作用、血清调理因素等,因此增加了感染风险。目前国内外关于PICC导管相关血流感染影响因素的研究较多,但关于肿瘤合并糖尿病患者PICC导管相关血流感染的因素的研究则相对较少。本研究对一定样本量的肿瘤合并糖尿病采用PICC技术的患者进行前瞻性研究,统计肿瘤合并糖尿病患者PICC导管相关性血流感染的发生率,并分析高危因素,现报告如下。
1 资料与方法
1.1 一般资料
研究对象为2015年1月—2017年12月医院肿瘤科收治的住院患者。纳入标准:①年龄18~60岁;②确诊为恶性肿瘤和糖尿病;③采用PICC置管术。排除标准:①患者为过敏体质或具有导管过敏史;②已知或怀疑有其他局部感染或全身感染的患者;③合并上腔静脉压迫综合征的患者;④患者有出血性疾病或凝血性疾病;⑤患者穿刺部位皮肤破溃。最终纳入60例患者。本研究经医院伦理委员会批准,患者均签署知情同意书。60名患者中,男39例,女21例,平均年龄(48.32±8.10)岁。
1.2 方法
患者PICC置管均采用B超定位下塞丁格穿刺技术。穿刺前做好环境和物品准备,患者取卧位,充分暴露上肢。操作者清洁消毒穿刺部位皮肤,铺无菌治疗巾和润巾,检查PICC导管情况,同时冲管。助手准备微插管鞘组件、B超探头,在皮肤标记位置用2%利多卡因局麻。助手用B超探头扫描确定贵要静脉最粗点,操作者右手持穿刺针直接垂直穿刺,当B超界面提示针头进入血管后,将穿刺针头压低调至15°~30°,抽取有无回血,见到回血后分离注射器和针头,助手撤掉探头,沿穿刺针将导丝放入20~30 cm,无阻力后撤掉针头,沿导丝送入导入鞘,撤导丝及导入鞘,立即见到有回血现象,再将PICC导管沿导管鞘送入静脉。当导管送至15cm的时候,让患者头转向插管侧,下颌靠肩,以防止导管进入颈内静脉,同时让助手抬高床头30°~45°,再送管达到预定的长度,用20 mL注射器抽吸有无回血,如回血通畅则用脉冲法冲洗导管,最后接上延长管,再次脉冲法冲管,用多层小纱布压迫穿刺点以止血,3M敷贴固定,标识置管长度及时间。胸部X线检查确认PICC置管尖端位置位于上腔静脉后方可正常使用。
1.3 观察指标
成立观察小组,护士长任组长,科室副主任任副组长,其余8名护理骨干为成员,为纳入患者建立档案,使用表格式文件对以下内容进行详细观察与记录:年龄、性别、季节、文化程度、穿刺次数、穿刺部位、换药频次、敷料类型、导管留置时间、导管是否移行、是否化疗、是否使用激素、是否使用特殊药物(高pH值、强刺激性等)、血小板、红细胞、白细胞。
依据《血管内导管相关感染处理指南》相关标准判定导管相关感染:①局部感染:插管局部皮肤有硬结、红斑、发热、压痛或分泌物;②静脉炎:导管皮下走行部位出现疼痛性弥散性红斑并除外理化因素所致;③导管细菌定植:插管部位无感染征象,而远端导管定量或半定量培养阳性;④导管相关血行感染:导管定量或半定量培养和其他静脉抽取的血液培养分离到相同病原体,同时伴有血液感染的临床表现,且除导管外其他明确感染源。
1.4 统计学方法
采用SPSS 21.0软件,计数资料以率(%)表示,组间比较采用χ2检验,采用多因素回归分析PICC导管相关性血流感染的影响因素,检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 患者一般资料
观察期内,出现PICC相关并发症25(41.67%)例,其中导管相关血流感染7(11.67%)例,感染率11.7%,其他PICC相关并发症包括静脉炎6(10.00%)例、导管堵塞3(5.00%)例、血栓形成6(10.00%)例和过敏3(5.00%)例。
2.2 PICC导管相关血流感染单因素分析
根据研究对象一般情况分组,不同因素分组下相应PICC导管相关血流感染发生率见表1。二分类非条件单因素Logistic回归对16个变量进行分析结果显示,差异有统计学意义的因素为季节、文化程度、换药频次和特殊药物的使用。
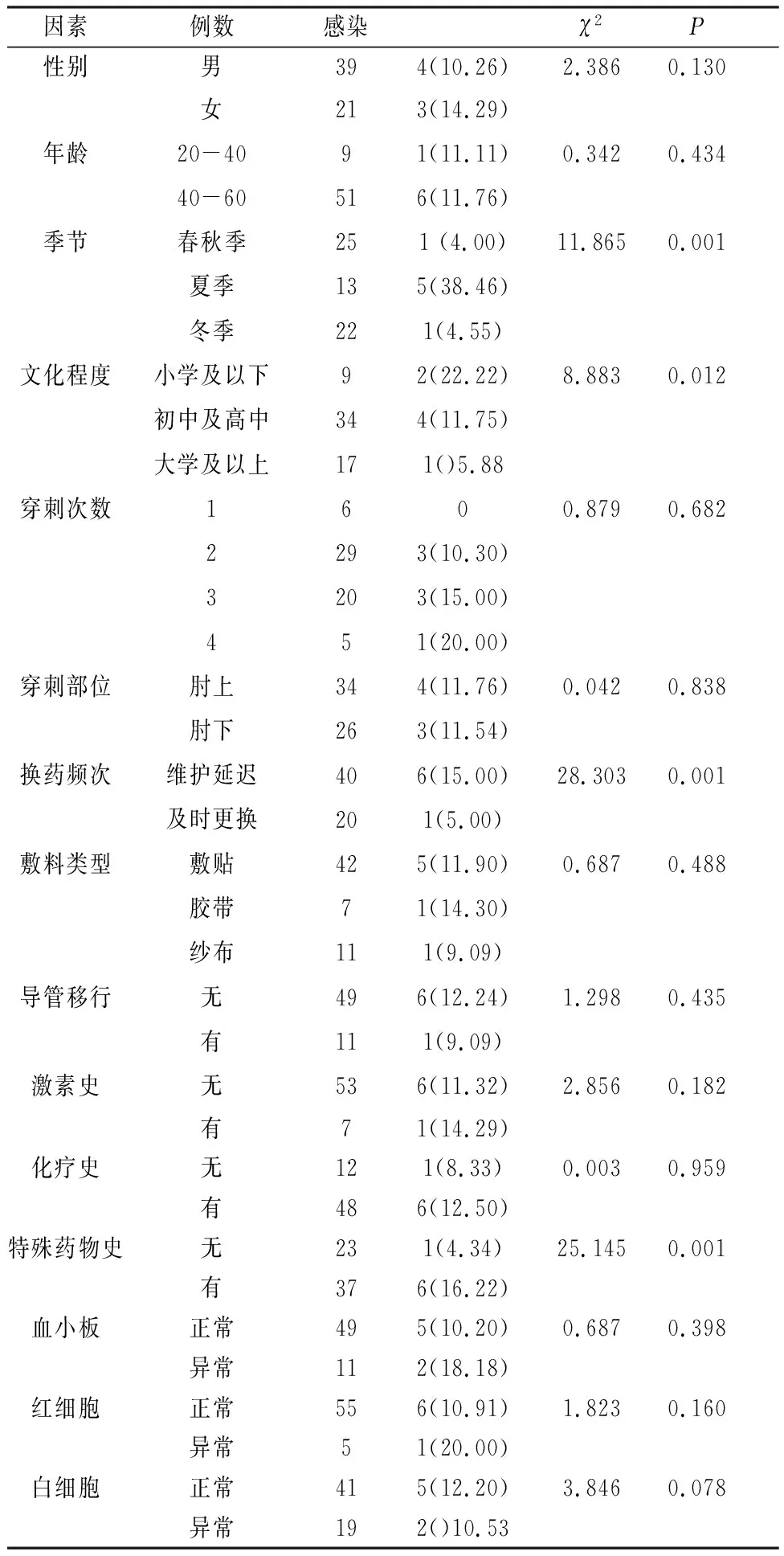
表1 PICC导管相关血流感染发生单因素分析
2.3 PICC导管相关血流感染多因素回归分析
将具有统计学意义的4个因素纳入多因素非条件Logistic回归分析,季节(OR=31.754, 95% CI: 7.134~115.377)、换药频次(OR=29.701, 95% CI: 6.882~121.083)和特殊药物使用(OR=178.341, 95% CI: 53.187~986.089)为PICC相关性血流感染的危险因素,文化程度(OR=0.018, 95% CI: 0.001~0.647)为保护因素,具体结果详见表2。
3 讨论
导管相关感染的原因包括皮肤定植菌感染、操作感染、装置感染和其他感染部位播散引起感染[8-10]。本研究中季节因素与PICC导管相关血流感染有相关性(OR=31.754, 95% CI: 7.134~115.377),其中夏季感染率最高,春秋季、冬季感染率较低。这可能与季节变化导致的温度会变化会影响皮肤表面定植菌的数量有关,当皮肤干燥、温度较低时,不适宜微生物生长,皮肤表面定制菌数量较少。夏天气温较高,患者容易出汗,皮肤较为潮湿,适宜微生物生长,故易引起定植菌增生。肿瘤合并糖尿病患者通常血糖控制不良,细胞免疫功能低下,极易发生机会感染[11],在夏季定植菌数量增多、免疫力较差的情况下,可能更易导致感染发生。另外,文化水平与导管相关血流感染呈负相关(OR=0.018, 95% CI: 0.001~0.647),文化程度较高的患者导管相关血流感染率较低,文化程度较低的患者导管相关血流感染率则较高,这可能与不同文化水平的患者依从性不一致有关。文化水平较高的患者依从性较好,能够按照医务人员的指导维护导管,较少出现操作污染和装置污染的情况,因此导管相关血流感染率较低[12]。
目前临床中PICC导管在置管第1周内通常2 d换药1次,之后5~7 d换药1次,当出现敷贴潮湿、松动、穿刺点红肿、硬结、疼痛、渗漏等现象时应及时更换[13]。本研究中及时换药的患者PICC导管相关血流感染率较低,维护延迟的患者导管相关血流感染率则较高,这可能与延迟维护导致局部定植菌增多有关。本研究同样表明,注入药品品类与导管相关血流感染有相关性(OR=178.341, 95% CI: 53.187~986.089),这可能与刺激性药物会对局部组织产生刺激有关,在肿瘤合并糖尿病患者免疫功能较差的情况下,导致局部组织功能紊乱,免疫防御功能进一步恶化,造成导管相关血流感染率升高。
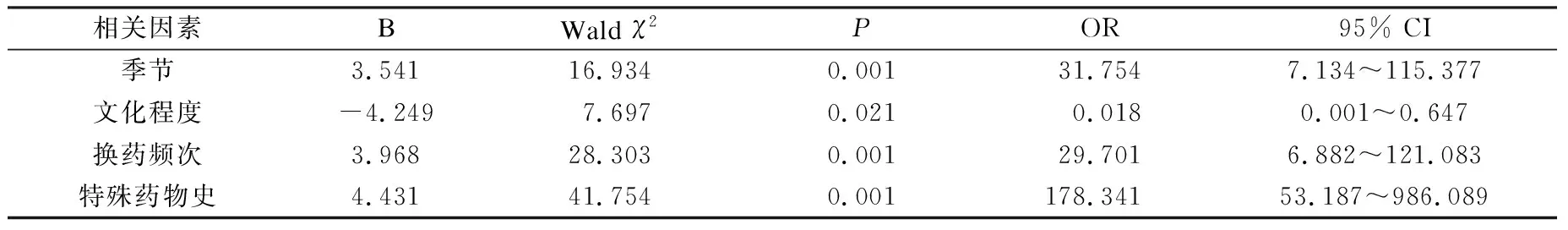
表2 PICC导管相关血流感染多因素回归分析
综上所述,在肿瘤合并糖尿病患者中,季节因素、文化程度、换药频次和是否注射刺激性药物与PICC导管相关血流感染的发生密切相关。临床工作中,医护人员需要加强对患者和家属的健康宣教,提高患者及家属的重视程度,在气温较高的夏日或注射刺激性药物时,需加强穿刺处皮肤的监测,必要时增加换药频次,降低PICC导管相关性血流感染的发生风险。
