阿奇霉素对MP感染合并CNS受累小儿炎性因子及免疫功能的影响
2018-09-01邓春晖赵凌霞马洪梅
彭 娜,邓春晖,赵凌霞,马洪梅
0 引言
肺炎支原体是小儿呼吸道疾病的重要病原体之一,近年来其感染率不断增加,流行数据显示,其发生率高达20%左右[1]。肺炎支原体感染患儿早期缺乏典型临床表现,临床误诊漏诊率高,且长期抗生素作用下可使细菌耐药性增强,易继发其他菌群感染,导致肺外器官损伤,并伴随中枢神经系统受累,进一步加重患儿病情进展,严重威胁其生命安全[2]。一直以来红霉素等传统抗生素是肺炎支原体感染患儿的常用药物,但长期应用使肺炎支原体有较强耐药性[3],阿奇霉素作为第2代大环内酯类抗生素,广泛应用于呼吸道和生殖道感染,在多种病原体诱发的儿童呼吸道疾病治疗中被证实临床疗效较佳[4];然而,现阶段临床有关阿奇霉素与红霉素对肺炎支原体感染合并中枢神经系统受累患儿仍存在一定争论。本文以此为背景,探讨阿奇霉素对肺炎支原体感染合并中枢神经系统受累患儿血清炎性因子及免疫功能的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料 纳入标准:①临床资料完整;②患儿入院经医师观察有发热咳嗽等肺炎支原体感染的临床表现及神经系统相关症状,经头部CT检查表现异常,经脑电图相关检查有异常表现[5];③年龄≤12周岁。排除标准:①纳入研究前1周内接受过抗生素治疗;②合并严重心、肝、肾等重要脏器功能障碍;③敏感体质,对研究中所用药物有过敏史;④治疗依从性差;⑤治疗期间出现病情恶化者。病例选择及分组:回顾性分析2014年1月至2017年1月我院收治的60例MP感染合并CNS受累患儿的临床资料,依据治疗方案不同分为对照组(红霉素治疗,28例)和观察组(阿奇霉素治疗,32例)。对照组:男15例,女13例,年龄1~12(6.57±3.54)岁,首发症状:呼吸道受损18例,神经系统受损10例;观察组:男20例,女12例,年龄2~12(7.02±3.36)岁,首发症状:呼吸道受损19例,神经系统受损13例。两组上述基线资料比较,差异无统计学意义(P>0.05)。
1.2 研究方法 对照组:患儿口服7.5~12.5 mg/kg红霉素片(安利君沙制药有限公司,国药准字:H20000384,规格:0.125 g/片),4次/d,1周为1个疗程,连续给药3个疗程;观察组:患儿口服7.5mg/kg阿奇霉素片(生产企业:辉瑞制药有限公司,国药准字:H10960167,规格:0.50g/片),每隔12 h服用1次,1~2次/d,连续给药3 d后停药,停用阿奇霉素期间患儿口服克拉霉素片(上海雅培制药有限公司;国药准字:H20033044)7.5mg/kg,间隔4 d后再服用阿奇霉素片7.5mg/kg,连续用药3周。
1.3 观察指标 ①临床症状、体征改善时间:包含发热头痛消失时间、嗜睡消失时间、意识恢复时间、抽搐消失时间。②脑脊液炎性因子:均腰椎穿刺采集患儿脑脊液4 ml,常规离心后取上清液,采用全自动生化分析仪(美国贝克曼库尔特公司,AU5800)测定脑脊液中IL-4、TNF-α、hs-CRP水平。③免疫功能:同上取血清,采用流式细胞仪(上海信然生物技术有限公司提供)检测两组血清Th1、Th2水平,并计算Th1/Th2比值。④不良反应:统计分析两组患儿胃肠道反应、肝功能异常、局部疼痛等不良反应发生率。

2 结果
2.1 临床症状改善时间 治疗后观察组发热头痛消失时间、嗜睡消失时间、意识恢复时间、抽搐消失时间较对照组缩短,差异有统计学意义(P<0.05),见表1。
2.2 脑脊液炎性因子 治疗前,两组IL-4、TNF-α、hs-CRP比较,差异无统计学意义(P>0.05);治疗后,两组IL-4、TNF-α、hs-CRP含量降低(P<0.05),观察组IL-4、TNF-α、hs-CRP明显低于对照组(P<0.05),见表2。
2.3 免疫功能 治疗前两组Th1、Th2及Th1/Th2比较差异无统计学意义(P>0.05);治疗后两组Th1、Th1/Th2较治疗前明显降低,Th2明显升高,且治疗后观察组各项指标变化较对照组明显,差异有统计学意义(P<0.05),见表3。
2.4 不良反应 治疗后观察组药物不良反应总发生率为9.38%,较对照组的35.71%显著降低(P<0.05),见表4。
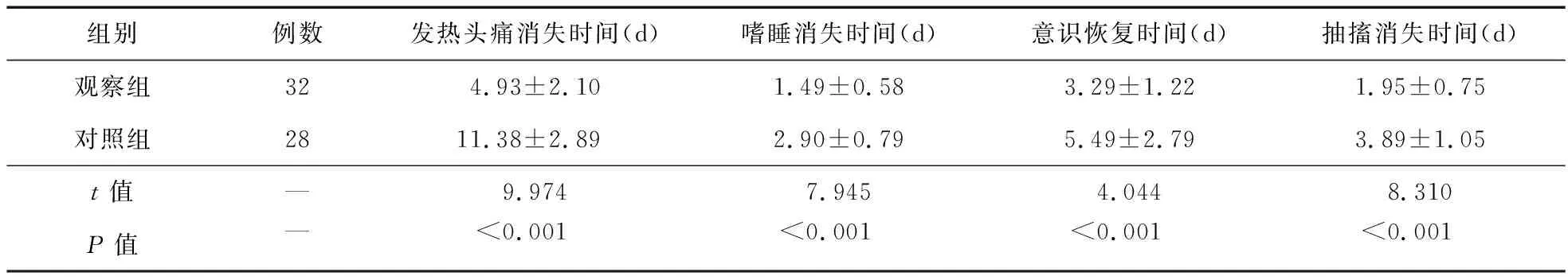
表1 两组临床症状改善时间比较

表2 两组脑脊液炎性因子变化
注:与对照组比较,*P<0.01(*1t=4.561,*2t=4.177,*3t=4.277);与治疗前比较,#P<0.05(#1t=2.279,#2t=3.515,#3t=3.426),##P<0.01(##1t=6.024,##2t=7.495,##3t=7.674)

表3 两组免疫功能指标比较
注:观察组治疗前、治疗3周比较,t=12.164、5.700、13.354,△△P<0.01;对照组治疗前、治疗3周后比较,t=6.060、2.484、8.519,△P<0.05,△△P<0.01;两组治疗3周比较,t=4.047、3.238、5.590,*P<0.05

表4 两组药物安全性比较(例,%)
注*与对照组比较,*χ2=4.682,P=0.029
3 讨论
肺炎支原体感染为小儿最常见的感染类型之一,可诱发脑炎、细菌性脑膜炎和感染性脑梗死等神经系统疾病,严重者甚至致残和死亡[6]。研究表明,肺炎支原体感染引发小儿中枢神经系统受累发生率高达7%[7],常表现为发热头痛、嗜睡、抽搐等,治疗不及时将严重威胁其生命健康,由肺炎支原体感染合并中枢神经系统受累所引发的死亡率高达12%左右[8]。临床对肺炎支原体感染累及中枢神经系统的机制尚未完全明确,部分研究认为其机制为:肺炎支原体透过血脑屏障直接侵犯脑实质,损害中枢神经系统;肺炎支原体感染引起机体免疫反应,损害中枢神经系统;神经毒素作用[9]。临床工作中对本病早期准确诊断和尽早治疗有重要临床意义。
既往金菊花等[10]学者研究认为,阿奇霉素联合红霉素对支原体肺炎感染患儿的疗效显著,不仅改善患儿预后,且安全性较高,适于临床推广应用;袁国丹等[11]对小儿肺炎支原体感染合并中枢神经系统受累的临床治疗进行研究,结果提示,阿奇霉素联合丙种球蛋白治疗肺炎支原体感染并中枢神经系统受累的患儿的临床效果优于单一阿奇霉素;而何慧玲等[12]研究则表明,阿奇霉素与红霉素对小儿肺炎支原体感染合并中枢神经系统受累均有较好的治疗效果,但阿奇霉素治疗效果更佳,临床应用价值更高。可见目前临床尚缺乏对肺炎支原体感染合并中枢神经系统受累患儿的系统标准治疗方案,本文在既往文献基础上另展开临床回顾性分析,本研究发现,治疗后观察组IL-4、TNF-α、hs-CRP、Th1、Th1/Th2降低,Th2升高,与对照组比较差异有统计学意义,观察组发热头痛消失时间、嗜睡消失时间、意识恢复时间、抽搐消失时间明显较对照组缩短,此外,观察组药物不良反应总发生率7.50%较对照组25.00%显著降低,表明阿奇霉素对肺炎支原体感染合并中枢神经系统受累患儿的治疗效果较红霉素更为显著。主要是因为观察组应用的阿奇霉素属于第二代大环内酯类抗菌药物,有耐药性强及吸收快的特点,血浆半衰期长且服用后渗透性强,在血液中有效浓度可维持较长时间[13],且其在细胞内浓度较组织间隙和血清浓度高,可通过细胞壁直接吸收传达至感染部位,保持炎症部位血药浓度明显高于正常组织,因而其在减轻患儿炎症因子水平方面的效果较红霉素明显[14];在改善患儿免疫功能指标方面观察组更具优势,因为阿奇霉素可有效吞噬细胞、粒细胞及单核细胞,快速发挥调节机体免疫功能的作用,破坏肺炎支原体蛋白合成,减轻机体炎症反应,有效改善患儿临床特征及体征,因此,观察组临床治疗效果较对照组更佳,这与既往文献报道相符[15]。在药物安全性方面,本研究结果发现,阿奇霉素安全性较红霉素高,主要是因为红霉素属于第一代大环内酯类抗菌药物,具有较好的抗菌作用,起效快且疗效佳,但长期应用会引起胃肠道反应、局部疼痛及肝功能损害,此外,其抗菌谱较窄[16],因而其药物安全性低于阿奇霉素。
本文研究结果表明,阿奇霉素有助于缓解肺炎支原体感染合并中枢神经系统受累患儿的临床症状,减少不良反应的发生,可能与抑制炎症症状、调节免疫功能等因素有关。本研究的局限性在于缺乏阿奇霉素对炎性因子、免疫功能影响可能作用机制的深入分析,有待于后续研究给予完善。
