术前动脉介入化疗在进展期胃癌患者中的应用效果观察
2018-08-31黄红敏
黄红敏
胃癌是消化系统常见恶性肿瘤之一,目前我国胃癌发病率约为0.35‰,病死率约为0.25‰,发病率及病死率在消化道肿瘤中居首位[1]。胃癌根治术是胃癌重要治疗手段之一,在早期患者可取得较好治疗效果,但受多方面因素影响,早期胃癌检出率较低,多数患者确诊时已是中晚期,单纯根治性手术效果欠佳,术后复发及转移几率极高,因此如何提高进展期胃癌患者治疗效果成为临床长期急待解决的问题[2]。化疗是手术主要辅助治疗措施,目前为止术后全身静脉化疗在临床上应用广泛,但整体疾病控制率仍较低[3]。近些年随着新型化疗方案的出现,新辅助化疗逐渐被临床所认识并接受。同时随着介入放射医学的进步发展,术前动脉介入化疗逐步被用于进展期胃癌治疗中。本研究将术前动脉介入化疗应用于进展期胃癌患者,观察其临床应用效果,报道如下。
资料与方法
一、一般资料
选取2011年1月至2013年8月我院治疗的进展期胃癌患者76例,根据治疗方案不同,分为观察组和对照组,各38例。观察组男25例,女13例;年龄34~68岁,平均年龄(50.84±10.65)岁;肿瘤位置:胃窦 28例、胃体 4例、胃底贲门6例;分化程度:低分化21例、中分化 17例;Borrmann分型:Ⅰ3例、Ⅱ14例、Ⅲ19例、Ⅳ2例。对照组男26例,女12例;年龄 35~69岁,平均年龄(51.12±11.03)岁;肿瘤位置:胃窦27例、胃体4例、胃底贲门7例;分化程度:低分化22例、中分化16例;Borrmann分型:Ⅰ2例、Ⅱ15例、Ⅲ18例、Ⅳ3例。比较两组性别、肿瘤位置、分化程度、Borrmann分型、年龄等基线资料差异无统计学意义(P>0.05)。本研究通过我院伦理委员会审批。
二、入选标准
1.纳入标准
①均符合《诊断学》中胃癌相关诊断标准[4];且胃镜取病理组织活检评定为进行期胃癌;②经超声、CT等检查未发现远端转移;③预期生存率≥3个月;④患者或家属知情同意本研究。
2.排除标准
①合并其他脏器严重疾病,无法耐受手术治疗者;②存在化疗禁忌症及无法完成本研究化疗疗程者;③既往存在化疗、放疗、胃部手术及其他免疫治疗者;④精神疾病者;⑤全身营养状况较差,伴有腹水者。
三、治疗方法
1.观察组
观察组患者采用选择性动脉介入化疗+胃癌根治手术+常规全身静脉化疗治疗,采用Seldinger穿刺技术,穿刺股动脉,将导管送至腹腔动脉,根据肿瘤所处位置选择主选动脉(胃体、胃底贲门、小弯侧以胃左动脉为主选动脉,胃窦幽门处以胃十二指肠动脉、肝总动脉为主选动脉),导管插入理想位置后按顺序缓慢注入丝裂霉素(江苏恒瑞医药股份有限公司,国药准字 H20023070)6~10 mg/m2、顺铂(齐鲁制药有限责任公司,国药准字 H37021358)20 ~ 40 mg/m2、5-氟尿嘧啶(上海旭东海普药业集团有限公司,国药准字H31020593)500~1 000 mg/m2,以上药物注入前均加入100 mL生理盐水稀释,适宜栓塞的患者可用明胶海绵或碘油栓塞,穿刺点加压约15 min后包扎,卧床休养12 h。介入化疗后给予保肝、水化、制酸等治疗,28 d为一个化疗周期,完成2个化疗周期后8~15 d进行胃癌根治手术,术后实施5个疗程的常规全身静脉化疗治疗。
2.对照组
对照组患者仅采用胃癌根治手术+常规全身静脉化疗治疗,两组手术方法及常规全身静脉化疗均相同。
四、病理治疗效果
参照第15版日本《胃癌处理规约》[5]进行评估,重度有效:肿瘤组织完全变性坏死,被纤维组织或肉芽替代;中度有效:肿瘤组织变性坏死≥全部2/3;轻度有效:肿瘤组织变性坏死<全部2/3;无效:肿瘤组织未发生变性坏死。

表2两组术后生存率比较 [n(%)]
五、观察指标
①统计比较观察组动脉介入化疗后临床体征变化、并发症发生情况及病理治疗效果;②统计对比两组手术情况、术后并发症发生情况及术后生存率。
六、统计学分析
选取SPSS22.0统计学软件对数据进行处理。计数资料以%表示,采用χ2检验;计量资料以x±s表示,采用t检验。P<0.05表示差异有统计学意义。
结 果
一、观察组动脉介入化疗后临床体征变化
观察组38例动脉介入化疗后,上腹部饱胀感、疼痛等症状明显减轻,食欲改善;CT检查与化疗前相比,胃壁变薄,同一位置肿瘤体积缩小,溃疡者溃疡面变小或胃壁仍在增厚,但与周围组织器官分界清晰。
二、观察组动脉介入化疗后并发症
观察组38例中16例伴有不同程度的白细胞降低,3例发生短暂性恶心呕吐等症状,经对症处理后均好转,未见其他严重并发症。
三、观察组动脉介入化疗后病理治疗效果
观察组介入化疗后病理检查可发现肿瘤细胞核碎裂、固缩,癌腺管结构被破坏,肿瘤细胞均出现不同程度变性、凋亡,细胞间质呈嗜酸性,存在空泡,炎症细胞浸入明显,有多核巨噬细胞及泡沫细胞存在,少数患者可见钙化或纤维化病灶,肿瘤血管内存在血栓。38例动脉介入化疗后轻度有效23例、中度有效12例、重度有效2例、无效1例。
四、手术情况
观察组行远端胃切除术29例、全胃切除术9例,胃癌根治性手术切除率100%(38/38);对照组行远端胃切除术30例、全胃切除术6例,其余2例因肿瘤大范围浸润淋巴结并发生融合,无法实施根治性手术,随后行姑息性手术治疗,胃癌根治性手术切除率94.74%(36/38)。对比两组手术过程发现,观察组肿瘤和其周围组织器官关系较对照组疏松,分离时更为容易。
五、两组术后并发症
观察组术后并发症发生率与对照组比较,差异无统计学意义(P > 0.05),见表 1。
六、两组术后生存率
术后随访,无病例脱落,两组术后12个月生存率比较,差异无统计学意义(P>0.05);观察组术后24、36个月生存率优于对照组,差异均有统计学意义(P<0.05),见表2。
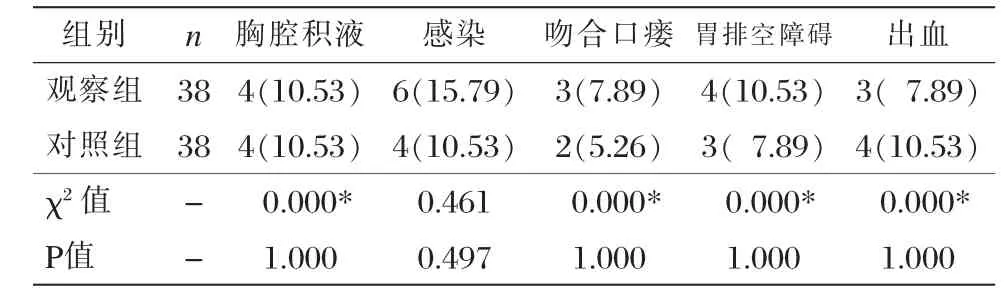
表1两组术后并发症比较 [n(%)]
讨论
随着我国老龄化人口加剧,胃癌发病率有增高趋势,因此如何提高进展期胃癌患者治愈率及生存周期值得临床进一步深入研究[6]。进展期胃癌患者单纯依赖于外科手术治疗已无法达到生物学层面的根治,目前对于进展期胃癌患者来说“手术+辅助放疗/化疗”为最佳治疗模式。化疗是多种恶性肿瘤最重要辅助治疗措施,新辅助化疗概念于1982年提出,而1953年出现的经皮血管穿刺技术为现代介入治疗奠定了基础,两者相互结合为恶性肿瘤的治疗开辟了新路径。
临床通过实践普遍认为,术前动脉介入化疗与术后全身静脉化疗相比,具有以下优点:①术前动脉介入化疗可将多种高浓度化疗药物通过肿瘤的主要滋养动脉直接灌注至肿瘤内,药物生物利用率明显提高,从而起到抑制或杀死肿瘤细胞作用;②能减弱肿瘤细胞的生物活性,使脱落的肿瘤细胞失活,降低手术过程中引发的医源性肿瘤种植风险;③能缩小肿瘤体积,提高肿瘤病理性坏死程度,降低肿瘤临床分期,提高胃癌根治性手术切除率;④化疗药物随着全身血液循环进入静脉循环后可达到与全身静脉化疗相似的用药途径,遏制肝脏等其他部位潜在的隐匿、微小转移灶;⑤与全身静脉化疗相比,动脉介入化疗用药范围较为局限,部分药物进入全身血液循环后浓度明显降低,由此引发的全身性毒副反应越小。税明才等[7]研究指出,对进展期胃癌患者实施常规全身静脉化疗与动脉介入化疗对比,结果发现术前动脉介入化疗肿瘤反应率显著高于常规全身静脉化疗。术前动脉介入化疗,其药物分布状况和全身静脉化疗完全不同,高浓度药物首先经供血动脉直接到达肿瘤原发病灶,药物代谢分布不受全身血液循环影响。动脉介入化疗用药后70%药物剂量将作用于靶器官,仅30%药物剂量可进入全身血液循环,同时与栓塞剂结合使用,可使肿瘤内的药物缓慢释放,延长药物作用时间。肿瘤快速生长的基础是血供比较丰富,因此切断肿瘤血供途径可延缓其侵袭、转移。王阳等[8]研究提示,术前动脉介入化疗可使肿瘤血管壁发生炎性水肿,增加血管内膜厚度,并促使血栓形成。术前动脉介入化疗可抑制胃癌肿瘤血管内皮细胞生成抗凝血因子,使血管内发生凝血,起到抗肿瘤效果,减少肿瘤转移、复发概率。
本研究结果显示,观察组术前动脉介入化疗后腹痛、腹胀等症状均好转,食量增加,食欲好转。同时CT检查结果显示,肿瘤体积缩小、胃壁变薄,病理组织检查结果显示,肿瘤细胞核碎裂,并发生变性、坏死,肿瘤细胞间质有炎性浸润,且血管内形成血栓。38例病理结果显示轻度有效23例、中度有效12例、重度有效2例、无效1例。以上结果说明,术前动脉介入化疗可改善进展期胃癌患者临床症状,缩小肿瘤体积,使肿瘤细胞发生变性坏死,提高病理治疗效果。此外有研究认为,术前动脉介入化疗将诱导胃部周围组织纤维化,进而影响到后期手术的实施[9]。而本研究手术过程中发现,纤维化主要发生于肿瘤病灶周围,不但未对手术造成影响,而且可降低肿瘤的浸润粘连程度,部分组织变得疏松,更有利于手术分离,且术后两组并发症比较无明显差异,说明术前动脉介入化疗应用于进展期胃癌患者安全性较高。本研究对患者术后生存率进行随访,观察术后24、36个月生存率优于对照组(P<0.05),说明术前动脉介入化疗可提高进展期胃癌患者术后生存率。但本研究也存在一定不足之处,因时间限制,未对术后5年生存率进行随访研究,有待临床进一步深入探究。
综上所述,术前动脉介入化疗应用于进展期胃癌患者,可改善患者临床症状,同时不增加术后并发症发生率,并提高术后生存率,值得推广。
